术前血小板计数与淋巴细胞计数比值、鳞状细胞癌抗原水平与非小细胞肺癌根治术后辅助化疗患者预后的关系研究
2022-11-23董红旭李志杰
李 阳,董红旭,李志杰,高 硕
(首都医科大学附属北京世纪坛医院,北京 100038)
肺癌属于临床较为易见的一类恶性肿瘤,其中非小细胞肺癌(non-small-cell lung cancer,NSCLC)为最常见的一种肺癌类型,有着较高的发病率,据统计,NSCLC发病率约占全部肺癌的85%左右[1]。临床认为治疗NSCLC最佳的治疗手段为采取根治术后并辅助化疗,但研究发现可接受该治疗的NSCLC患者预后情况存在较大的差异[2]。故研究指出,加强对NSCLC患者各项指标的检测对临床预测NSCLC病情的预后具有重要意义[3]。血小板计数与淋巴细胞计数比值(platelet to lymphocyte ratio,PLR)为用于观察机体炎性反应以及反映免疫情况的指标,相关研究证实PLR与多种肿瘤的预后存在一定关联[4];鳞状细胞癌抗原(squamous ceu carcinoma antigen,SSC-Ag)是鳞状细胞癌产生的一种抗原,在多种肿瘤发生、发展过程中呈异常表达[5]。本文旨在研究术前PLR、SCC-Ag水平与NSCLC根治术后并辅助化疗患者预后的关系,现报道如下。
1 资料与方法
1.1 一般资料2019年3月至2021年10月我院接受NSCLC根治术后并辅助化疗的NSCLC患者102例作为研究组,纳入标准:①由病理诊断确诊为NSCLC者[6];②入院前未接受过放化疗、手术治疗者;③接受根治术治疗,且术后使用同一种化疗方案治疗4次;④除肿瘤原发疾病外,无其他明显威胁生存的并存疾病;⑤资料完整。排除标准:①合并其他重要脏器功能异常者;②精神疾病或存在相关家族史者;③合并血液、免疫系统相关病变者;④存在严重感染者;⑤术后30 d内死亡者。102例患者中男59例,女43例,年龄48~76岁[(52.38±3.97)岁]。另将本院同期健康体检者99例作为对照组,男48例,女51例,年龄42~79岁[(54.16±5.28)岁]。两组性别、年龄基线资料比较差异无统计学意义(P>0.05)
1.2 检测方法研究组于入院后第2 d清晨抽取研究组静脉空腹5 ml血液2管,对照组则于体检当天抽取。1管采用全自动血液分析仪检测淋巴细胞数量与血小板数量,并算出淋巴细胞数量与血小板数量的比值,得出PLR;1管离心(3000 r/min,r=10 cm,10 min)取血清,于-80 ℃下存放待检,采用化学发光法检测SCC-Ag水平,严格根据操作说明书进行操作。
1.3 观察指标①比较研究组与对照组PLR、SCC-Ag水平;②对患者进行3年随访,观察NSCLC根治术后并辅助化疗患者预后情况,根据患者预后分为预后良好组(生存)及预后不良组(死亡),比较不同预后患者术前PLR、SCC-Ag水平;③分析影响NSCLC患者预后的危险因素;④绘制ROC曲线,分析术前PLR、SCC-Ag对NSCLC根治术后并辅助化疗患者预后的预测价值。
1.4 统计学方法应用SPSS 22.0统计学软件进行数据分析。计数资料以n(%)表示,比较采用χ2检验;计量资料以均数±标准差描述,比较采用t检验;危险因素分析采用Logistic多元回归分析;预测价值分析采用ROC曲线。检验水准α=0.05。
2 结果
2.1 研究组与对照组PLR、SCC-Ag水平比较研究组PLR、SCC-Ag水平高于对照组(P<0.05)。见表1。

表1 研究组与对照组PLR、SCC-Ag水平比较
2.2 不同预后NSCLC患者术前PLR、SCC-Ag水平比较所有患者均成功完成随访,其中预后良好组75例,预后不良组27例。预后良好组术前PLR、SCC-Ag水平低于预后不良组(P<0.05)。见表2。
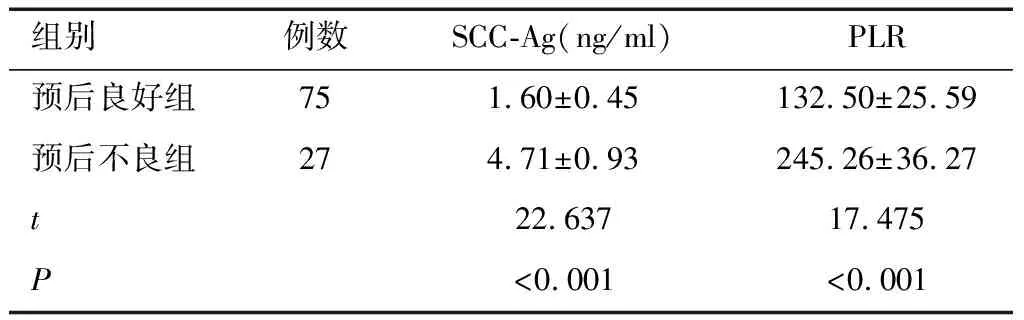
表2 不同预后NSCLC患者术前PLR、SCC-Ag水平比较
2.3 患者预后的影响因素分析病理类型(鳞癌)、PLR(升高)、SCC-Ag(升高)为影响NSCLC根治术后并辅助化疗患者预后的独立危险因素(P<0.05)。见表3。

表3 NSCLC根治术后并辅助化疗患者预后影响因素分析
2.4 术前PLR、SCC-Ag对NSCLC根治术后并辅助化疗患者预后的预测价值分析PLR、SCC-Ag联合检测预测NSCLC根治术后并辅助化疗患者预后不良的灵敏度为77.20%、特异度为75.30%;AUC为0.885,均高于PLR、SCC-Ag单独检测(P<0.05)。见表4、图1。

表4 术前PLR、SCC-Ag对NSCLC根治术后并辅助化疗患者预后的预测价值分析
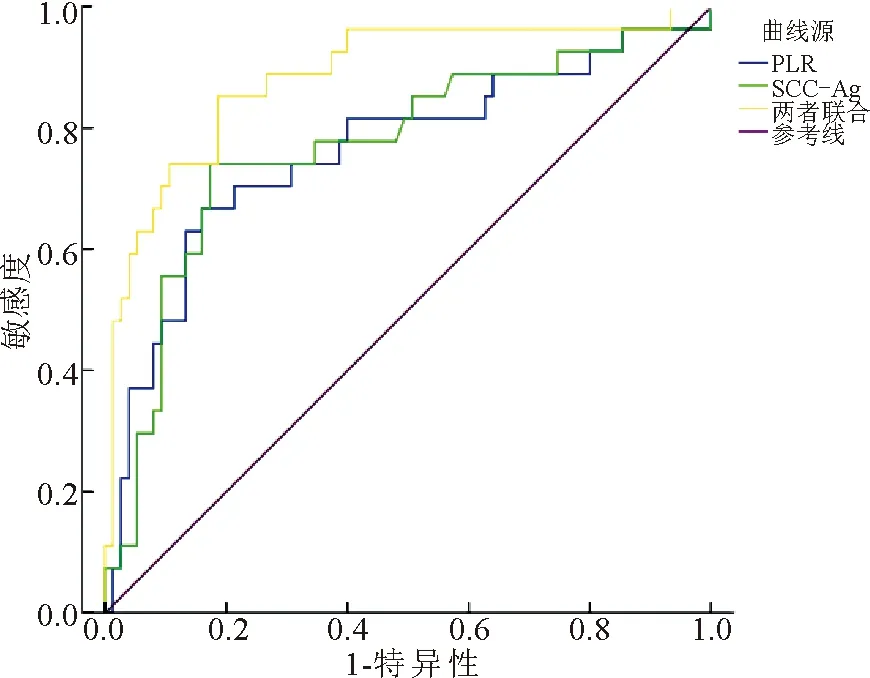
图1 术前PLR、SCC-Ag对NSCLC根治术后并辅助化疗患者预后的ROC曲线分析
3 讨论
NSCLC好发于吸烟者、工作环境接触有害物质、有遗传病史等人群[7,8]。手术并辅助化疗是目前治疗NSCLC的重要手段,但研究发现患者术后5年的生存率仅为36%~82%,预后差异较大[9]。因此有研究指出,寻求早期预测患者预后情况的有效指标,对调整治疗方案、改善患者预后意义重大[10]。
近年来不少研究发现炎症反应同肿瘤的恶化、迁移以及扩散进程存在着一定的相关性,会对人体免疫的微环境造成刺激,以协助肿瘤的进一步发展[11,12]。PLR为血小板和淋巴细胞数量的比值,相关研究发现在肿瘤的侵袭、转移等过程中其发挥着重要作用,可用于评估人体与肿瘤相关的免疫反应[13]。本文研究结果中,NSCLC患者的PLR水平明显高于正常健康人群,这与既往文献报道相符合[2]。且预后不良组术前PLR水平明显高于预后良好组,这主要是由于PLR中血小板可让内皮与炎性细胞因子致密的黏附,同时其还能促进内皮细胞的转移及增殖,以使血管的通透性提升,刺激肿瘤生长。可见PLR参与NSCLC的发生、发展过程。
SCC-Ag为糖蛋白的一种,参与细胞凋亡的调控,大量存在于宫颈、肺、头颈部鳞状上皮癌细胞浆中,尤其是在非角化癌细胞中含量更丰富[14,15]。正常状态下,血清中的SCC-Ag含量较低,而恶性肿瘤患者的SCC-Ag水平会明显上升[16,17]。据研究指出,当恶性肿瘤发生时,SCC-Ag可通过细胞增殖释放入血,从而导致血清中SCC-Ag含量的增加[18,19]。本研究结果显示,NSCLC患者的SCC-Ag水平明显高于正常健康人群,且预后良好组术前SCC-Ag水平明显低于预后不良组,这说明SCC-Ag可能参与NSCLC患者疾病的发生、进展过程中。经Logistic多元回归模型分析得出,病理类型(鳞癌)、PLR(升高)、SCC-Ag(升高)为影响NSCLC根治术后并辅助化疗患者预后的独立危险因素(P<0.05),提示PLR、SCC-Ag在评估NSCLC根治术后并辅助化疗患者预后中具有重要作用。进一步采用ROC曲线分析发现,联合PLR、SCC-Ag两者检测预测NSCLC根治术后并辅助化疗患者预后不良的灵敏度和特异度最高,由此可看出联合检测对NSCLC根治术后并辅助化疗患者预后具有较好的预测评估价值。
综上,相较于健康人群,NSCLC患者PLR、SCC-Ag水平均异常升高,同时术前PLR、SCC-Ag可用于预测评估NSCLC根治术后并辅助化疗患者预后。
