呼吸窘迫综合征患儿的生命体征分析及其护理对策探讨
2022-11-16姚婉婷周雪芬陈燕茹
姚婉婷, 周雪芬, 陈燕茹
(泉州市妇幼保健院·儿童医院 新生儿重症监护室,福建 泉州,362000)
新生儿呼吸窘迫综合征(NRDS)是由于新生儿肺组织发育失常等造成肺表面活性物质分泌不足,导致患儿出现呼吸急促、呼吸困难等进行性加重的症状,病情严重时甚至会出现呼吸衰竭[1]。NRDS常见于早产儿,此外,早产、宫内感染、剖宫产和窒息均会导致NRDS的发生[2]。但是,目前关于早产儿NRDS的临床体征、合并症和病情等特点尚无明确的认识,若仅采用常规护理,则缺乏针对性,干预效果不佳[3]。因此,分析NRDS早产儿的临床特征对完善护理对策、改善患儿预后具有重要的临床价值。本研究主要分析NRDS早产儿的生命体征特征,并以此为依据探讨可行的临床护理方法。
1 资料与方法
1.1 一般资料
本研究以2018年3月至2022年2月泉州市妇幼保健院·儿童医院收治的102例NRDS早产儿作为观察组,以同期收治的无呼吸窘迫综合征的50例早产儿作为对照组,且经本院医学伦理委员会批准后开展。纳入标准:① 符合《欧洲新生儿呼吸窘迫综合征防治共识指南(2016版)》[4]中对呼吸窘迫综合征的诊断标准;② 胎龄<37周。排除标准:① 临床资料缺失;② 出生后即刻死亡。2组间性别、胎龄、出生体重和身长等资料均无统计学差异(P均>0.05),见表1。
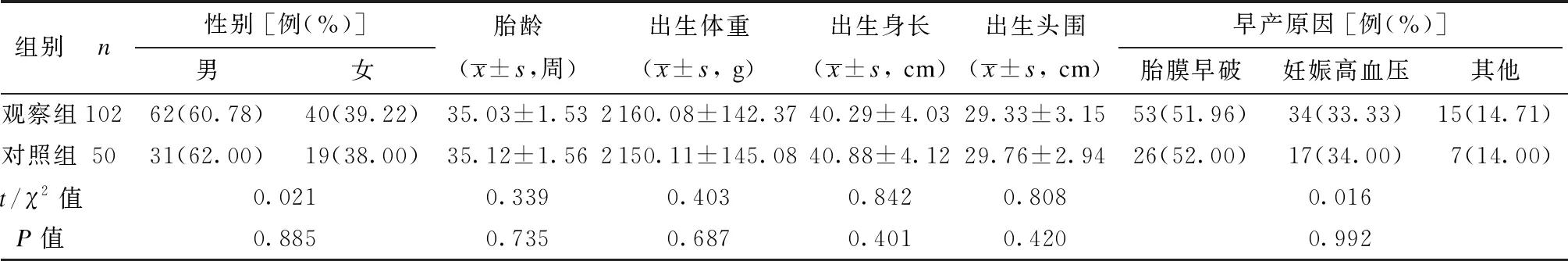
表1 2组一般资料比较
1.2 资料收集
收集所有早产儿的临床资料,包含生命体征、分娩方式、心肌酶谱及合并症等。① 生命体征包括心率、呼吸频率、体温、血压、血氧饱和度(SaO2)及动脉氧分压(PaO2);② 娩出方式包括自然分娩、剖宫产;③ 心肌酶谱包括心肌肌钙蛋白(cTn)、肌酸激酶(CK)和肌酸激酶同工酶(CK-MB)水平;④ 合并症发生情况主要有新生儿持续性肺动脉高压(PPHN)、气胸、肺部感染和高胆红素血症等。
记录观察组患儿的NRDS发病时间、胸部X线片特征、NRDS胸部X线片分级。① NRDS发病时间是指出生后起病的时间,即出现呼吸困难、呼气呻吟等临床症状的时间。② NRDS胸部X线片分级采用胸片X线扫描检查进行评估,判断标准如下:Ⅰ级,胸部X线片显示肺组织内有均一、细小的颗粒样影与网状影,心影清晰,双肺透亮度下降,支气管充气征象不明显;Ⅱ级,胸部X线片显示支气管有充气征象,膈肌平面升高,有清晰充气的黑色树枝样支气管影、较大颗粒样影与网状影;Ⅲ级,胸部X线片显示支气管有明显的充气征象,双肺透亮度基本消失,肺心界不清晰,双肺有毛玻璃样病变;Ⅳ级,胸部X线片显示有白肺征象,双肺野均完全为白色,肺野全部一致性密度变大,肺心界与肺肝界基本不可见,支气管充气征象不明显。
1.3 观察指标
① 生命体征、影像学征象:使用胸部X线片检查对肺部征象、NRDS胸部X线片分级进行评价,并测定新生儿的心率、血压、呼吸频率、体温、SaO2及PaO2。② 心肌酶谱指标:采集新生儿的静脉血送检,检测cTn、 CK和CK-MB水平。③ 娩出方式与合并症:记录2组的娩出方式,并于出生后1个月对合并症进行统计,包含新生儿PPHN、气胸、肺部感染及高胆红素血症情况。
1.4 统计学方法
2 结果
2.1 2组临床体征分析
观察组患儿的NRDS发病时间为2~11 h,平均为(5.06±1.93)h。肺部征象:双肺呼吸音低46例,双肺水泡音56例;胸部X线片可见双肺野普遍高密度影征象,53例有明显的支气管充气征;102例患儿双肺纹理增强、双肺透亮度变差,局部有密度增高影。观察组患儿的NRDS胸部X线片分级中,Ⅰ级12例、Ⅱ级44例、Ⅲ级34例、Ⅳ级12例。
观察组的体温、PaO2及SaO2均低于对照组,呼吸频率和心率均快于对照组,比较均有统计学差异(P均<0.05);2组的收缩压和舒张压均无统计学差异(P均>0.05),见表2。
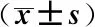
表2 2组生命体征比较
2.2 2组心肌酶谱指标比较
观察组的cTn、 CK和CK-MB水平均高于对照组(P均<0.05),见表3。
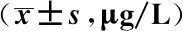
表3 2组心肌酶谱指标比较
2.3 2组娩出方式及合并症比较
观察组中,剖宫产出生的早产儿构成比为97.06%(99/102);对照组中,剖宫产出生的早产儿构成比为76.00%(38/50)。观察组的剖宫产术娩出率高于对照组(χ2=16.729,P≤0.001)。观察组的新生儿PPHN、气胸和肺部感染发生率均高于对照组(P均<0.05),但2组间高胆红素血症发生率的差异无统计学意义(P>0.05),见表4。
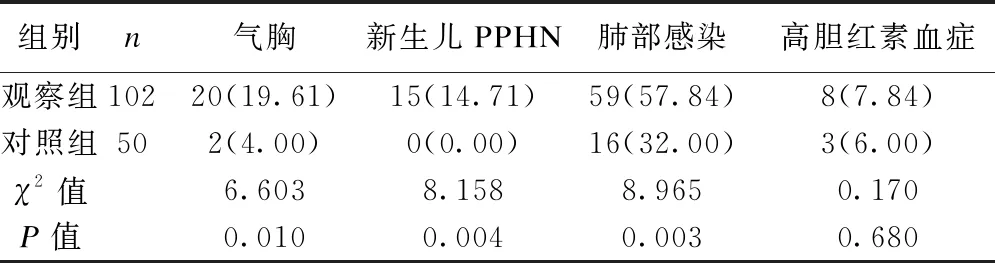
表4 2组合并症比较 [例(%)]
3 讨论
NRDS是儿科常见的呼吸系统疾病之一,且多发生于早产儿,其发病率可达26.10%[5]。NRDS的发病原因一是新生儿肺脏发育未完全成熟,二是机体内源性缺乏肺表面活性物质[6]。近年来,有学者[7]指出,除通气支持和外源性给予肺表面活性物质替代治疗外,行积极、有效的护理干预对改善NRDS患儿的预后具有重要作用。但目前对NRDS早产儿的病情特征尚无统一的认知,相关研究较少。因此,本研究对NRDS早产儿的生命体征、病情特点进行分析,为今后制定有效的护理对策提供依据。
本研究观察了NRDS早产儿的临床特点,结果显示,观察组的NRDS平均发病时间为(5.06±1.93)h;观察组的体温、PaO2及SaO2均低于对照组,呼吸频率和心率均快于对照组(P均<0.05)。这提示NRDS早产儿的发病时间较早,患儿的PaO2和SaO2下降,呼吸频率加快,胸部X线片可见严重肺病变,伴有低体温现象。分析原因可能是,NRDS早产儿往往伴有窒息,肺泡表面活性物质少或活性低,导致肺泡表面张力增高;且NRDS早产儿肺发育不足,肺泡萎缩,或肺内有液体积聚,从而导致患儿的肺供氧量下降[8]。因此,临床一旦发现早产儿有上述生命体征时,须立即行胸部X线片检查及早期干预,尤其是伴产后窒息或宫内窘迫的早产儿。此外,观察组的cTn、 CK和CK-MB水平均高于对照组(P均<0.05),新生儿PPHN、气胸、肺部感染发生率和剖宫产术娩出率均高于对照组(P均<0.05)。这提示NRDS早产儿的分娩方式多为剖宫产,易合并气胸、PPHN、肺部感染,可能有心肌损伤的风险。分析NRDS早产儿发生心肌损伤的原因,可能与低氧引发的动脉痉挛有关。早产儿NRDS的发生可能是由于原发性肺泡表面活性物质缺乏,或因缺氧、酸中毒对肺泡上皮细胞的破坏,发病后出现低氧会诱发动脉痉挛,使卵圆孔开放而影响循环系统,造成患儿缺氧加重,缺氧导致的微血管损伤使纤维蛋白渗出,进一步损伤心肌组织,而心肌损伤会反过来加重对患儿肺组织的损伤,导致恶性循环,加重病情[9-10]。NRDS早产儿常合并气胸、PPHN、肺部感染的原因是由于患儿的肺功能较差,免疫功能未发育完全,而行机械通气或气管插管会增加其肺组织损伤和肺部感染的风险。这些肺部合并症不仅会使患儿的病情更加复杂,还会增加其死亡风险,在临床护理中应引起重视。选择性剖宫产是新生儿发生NRDS的原因之一。剖宫产时母体子宫收缩不足,新生儿胸壁未被挤压,导致其体内肺泡表面活性物质未被激活,肺泡上的纤维成分会损伤肺组织,故剖宫产会促进NRDS的发生[11]。
针对NRDS的病情特征,临床中需加强对NRDS早产儿的护理干预[12]。结合本研究结果与临床经验初步拟定NRDS早产儿的护理方案。① 分娩护理:对NRDS患儿的护理提前到产妇分娩阶段,进行预防性护理,预防新生儿窒息,结合产妇情况降低剖宫产率,尤其避免因主观原因造成的不必要剖宫产。② 高危监控:护理人员需在新生儿娩出后立即进行全方面地体征检测与评估,对剖宫产、窒息等高危新生儿行48 h动态监控,如有征兆须尽早处理。③ 营养干预:确保NRDS早产儿的营养供给,依据具体情况少量多次地补充能量。④ 并发症预防护理:护理人员需严格控制机械通气的各项参数,定期护理患儿的口腔、呼吸道及皮肤,早期积极预防气胸、PPHN和肺部感染,定期监测心功能,保护心肌组织,预防并发症。
综上,NRDS早产儿发病急速,生命体征不稳定,易合并新生儿PPHN、气胸及肺部感染。临床护理中需对NRDS早产儿进行高危筛查和监控,并采取预防性护理干预措施。
