糖化血红蛋白控制达标的急性心肌梗死患者发生应激性高血糖危险因素分析和风险预测模型构建
2022-10-09李其华陈宇易秋艳徐广纳王晓迪
李其华,陈宇,易秋艳,徐广纳,王晓迪
柳州市人民医院全科医学科,广西 柳州 545006
急性心肌梗死(AMI)是指在冠状动脉不稳定斑块破裂、糜烂基础上继发血栓形成,导致冠状动脉管腔持续、完全闭塞,相应支配区域的心肌发生急性缺血坏死,可引起泵功能衰竭、心源性休克等严重并发症,致残率和致死率高,是临床上最常见的危急重症。其主要救治措施为实施直接经皮冠状动脉介入术(PCI)开通梗塞血管,重建血运。目前直接PCI已广泛开展,但尽管如此,AMI患者仍有较高的病死率。应激性高血糖(SHG)是指机体在遭受严重疾病、创伤、感染等应激情况下出现血糖相对于基线状态异常升高的现象。研究[1-4]表明,AMI早期常合并SHG,不管有无糖尿病,发生SHG后其死亡风险将明显升高。因此,探索SHG的危险因素,建立风险预测模型,及时识别SHG高风险患者,提前制定防治措施,对改善AMI的预后有重要的临床价值。然而,目前关于糖化血红蛋白(HbA1c)控制达标的AMI患者SHG风险预测模型未见有报道。本研究通过分析HbA1c达标的AMI患者发生SHG的危险因素,建立风险预测模型,指导临床AMI的救治工作,改善患者预后。
1 资料与方法
1.1 临床资料2015年1月—2018年10月柳州市人民医院心血管内科符合纳入标准的AMI患者433例,其中发生SHG(入院次日清晨空腹血糖≥7.0 mmol/L且HbA1c<6.5%)71例(SHG组),未发生SHG 362例(非SHG组)。纳入标准:符合AMI诊断标准(持续胸痛>30 min;2个或2个以上相邻的胸导联ST段上抬>0.2 mV或肢导联ST段上抬>0.1 mV;胸痛发作<24 h;心肌损伤标记物升高);入院测HbA1c<6.5%;入院后实施直接PCI成功(梗死相关血管远端血流达TIMI 3级,残余狭窄<30%)。排除标准:严重的呼吸系统疾病;严重肝肾功能不全;结缔组织疾病;重度贫血、恶病质等严重临床状态;病历资料不完整;研究人员认为不宜纳入本研究的患者。本研究经医院伦理审查委员会审批通过。
1.2 HbA1c控制达标的AMI患者发生SHG的危险因素分析和风险预测模型的构建方法记录入选患者基线临床资料,包括年龄、性别、吸烟史、高血压病史、糖尿病史、血脂异常史、梗死部位、入院Killip泵功能分级、严重冠脉病变(主要冠状动脉或其主要分支直径狭窄≥70%)支数;实验室检查项目:心肌钙蛋白Ⅰ(cTnI)、肌酸激酶同工酶(CK-MB)、高敏C反应蛋白(hs-CRP)、白细胞计数(WBC)、空腹血糖、HbA1c、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、甘油三酯(TG)。
采用SPSS25.0统计软件。对计量资料行Shapiro-Wilk法正态性检验,符合正态分布的计量资料以±s表示,组间比较采用t检验。不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验。计数资料以例(百分率)表示,组间比较采用χ2检验。通过单因素分析选出SHG组和非SHG组之间有统计学意义的变量,纳入多因素Logistic回归分析,得出SHG的独立危险因素。建立基于独立危险因素的Logistic回归风险预测模型,采用Hosmer-Lemeshow(H-L)检验判断风险预测模型的拟合优度。根据风险预测模型计算所有患者风险分值,以风险分值为检验变量,SHG为状态变量,绘制受试者工作特征曲线(ROC),以判断模型的预测效度。以约登(Youden)指数最大时的风险分值为最佳界点,确定其敏感度和特异度,计算其阳性预测值和阴性预测值。P<0.05为差异有统计学意义。
2 结果
2.1 影响SHG的危险因素SHG组和非SHG组性别、吸烟、高血压、血脂异常、梗死部位、严重冠脉病变支数、入院cTnI、入院CK-MB、TC、LDL-C、HDL-C、TG、hs-CRP比较,差异无统计学意义(Z/χ2分别为0.396、0.564、0.689、0.232、0.623、1.611、-0.681、-0.185、-0.538、-0.740、-0.065、-1.329、-1.148,P均>0.05)。SHG组年龄大于非SHG组,糖尿病史多于非SHG组,入院Killip泵功能分级≥3级发生率、空腹血糖、HbA1c、WBC计数高于非SHG组,差异有统计 学 意 义(Z/χ2分 别 为-2.338、4.947、14.585、-2.656,P均<0.05)。
以是否发生SHG为因变量(赋值:是=1,否=0),以年龄(赋值:实测值)、糖尿病史(赋值:是=1,否=0)、入院Killip泵功能分级≥3级(赋值:是=1,否=0)、WBC计数(赋值:实测值)为自变量进行多因素Logistic回归分析,结果显示,年龄、糖尿病史、入院Killip泵功能分级≥3级、WBC计数为SHG的独立危险因素(P均<0.05)。见表1。
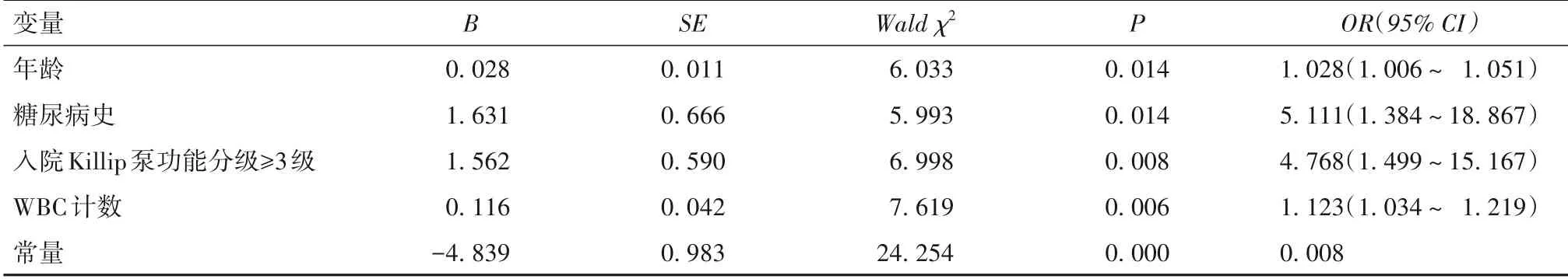
表1 影响SHG的多因素Logistic回归分析结果
2.2 SHG风险预测模型及其预测AMI患者发生SHG的效能基于独立危险因素建立的Logistic回归模型为LogitP=-4.839+0.028×(年龄)+1.631×(糖尿病史)+1.562×(入院Killip泵功能分级≥3级)+0.116×(WBC计数)。H-L拟合优度检验结果显示,χ2=8.892,P=0.351,提示本模型拟合优度较高。风险分值预测SHG的ROC下面积为0.670(95%CI:0.599~0.741,P<0.01),提示本模型预测效度中等。Youden指数最大值为0.273,风险分值最佳界点为–1.63,敏感度为0.577,特异度为0.696。根据最佳界点预测患者是否发生SHG,当分值≥-1.63判断为会发生SHG,分值<-1.63判断为不会发生SHG,经计算阳性预测值为26.45%(41/155),阴 性 预 测 值 为89.21%(248/278)。见图1。
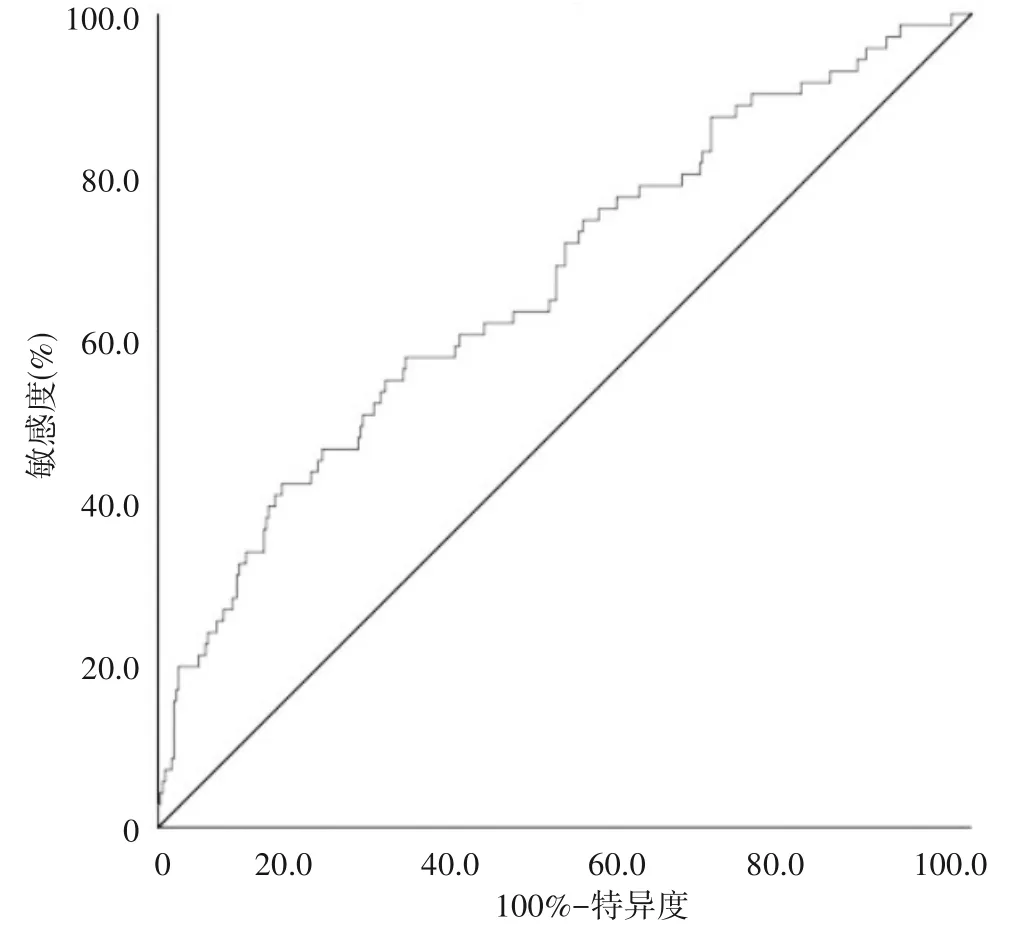
图1 SHG风险预测模型预测AMI患者发生SHG的ROC图
3 讨论
研究[1]发现,AMI患者无论是否合并糖尿病,其发病早期均常出现SHG,AMI合并SHG的发生率为25%~50%。AMI早期血糖轻度升高可以增加缺血心肌细胞的能量供应,减少心肌损伤,防止梗死面积扩大,但血糖显著升高会对机体产生有害作用,包括代谢紊乱、高凝状态、加重炎症反应、增强氧化应激、血管内皮功能障碍、无复流和慢复流等病理生理改变[2-7],导致恶性心律失常、急性心力衰竭、心源性休克甚至死亡等[8]。因此,AMI合并SHG的患者预后较差。KORACEVIC等[9]报道,AMI合并SHG患者住院死亡率是无SHG患者的3.6倍。LAZAROS等[10]研究发现,非糖尿病AMI患者在合并SHG时,1年内全因死亡、非致死性心肌梗死、心源性休克和再次PCI的发生率显著升高。因此,探索SHG危险因素,构建风险预测模型,提前制定防治措施,对改善AMI患者预后有重要意义。
赵振燕等[11]报道,高龄与SHG发生风险密切相关。随着年龄增长,糖代谢能力下降,机体发生应激反应时容易引起糖代谢紊乱,导致血糖升高。目前国内有关SHG的研究对象多为非糖尿病患者,对糖尿病患者的分析较少。本研究将HbA1c<6.5%的糖尿病患者和非糖尿病患者均纳入分析,结果显示,年龄是AMI患者发生SHG的独立危险因素。SHG组患者年龄大于非SHG组患者。年龄每增加1岁,SHG发生风险升高至1.028倍(95%CI:1.006~1.051)。
本研究结果显示,糖尿病史是SHG发生的独立危险因素。SHG组患者糖尿病史多于非SHG组。有糖尿病史的AMI患者发生SHG风险是无糖尿病史患者的5.111倍(95%CI:1.384~18.867)。2型糖尿病重要病理生理机制是胰岛素抵抗,表现为机体对胰岛素敏感性下降,在AMI作为应激源的刺激下,通过神经内分泌、炎症反应等多种途径,胰岛素抵抗进一步加重,因此有糖尿病史的AMI患者,即使平时血糖控制良好,在应激状态下也更容易发生血糖升高。急性心力衰竭和心源性休克是AMI严重并发症,也是SHG的重要原因。本研究结果显示,入院Killip泵功能分级≥3级、入院WBC升高是发生SHG独立危险因素。SHG组患者入院Killip泵功能分级≥3级发生率、入院WBC计数明显高于非SHG组。与入院Killip泵功能分级<3级患者比较,入院Killip泵功能分级≥3级患者发生SHG风险升高至4.768倍(95%CI:1.499~15.167)。WBC计数每增加1个单位,SHG发生风险升高至1.123倍(95%CI:1.034~1.219)。与张建维等[12]研究结论一致。严重心力衰竭和心源性休克引起的应激反应,通过兴奋交感神经系统和内分泌系统,引起儿茶酚胺、糖皮质激素、甲状腺激素、胰高血糖素等应激激素分泌增加,加速肝糖原、脂肪和蛋白质分解,并可增强胰岛素抵抗,引起血糖升高。李英梅等[13]研究也发现,存在SHG的AMI患者心力衰竭发生率高于非SHG患者,而血清皮质醇、生长激素、胰高血糖素、促肾上腺皮质激素(ACTH)等应激激素水平亦高于非SHG患者。炎症因素在AMI发病过程中起重要作用,而坏死心肌作为强致炎物质,又加重了局部及全身炎症反应,继而引起恶性循环。在AMI应激状态下,人体释放WBC以及CRP、白细胞介素、肿瘤坏死因子等炎症因子增多,刺激神经内分泌系统使胰岛素拮抗激素分泌增加,并通过干扰胰岛素信号的传导导致胰岛素抵抗而产生SHG[14]。因此入院Killip泵功能分级≥3级、入院WBC可作为SHG发生的预测因子。
目前关于AMI患者发生SHG的风险预测模型未见有报道。本研究纳入年龄、糖尿病史、入院Killip泵功能分级≥3级、WBC计数共4个独立危险因素,以此建立SHG风险预测模型。拟合优度检验P=0.351。ROC下面积为0.670(95%CI:0.599~0.741,P<0.01)。根据最佳界点预测,敏感度为0.577,特异度为0.696。提示本模型拟合优度高,具有中等预测效度。本模型包含了人口统计学、基本病史、主要症状和体征、主要病理生理指标,比较全面反映了患者入院时的病情,模型变量容易获得,可操作性强。
综上所述,年龄、糖尿病史、入院Killip泵功能分级≥3级、WBC计数为AMI患者发生SHG的独立危险因素,基于独立危险因素建立的风险预测模型对AMI患者发生SHG的预测效度中等,敏感度和特异度较高,简单实用,可为临床救治工作提供指导,改善AMI患者预后。但本研究样本量较小,并且为单中心研究,存在一定局限性,有待在后续研究中增加样本量,开展多中心联合研究进一步证实本结论。
