腹腔镜子宫肌瘤剔除术治疗子宫肌瘤的疗效观察
2022-08-30黄珂王明辉
黄珂 王明辉
河南开封市妇产医院 开封 475000
子宫肌瘤由子宫平滑肌和结缔组织组成,是女性生殖系统一种最常见的良性肿瘤,育龄期女性发病率较高。以月经异常、白带增多、下腹部出现坠胀、疼痛和包快,以及不孕、早产、流产等为主要临床表现。经腹子宫肌瘤剔除术 (transabdominal myomectomy,TAM)治疗子宫肌瘤适应证广,不受子宫肌瘤数量、位置、手术条件的限制,疗效肯定且对患者生育能力保护性好;但其手术创伤大,术后恢复时间长。近年来,腹腔镜子宫肌瘤剔除术(laparoscopic myomectomy,LSM)因其微创、高效等显著优势已成为子宫肌瘤的主要治疗方式[1-2]。本研究拟通过病例对照分析,以探讨LSM与 TAM的近期效果和对有生育要求患者自然妊娠率和成功分娩率的影响。报告如下。
1 资料与方法
1.1一般资料回顾性分析2018-12—2021-01我院收治的子宫肌瘤患者的临床资料。纳入标准:(1)术前均根据病史、体征和超声等影像学检查确诊,并符合LSM与 TAM的指征[3];均由同一组医生顺利完成相关手术操作,并经术后病理学检查证实。(2)临床和随访资料完整。排除标准:(1)合并心、肝、肾等脏器严重疾病,以及神经、血液等系统功能障碍者。(2)伴有子宫颈癌、子宫内膜癌等恶性病变者。研究共纳入符合上述标准的子宫肌瘤患者68例。根据不同的子宫肌瘤剔除方法分为LSM组和TAM组,每组34例。本研究所有患者均签署知情同意书。
1.2手术方法术前均完善妇科专科检查和血尿常规、超声等检查,明确子宫肌瘤位置、大小、数量等,排除手术禁忌证。术前12 h禁食、6 h禁水。LSM组[4]:气管插管全身麻醉,患者取膀胱截石位, 常规消毒、铺巾。 经脐部上缘作一弧形切口(长度约1.0 cm),插入气腹针建立CO2气腹,依次置入10 mm Trocar 和腹腔镜,仔细观察子宫肌瘤的位置、数目以及大小等,分别于左、右麦氏点处作长度约 5 mm 的切口,腔镜下各置入1枚5 mm Trocar及相关手术器械。肌瘤基底部注入10 U缩宫素,单极电凝刀切开假包膜,钝性分离肌瘤后用旋切器剔除。将切除的组织装入标本袋内取出并送病理检查,创面双极电凝止血,缝闭瘤腔,彻底清洗腹腔。解除气腹,退出腹腔镜、器械和Trocar,逐一缝合戳孔。TAM组:硬膜外联合腰麻下,通过脐下正中5~10 cm横切口入腹,探查子宫肌瘤的位置、大小。直视下实施子宫肌瘤剔除术,手术程序参考文献[5]。
1.3观察指标(1)手术情况及术后临床指标:手术时间、术中出血量、术后胃肠功能恢复时间和住院时间。(2)术后随访情况:并发症发生率、肌瘤复发率,以及有生育要求患者的自然妊娠率和分娩成功率。
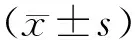
2 结果
2.1基线资料2组患者的基线资料差异无统计学意义(P>0.05),见表1。

表1 2组患者的基线资料比较
2.2手术情况及术后临床指标2组手术过程顺利,LSM组无中转开腹病例。 LSM组手术时间和术后胃肠功能恢复时间、住院时间均短于TAM组,术中出血量少于TAM组,差异均有统计学意义(P<0.05)。见表2。

表2 2组患者的手术情况及术后临床指标比较
2.3术后随访情况2组患者术后均获12个月随访,其间LSM组患者并发症发生率低于TAM组,差异有统计学意义(P<0.05)。 2组患者的肌瘤复发率、有生育要求患者(LSM组17例、TAM组18例)的自然妊娠率和成功分娩率差异均无统计学意义(P>0.05)。见表3。
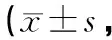
表3 2组患者随访情况比较分)
3 讨论
子宫肌瘤的发病机制尚未完全明确,依据肌瘤青春期前少见、多发生于生育期妇女,以及患者绝经后出现肌瘤萎缩或消退等现象,提示其发生与女性性激素分泌异常和肌瘤组织局部对雌激素的高敏感性关系十分密切[6-7]。发病初期患者的临床症状多不明显,但随着病情的发展,部分患者可出现月经不调和周期缩短、经量增多,以及下腹包块、白带增多和相应器官或组织受压症状;黏膜下肌瘤还可引发不孕及流产;少数患者可发生肉瘤样变[8-9]。因此,对月经量过多导致继发性贫血、伴有严重腹痛、膀胱或直肠受压引起相应症状、因肌瘤导致不孕或频繁流产,以及肉瘤变可能性高者,应实施手术治疗。应根据手术适应证、患者的年龄及其与家属的意愿选择合适术式。对于有保留子宫等生育意愿的患者,子宫肌瘤剥除术是首选的手术方法[10-11]。手术可经腹、阴道、宫腔镜或腹腔镜等途径实施。随着微创理念的发展,LSM因具有手术创伤小、出血少、对卵巢功能影响小、安全性高、更利于患者术后恢复等优势,已成为治疗子宫肌瘤的主流术式[10]。
本研究通过病例对照分析,探讨了LSM与 TAM的近期效果和对有生育要求患者自然妊娠率和成功分娩率的影响。结果显示,LSM与 TAM患者术后的肌瘤复发率及妊娠结局比较,差异均无统计学意义。说明2种术式均有较为理想的治疗效果。但LSM组患者的手术时间、术中出血量,以及术后胃肠功能恢复时间、并发症发生率和住院时间均优于TAM组,差异均有统计学意义。其原因在于:(1)腹腔镜手术的切口较小,术中出血较少,能够通过双极电凝、超声刀等方式彻底止血。故可降低机体的炎症应激反应,稳定细胞炎症因子。(2)可避免开腹手术过程中对腹(盆)脏器的干扰,有利于降低患者术后并发症的发生率和促进早期康复,因此具有较好的临床应用效果和安全性。
由于腹腔镜手术需要应用旋切器剔除肌瘤,为进一步提高LSM的效果及安全性,术前需要严格把握腹腔镜手术指征,尽可能排除子宫肉瘤或合并子宫内膜癌的患者。同时对于腹腔镜子宫肌瘤剔除术中因瘤体较大而出现剔除肌瘤、止血困难的患者,应果断中转开腹手术[12]。
综上所述,LSM和TAM治疗子宫肌瘤均有良好的效果,其中LSM具有创伤轻、术后并发症少、患者恢复快等优势,在严格掌握手术适应证的前提下应作为首选手术。
