体外受精-胚胎移植后反复种植失败的相关因素分析
2022-07-27郭安良沈彦军代彩凤邓晓惠
郭 玲,杨 芳,郭安良,刘 雯,沈彦军,李 莉,代彩凤*,邓晓惠*
(1.山东大学齐鲁医院妇产科生殖医学中心,济南 250012;2.山东大学齐鲁医学院,济南 250012)
随着辅助生殖技术(assisted reproductive technology,ART)中超促排卵(controlled ovarian hyperstimulation,COH)方案的不断改进和实验室胚胎培育技术的进一步完善,体外受精-胚胎移植(in vitro fertilization and embryo transfer,IVF-ET)的成功率不断提高,其着床率可高达60%[1]。但是仍有相当一部分患者在经历多次优质胚胎移植后未能获得临床妊娠,临床上称之为反复种植失败(repeated implantation failure,RIF),已成为限制ART发展的瓶颈问题。目前RIF的诊断标准尚未统一[2]。2014年Coughlan等[3]提出RIF的诊断标准,40岁以下不孕症妇女,至少经历3周期新鲜或冻融胚胎移植,累计移植不少于4枚优质胚胎仍未获得临床妊娠。国内通常参考2018年《胚胎植入前遗传学诊断/筛查专家共识》将RIF定义为:经历3次以上胚胎移植,或移植不少于4~6枚优质卵裂期胚胎或3枚优质囊胚而未获得临床妊娠[4]。RIF的影响因素众多且复杂,主要可分为配子及胚胎质量异常、子宫内膜容受性下降和其他混合因素等[5]。近年来随着分子生物学技术的发展,目前研究大多聚焦于母-胎界面的分子层面,但关于患者自身病理因素在胚胎种植中影响的报道较少。本研究通过回顾分析不孕症患者的年龄、不孕类型、不孕年限、体质量指数(body mass index,BMI)、人工流产次数、抗缪勒管激素(antimullerian hormone,AMH)、基础内分泌、甲状腺功能、自身免疫抗体相关指标、染色体核型、宫腔镜检查、胚胎移植日子宫内膜厚度和宫腔深度等因素与RIF的关系,明确RIF发生的临床高危因素,以期为RIF的早期病因筛查及早期治疗提供临床依据。
1 资料与方法
1.1 研究对象 回顾性研究2018年8月至2020年2月于山东大学齐鲁医院生殖医学中心行IVF/ICSI治疗的不孕症患者的临床资料。根据胚胎移植后的妊娠结局,分为RIF组(222例)和对照组(567例)。RIF组纳入标准:至少经历3个周期,新鲜或冻融移植周期累计至少移植4枚优质卵裂期胚胎或3枚囊胚仍未获得临床妊娠者。对照组纳入标准:第1次行IVF/ICSI-ET助孕即成功获得妊娠者。排除标准:无可供移植的优质胚胎;严重生殖道解剖结构异常;明确精神疾病病史;存在ART及妊娠禁忌证或合并其他对妊娠有重大影响疾病的患者。本研究已获得山东大学齐鲁医院医学伦理委员会批准。
1.2 研究方法
1.2.1 IVF过程 研究对象均采用标准化的卵巢刺激方案,主要包括经典长方案、长方案、短方案、微刺激方案、拮抗剂方案等。根据患者的年龄、BMI以及卵巢功能等个体化启用Gn,通过超声监测卵泡发育情况,并结合血清性激素水平及时调整Gn用法和用量。当至少有2个优势卵泡平均直径≥18mm时,应用绒毛膜促性腺激素(HCG)(绒毛膜促性腺激素注射液,珠海丽珠医药公司)6000~10000IU肌肉注射,或促性腺激素释放激素激动剂(GnRH-a)(达必佳,德国辉凌制药公司)0.2mg皮下注射,或GnRH-a 0.2mg皮下注射及HCG 1000~2000IU肌肉注射诱发排卵,并于扳机后34~36h取卵。取卵后4~6h,根据精子质量,采用IVF或ICSI受精。取卵后立即给予黄体支持,根据胚胎培养情况,于取卵后第3天或第5天选择最多2枚胚胎进行移植,剩余胚胎冷冻保存。
1.2.2 妊娠结局判断 结合患者的个体情况或其他因素进行胚胎移植,包括新鲜胚胎移植和冻融胚胎移植。患者于早期胚胎移植后14日或囊胚移植后11~12日测定血清β-HCG,若β-HCG<10IU/L,则判定为未妊娠;若β-HCG≥10IU/L,且2~3周后经超声检查可探及宫内妊娠囊和胎心搏动,则判定为临床妊娠,否则为生化妊娠。
1.2.3 观察指标 (1)一般临床资料:年龄、不孕类型、不孕年限、BMI、人工流产次数、AMH、基础内分泌、甲状腺功能三项、双方染色体核型、宫腔镜检查、胚胎移植日子宫内膜厚度和宫腔深度等;(2)自身免疫抗体相关指标:抗甲状腺球蛋白抗体(thyroglobulin antibody,TG-Ab)、抗甲状腺过氧化物酶抗体(anti-thyroid peroxidase antibody,TPO-Ab)、抗核抗体(antinuclear antibody,ANA)、抗心磷脂抗体(anticardiolipin antibody,ACA)、抗β2-糖蛋白I抗体(anti-β2 glycoprotein I antibody,β2-GPΙ-Ab)。

2 结 果
2.1 患者的一般临床资料 RIF组的年龄、不孕年限、继发性不孕比例、人工流产次数≥2次比例、基础FSH、宫腔镜检查异常比例均高于对照组,AMH、胚胎移植日子宫内膜厚度均低于对照组,差异均有统计学意义(P<0.05)。见表1。

表1 RIF组与对照组患者的一般临床资料比较
2.2 自身免疫性抗体比较 RIF组的TG-Ab阳性比例、ANA阳性比例、β2-GPΙ-Ab阳性比例均高于对照组,差异均有统计学意义(P<0.05)(表2)。

表2 RIF组与对照组患者的自身免疫抗体相关指标比较[n(%)]
2.3 多因素logistic回归分析 将上述具有统计学意义的影响因素分别赋值(表3),纳入多因素logistic回归模型。多因素分析显示,不孕年限增加、继发性不孕、低AMH水平、宫腔镜检查异常、ANA阳性、β2-GPΙ-Ab阳性等因素是RIF的危险因素,差异均有统计学意义(P<0.05)(表4)。

表3 RIF影响因素赋值说明
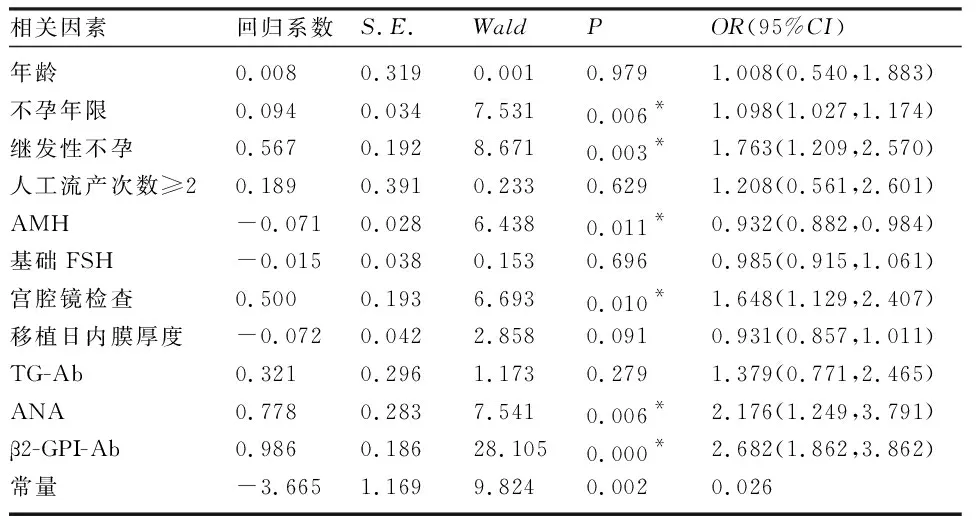
表4 多因素logistic回归分析RIF的危险因素
2.4 ROC曲线分析 logistic回归分析显示,所得模型具有统计学意义(χ2=120.104,P<0.001);Hosmer和Lemeshow检验无统计学差异(P=0.227),提示拟合良好。采用ROC曲线评价多因素logistic回归预测模型,AUC=0.737(95%CI为0.697~0.777,P<0.001),提示所建立的预测模型效果较好(图1)。

图1 logistic回归预测模型的ROC曲线
3 讨 论
胚胎植入是一个复杂的生理过程,其成功的关键在于高质量胚胎与良好子宫内膜容受性之间的相互作用[6],主要包括胚泡定位、黏附和侵入等一系列过程。随着胚胎植入前遗传学检测(preimplantation genetic testing,PGT)技术的发展,约有70%的胚胎被鉴定为高质量胚胎[7],因此母体自身病理因素与胚胎RIF的发生密切相关。临床实践中,部分研究者主张针对RIF患者进行大量临床病因筛查,包括血栓形成倾向、免疫球蛋白、淋巴细胞亚群及多种血清学和子宫内膜免疫细胞因子谱等检查[8-11],但其对RIF诊断和预测的意义仍存在较大争议。RIF对不孕症患者和家庭造成了巨大的身心和经济压力,而深入分析和预测RIF发生的临床相关高危因素可为患者提供合理的临床管理策略,对于其获得良好的妊娠结局具有重要意义。本研究发现,不孕年限增加、继发性不孕、宫腔镜检查异常、ANA阳性、β2-GPΙ-Ab阳性等是RIF的危险因素,AMH是RIF的保护因素。
3.1 不孕年限及不孕类型对胚胎种植的影响 研究表明,随着不孕年限增加,精子可出现顶体蛋白活性下降、核染色质不成熟等,使不孕症夫妇精卵结合障碍的可能性升高[12],从而导致胚胎种植失败的风险增加。本研究发现,RIF组患者的不孕年限高于对照组,差异有统计学意义(P<0.05),与既往研究结果较一致。Devine等[13]研究发现,原发性不孕与IVF助孕失败相关。本研究结果提示,RIF组患者继发性不孕比例(69.37% vs 47.62%)升高,差异有统计学意义(P<0.05)。分析原因可能与本研究样本量相对较少,且RIF组患者平均年龄高于对照组有关。随着年龄升高,卵巢储备下降,继发性不孕比例增加,子宫内膜容受性下降使胚胎着床失败的可能性增加[14]。经多因素logistic分析发现,不孕年限(OR=1.098,95%CI为1.027~1.174,P=0.006)和继发性不孕(OR=1.763,95%CI为1.209~2.570,P=0.003)与RIF的发生密切相关,但其确切作用机制有待于进一步研究。
3.2 血清AMH水平对胚胎种植的影响 AMH是转化生长因子(transforming growth factor β,TGF-β)超家族的成员之一,可由卵巢颗粒细胞分泌[15]。研究表明,AMH在调节细胞增殖、分化、凋亡和组织修复再生等过程中发挥重要作用[16]。目前在生殖医学领域内,血清AMH测定被广泛用于卵巢功能、COH、胚胎质量及妊娠结局的评估和预测[17-18]。有研究发现,AMH表达水平过低,可抑制蜕膜化进程,促进子宫内膜细胞凋亡,影响子宫内膜容受性,导致RIF发生[19]。本研究发现,RIF患者的血清AMH水平低于对照组,差异有统计学意义(P<0.05);多因素logistic分析发现,AMH是RIF发生的保护因素(OR=0.932,95%CI为0.882~0.984,P=0.011),与既往研究结果较一致。
3.3 宫腔镜检查对胚胎种植的影响 宫腔镜检查被认为是宫腔内病变评估的金标准,目前在RIF的诊断和治疗中也被广泛应用[20]。研究表明,RIF患者中宫腔镜检查异常发生率高达30%~40%[21],其中与胚胎种植密切相关的最常见的宫腔内病变主要包括宫腔粘连、子宫内膜炎、子宫内膜息肉和黏膜下肌瘤等[22]。多项研究表明,RIF患者在胚胎移植前行宫腔镜检查可显著提高新鲜和冷冻周期的胚胎种植率[23-25]。部分研究发现,即使在宫腔镜检查正常的患者中,通过宫腔镜检查也可提高RIF患者的临床妊娠率[26]。然而,El-Toukhy等[27]研究发现,行宫腔镜检查的RIF患者中宫腔异常比例高达26%,但其中超过20%的宫腔病变无法通过常规治疗加以纠正,且RIF患者是否行宫腔镜检查对移植后活产率并无影响。本研究发现,与对照组相比,RIF患者宫腔镜检查异常比例升高,差异有统计学意义(P<0.05);多因素logistic分析发现,宫腔镜检查异常是RIF发生的危险因素(OR=1.648,95%CI为1.129~2.407,P=0.010),与既往研究结果较一致。本研究为回顾性分析,关于RIF患者ART周期前行宫腔镜检查可否改善临床妊娠率仍有待于后续进一步研究。
3.4 自身免疫抗体对胚胎种植的影响 多项研究表明,先天性免疫、适应性免疫及外周免疫系统之间的协调平衡是妊娠成功的基础条件[28-29]。近年来随着生殖免疫学的发展,自身免疫性抗体异常导致的胚胎种植失败受到越来越多的关注,但对于多种自身免疫性抗体与IVF-ET术后妊娠结局的关系,目前尚未达成共识[30]。研究认为,ACA可通过引起局部微血栓形成,影响子宫内膜容受性[31]。ANA可通过损伤卵母细胞并干扰胚胎细胞分裂导致胚胎种植失败[32]。β2-GPΙ-Ab可通过损伤滋养细胞,诱导滋养细胞功能障碍,形成血栓,从而对妊娠结局产生不良影响[33-34]。有研究发现,外周血中ACA、ANA和β2-GPΙ-Ab高表达是RIF发生的高危因素[35]。研究发现,甲状腺自身免疫性疾病(thyroid autoimmunity,TAI)与RIF的发生密切相关[31]。TAI不仅可通过甲状腺功能障碍影响胚胎种植,同时甲状腺自身免疫抗体可引起机体免疫紊乱,从而导致胚胎着床失败。本研究发现,RIF患者的TG-Ab阳性比例、ANA阳性比例和β2-GPΙ-Ab阳性比例均高于对照组,差异有统计学意义(P<0.05);多因素logistic分析发现,ANA阳性(OR=2.176,95%CI为1.249~3.791,P=0.006)和β2-GPΙ-Ab阳性(OR=2.682,95%CI为1.862~3.862,P<0.001)与RIF的发生密切相关。但本研究仅纳入了ANA、ACA、β2-GPΙ-Ab、TG-Ab和TPO-Ab五项自身免疫性抗体指标,未来仍有待于进一步完善其他多种自身免疫抗体对胚胎种植的影响。
综上所述,不孕年限增加、继发性不孕、宫腔镜检查异常、ANA阳性、β2-GPΙ-Ab阳性等因素是RIF的危险因素,AMH是RIF的保护因素。针对相关危险因素建立logistic回归预测模型,对RIF病因筛查、诊断及针对性干预高危人群具有重要的临床指导意义。但由于本研究为单一中心的回顾性研究,且研究纳入样本量相对较小,未来仍需大样本前瞻性随机对照试验加以评估和验证。
