纳布啡复合瑞芬太尼在小儿腹腔镜下腹股沟斜疝修补术中的应用
2022-07-05章征兵万彩云罗春芳许凯冯应辉李明王萍
章征兵,万彩云,罗春芳,许凯,冯应辉,李明,王萍
(江西省儿童医院,南昌 330006)
随着外科技术的不断发展, 腹腔镜下疝修补术越来越多的应用于小儿腹股沟斜疝治疗中[1]。 此类手术具有手术操作快的特点, 一般选择全身麻醉,但由于气腹的原因,对患儿的循环和呼吸均会产生一定程度的影响, 这就要求术中维持一定的麻醉深度和术后快速的麻醉苏醒[2]。 为了达到以上目标, 本研究将纳布啡复合瑞芬太尼应用于此类手术当中,以观察其效果。
1 资料与方法
1.1 一般资料 选取2020 年4 月至2021 年1 月在我院行腹腔镜下腹股沟斜疝修补术的患儿100例。将患儿随机分为对照组和观察组,各50 例。观察组年龄(11.8±2.6)月,体质量(8.8±1.6) kg,手术时间(16.8±6.5)min,;对照组年龄(11.5±2.4)月,体质量(9.1±1.9) kg,手术时间(17.0±5.9) min。 两组患儿在体质量、年龄、手术时间方面无统计学差异,P>0.05。
1.2 麻醉方法 所有患儿均采取气管插管全麻,入室后在心电监护下予以咪唑安定0.1 mg/kg, 丙泊酚2 mg/kg,瑞芬太尼2 μg/kg,罗库溴胺0.6 mg/kg诱导后行气管插管, 成功后接麻醉机进行机械通气,压力控制模式; FIO2 为50%。 术中泵入瑞芬太尼0.5 μg /( kg·min),丙泊酚5 mg/(kg·h)维持。观察组于手术结束前5 分钟给予纳布啡0.2 mg/kg;对照组则给等量的生理盐水;术毕停药,待两组患儿待肌张力基本恢复正常、自主呼吸潮气量和呼吸频率满意时,拔除气管导管,将患儿送入麻醉恢复室。
1.3 监测指标 分别于麻醉诱导前(T0)、手术开始后10 min(T1)、拔管时(T2)及术后30 min(T3)经外周静脉抽血离心后取血清测定肿瘤坏死因子-α(TNF-α)、白介素6(IL-6)、白介素8(IL-8)的浓度;并记录各时点患儿的心率(HR)、平均动脉压(MAP);记录患儿术毕自主呼吸恢复时间及气管导管拔除时间。 记录患儿入PACU 30 min 后的疼痛评分、镇静评分及躁动评分,其中疼痛评分采用行为疼痛评分(标准:1 分,无肢体动作;2 分,表情略显痛苦;3 分,肢体欲动;4 分,表情痛苦明显呻吟躁动;5 分,疼痛难忍);镇静评分采用Ramsay 镇静评分(标准:1 分,焦虑躁动不安;2 分,配合,有定向力,安静;3 分,对指令有反应;4 分,嗜睡,对轻呵眉间或大声听觉刺激反应敏捷;5 分,嗜睡,对轻呵眉间或大声听觉刺激反应迟钝;6 分,嗜睡,无任何反应);躁动评分采用PAED 躁动评分(标准:包括儿童无法安抚程度,行为是否有目的性,不安静程度,对周围环境是否具有意识,是否能与父母或医护人员进行眼神交流。 每个评分项均有5 个等级(分别对应0~4 分),判定等级后把所有分数相加,分数越高表示患儿越容易发生躁动,分数>16 分即判定为全麻苏醒期躁动。
1.4 统计学方法 采用SPSS 17.0 统计软件, 资料结果用(±s)表示,组间均数比较采用t 检验,组内比较采用单因素方差分析, 以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿临床指标比较 观察组在疼痛评分、镇静评分、躁动评分方面优于对照组,自主呼吸恢复时间和拔管时间观察组较对照组短, 差异均有统计学意义(P<0.05)。 见表1。

表1 两组患儿临床指标比较
2.2 两组患儿不同时点生命体征比较 与麻醉前(T0)相比,对照组的HR、MPA 在T2、T3 时升高,差异均有统计学意义(P<0.05);观察组在各时点比较无统计学差异;组间比较,对照组在T2、T3 时的HR、MPA 较观察组高, 差异有统计学意义 (P<0.05)。 见表2。
表2 患儿各时间点HR、MAP 的比较(±s)

表2 患儿各时间点HR、MAP 的比较(±s)
注:与观察组比较,*P<0.05;与T0 比较,#P<0.05。
指标 组别 T0 T1 T2 T3 HR (次/min)MAP(mmHg)观察组对照组观察组对照组137.5±22.9 151.3±26.9*#55.5±2.7 62.2±2.5*#130.5±22.9 131.8±25.6 55.9±2.6 56.3±2.9 135.8±24.8 136.6±22.3 57.8±3.0 58.9±2.9 136.8±25.5 152.2±25.7*#56.4±3.2 66.5±2.8*#
2.3 两组患儿不同时点TNF-α、IL-6、IL-8 比较两组患儿TNF-α、IL-6、IL-8 在T1、T2、T3 与T0 比较均升高,差异均有统计学意义(P<0.05);组内比较,对照组各项指标在T2、T3 时较观察组均升高,差异有统计学意义(P<0.05)。 见表3。
表3 两组患儿TNF-α、IL- 6、IL- 8 比较(±s)
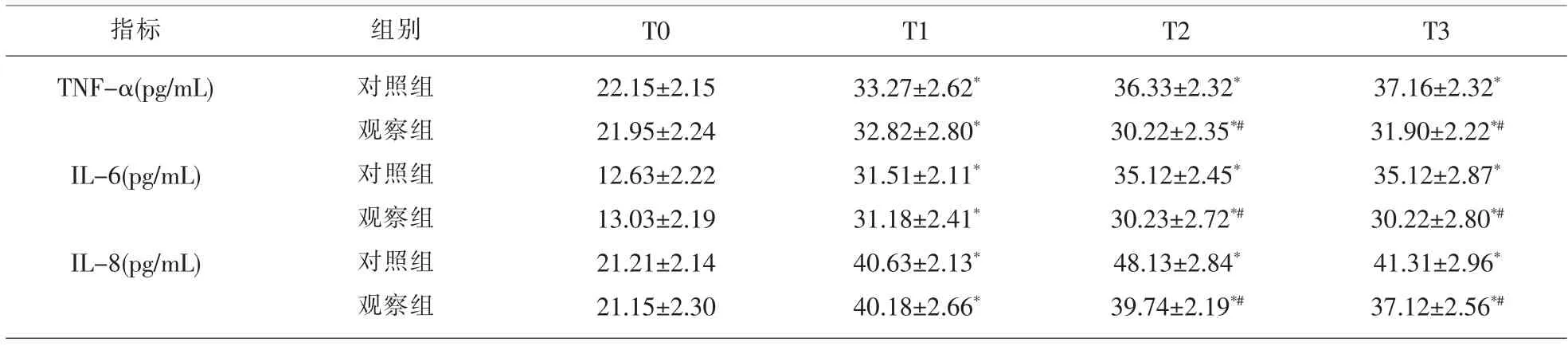
表3 两组患儿TNF-α、IL- 6、IL- 8 比较(±s)
注:与T0 比较,*P<0.05,与对照组比较,#P<0.05。
指标 组别 T0 T1 T2 T3 TNF-α(pg/mL)IL-6(pg/mL)IL-8(pg/mL)对照组观察组对照组观察组对照组观察组22.15±2.15 21.95±2.24 12.63±2.22 13.03±2.19 21.21±2.14 21.15±2.30 33.27±2.62*32.82±2.80*31.51±2.11*31.18±2.41*40.63±2.13*40.18±2.66*36.33±2.32*30.22±2.35*#35.12±2.45*30.23±2.72*#48.13±2.84*39.74±2.19*#37.16±2.32*31.90±2.22*#35.12±2.87*30.22±2.80*#41.31±2.96*37.12±2.56*#
3 讨论
腹股沟斜疝是小儿外科常见病, 发病率为0.8%~5.0%,大部分斜疝患儿需要手术治疗。 近些年来,随着腹腔镜技术不断的发展和成熟,腹腔镜下疝修补术越来越多的应用于小儿腹股沟斜疝治疗中,因其具有创伤小、恢复快等优点,已被临床医生与患儿家长广泛接受[3]。 但腹腔镜下疝修补术手术时间短,如何提高麻醉的可控性,达到术中镇痛完全,诱导快,苏醒快、术后苏醒平稳便成为此类麻醉的一个的特点。
瑞芬太尼是一种新型短效的μ 受体激动剂,其效价为阿芬太尼的20~30 倍,镇痛作用强,可以有效抑制自主神经、 血流动力学及躯体对伤害性刺激的反应[4];其在体内1 分钟左右迅速达到血脑平衡,起效快;主要经血液的组织非特异性酯酶水解代谢, 消除快且恢复迅速, 重复应用无蓄积作用。 故将瑞芬太尼用于小儿腹腔镜下疝修补术可以增加麻醉的可控性。 纳布啡是一种阿片受体 激动拮抗剂,主要激动κ 受体、部分拮抗μ 受体,作用于中枢神经系统, 通过抑制脊髓背角伤害性刺激的上传, 激活从中脑下行经延髓头端腹内侧区的疼痛控制回路发生镇痛作用[5]。
本研究结果表明纳布啡组在疼痛评分、 镇静评分、躁动评分、自主呼吸恢复时间及拔管时间方面均优于对照组。 这主要是因为纳布啡复合瑞芬太尼一方面可以弥补瑞芬太尼术后镇痛不足而可能出现的爆发性疼痛,加强术后镇痛;另一方面可拮抗瑞芬太尼激动U 受体所导致的呼吸抑制,使患儿术毕迅速恢复呼吸; 纳布啡激动κ 受体能产生中等程度的镇静,可减少术后躁动的发生。
手术时机体在经历疼痛、 手术创伤等应激反应时,会促进炎性因子释放。 IL-6 为T 细胞、单核细胞和纤维母细胞产生的促炎性细胞因子, 是反映组织损伤的早期敏感指标;TNF-α 是机体受到有害刺激后最初分泌, 起关键始动作用的促炎性细胞因子,直接反应了炎性反应的强烈程度[6];IL-8是中性粒细胞释放的炎性介质,可引起局部的多核白细胞聚集和激活并释放炎性介质,它是反映机体损伤情况和炎性反应程度的重要指标; 故通过测定TNF-α、IL-8 及IL-6 可以反映术中机体疼痛及应激反应情况。 本研究结果显示对照组TNF-α、IL-6、IL-8、HR、MAP 在T2、T3 时较纳布啡组均升高,这表明纳布啡组术中更平稳,术中机体疼痛及应激反应更轻, 这可能与纳布啡激动κ 受体产生镇痛,部分消除了术中的应激反应有关[7]。
综上所述, 纳布啡复合瑞芬太尼应用于小儿腹腔镜下腹股沟斜疝修补术中, 可以缩短术后患儿自主呼吸恢复时间及拔管时间, 提高麻醉可控性,减轻术后疼痛,减少术后躁动,提高苏醒质量。
