本体感觉促进训练和平衡功能训练对脑卒中患者步行能力的疗效分析
2022-06-20张萍

摘 要:目的 探讨应用本体感觉促进训练和平衡功能训练对脑卒中患者步行能力的影响。方法 选取2019年10月~2021年3月青岛市按摩康复医院收治的80例脑卒中患者,按照随机数表法分为对照组(n=40)与观察组(n=40),对照组予以康复治疗、躯干训练及平衡功能训练干预4周,观察组在对照组的基础上增加本体感觉促进训练干预4周,比较各组干预前后平衡功能、步行能力变化,ADL、QOL评分,并发症情况。结果 干预后两组患者Berg评分、下肢功能评分(FMA)与六分钟步行试验(6MWT)均是较干预前提高,观察组显著高于对照组,差异有统计学意义(P<0.05);干预后在日常生活能力(ADL)与生活质量(QOL)评分均是较干预前提高,切观察组干预后各评分均是明显高于对照组,差异有统计学意义(P<0.05);观察组并发症总发生率15.00%显著低于对照组35.00%,差异有统计学意义(P<0.05)。结论 应用本体感觉促进训练联合平衡功能训练干预脑卒中,可以显著提高患者平衡功能、步行能力。
关键词:本体感觉促进训练;平衡功能训练;脑卒中;平衡功能;步行能力
中图分类号:R193 文献标识码:A 文章编号:1009-8011(2022)-12-00-04
脑卒中是一种常见的脑血管疾病,此类患者因神经功能受损,常使得其多合并肢体功能障碍情况,这对患者步行能力及日常生活能力均造成巨大影响[1]。脑卒中患者步行能力是患者及家属最关注的功能之一,常规的干预侧重于患侧肢体的平衡功能训练,但是常规平衡训练的方式比较单一,患者的训练积极性不高,这对提高患者步行能力效果不佳[2]。本体感觉促进训练是一种科学的训练方法,可利用肌肉、肌腱等器官感觉进行刺激,促进平衡功能及步行能力的恢复。而对于脑卒中患者的干预上,临床中将本体感觉促进训练同平衡功能训练结合治疗的研究报道比较少。基于此,本次研究中就纳入80例脑卒中患者,探讨应用本体感觉促进训练联合平衡功能训练的干预措施对患者步行能力的影响,现将研究结果整理如下。
1 资料与方法
1.1 一般资料
选取2019年10月~2021年3月青岛市按摩康复医院收治的80例脑卒中患者,按照随机数表法分为对照组(n=40)与观察组(n=40)。观察组男24例,女16例;年龄52~76岁,平均年龄(64.15±2.26)岁;发病部位:基底节区24例,脑干16例。对照组男25例,女15例;年龄51~76岁,平均年龄(63.98±2.24)岁;发病部位:基底节区23例,腦干17例。两组患者年龄等一般资料对比差异无统计学意义(P>0.05),可进行对比。患者及家属均知情并签署知情同意书,本研究经青岛市按摩康复医院医学伦理委员会批准后开展。
1.2 纳入与排除标准
纳入标准:①均符合1995年全国第四届脑血管病学术会议制定《各类脑血管疾病诊断要点》[3]关于脑卒中的诊断标准,且经头颅CT、MRI检查确诊;②患者意识清晰并且病情稳定,可积极配合治疗;③初次到青岛市按摩康复医院接受治疗及康复训练的患者。
排除标准:①严重认知功能障碍及失语症的患者;②精神障碍及不配合的患者;③心、肝、肾等器质性疾病的患者。
1.3 方法
两组患者安排专业治疗师予以康复治疗,对照组在此基础上予以常规躯干训练及平衡功能训练:腹肌与腰背肌肌力锻炼,耐力训练及桥式运动训练;健侧、患侧翻身坐起训练;镜前作为平衡练习;坐位-站立-轮椅转移训练;重心转移与躯干控制训练;平衡木上站立平衡训练,治疗师辅助患者进行部分动作练习。同时对患者进行相关护理指导,主要是对患者进行健康宣教工作,讲解脑卒中的病因病机、治疗方法、相关并发症等,提高患者的认识。在进行宣教时,可以采取多媒体视频结合健康手册方式宣教指导,及时解答患者存在的疑虑困惑,避免患者存在担忧及焦虑抑郁的负性情绪;为患者进行心理疏导,主要是加强护患间的沟通交流,了解负性情绪的来源,针对负性情绪发生情况予以患者针对性的安慰疏导,以缓解焦虑抑郁等负性情绪;做好患者病房环境的护理,定期打扫病房营造温馨舒适的病房环境,使患者舒适度提高,如患者发生并发症需及时地进行干预,避免出现危重的情况。
观察组在对照组的基础上,增加本体感觉促进训练[3]。(1)躯干模式。①双侧不对称上肢伸展伴颈部屈曲模式:治疗师牵引患者的手臂、肩胛,引导左上肢伸展及内旋,右手抓握左手做伸展、内收及内旋,头部予以轻微阻力,运动末端维持躯干的屈曲;②双侧不对称性上肢屈曲伴颈部伸展模式:初始牵引手臂、肩胛,治疗师引导左上肢与手腕屈曲、内收、外旋,注意需避免腰椎过伸;③双下肢不对称性屈曲伴屈膝模式:初始治疗师环抱患者双腿为伸展位做牵引,引导左右下肢均进行屈曲、内收及外旋,躯干下选择及弯曲,双足施加阻力,阻抗躯干及髋部的旋转。④躯干双侧不对称屈曲伴伸展偏转模式:初始时候治疗师环抱患者的双腿,保持屈膝屈髋右侧偏转体位,牵引患者的下肢,引导左下肢外展、伸展及外旋,右下肢进行内收、伸展及内旋,躯干向左侧进行伸展,阻力施加在下肢阻抗伸髋并指导侧向运动,治疗师控制其髋的旋转。(2)颈部模式。①屈曲模式:仰卧且头部取中线位,治疗师双手置于头部、下颌,颈屈予以下颌牵引,阻抗左侧旋转;②伸展模式:仰卧头取中线位,治疗师双手置于头顶及下颌,颈部伸展,头顶施加阻力;③侧屈伴屈曲偏转模式:取仰卧、俯卧或者坐位,治疗师双手置于患者头顶、下颌,下颌回缩并头旋转,下颌朝左前,引导颈部屈曲及头转。(3)骨盆模式。取右侧卧位,双下肢屈髋屈膝30°,治疗师施加阻力在髂翼、坐骨结节,阻抗躯干屈曲及伸展,骨盆在锻炼的时候增加前屈及后倾,关节反向牵拉活动,经拮抗剂反转训练协调减少疲劳情况,经稳定性反转、节律性维持腰及骨盆的稳定。(4)肩胛模式。选择右侧卧位,左肩关节呈中立位,屈肘90°,治疗师一手阻抗左侧肩胛骨下压,另一手阻抗左肘部,间接活动末端稳定收缩以锁住肩胛,反复收缩以锻炼躯干。两组均训练4周。
1.4 观察指标与评价标准
①平衡功能。干预前后应用Berg平衡量表评价患者平衡功能,分值范围0~56分,得分越高表明平衡能力越强。②步行能力。应用下肢功能评分(Fugl-Meyer Assessment,FMA)评价,总分34分,得分越高表明下肢运动功能越好;应用六分钟步行试验(6 min walking test,6MWT)评价步行功能,步行距离越长表明步行能力越好。③日常生活能力与生活质量。干预前后应用日常生活能力评分表(Daily living ability scale,ADL)评价患者生活能力水平,量表共计包括穿衣,洗漱,大小便等10项内容,应用百分制评分方法,分值越高表明患者日常生活能力越好;应用生活质量评分量表(Quality of life Scale,QOL)评分评价患者生活质量,量表主要采取百分制评分,分值越高表明生活能力越高。④统计各组住院期间发生的并发症情况,主要并发症包括肺部感染,静脉血栓,消化道出血等。并发症总发生率=(肺部感染+静脉血栓+消化道出血)例数/总例数×100%。
1.5 统计学分析
使用SPSS 21.0软件做统计学结果分析,计量资料用(x±s)表示,使用t检验,计数资料以频数、百分比(%)表示,比较采用χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 两组干预前后Berg平衡功能评分比较
干预后两组Berg平衡功能评分较干预前提高,观察组高于对照组,差异有统计学意义(P<0.05)。见表1。
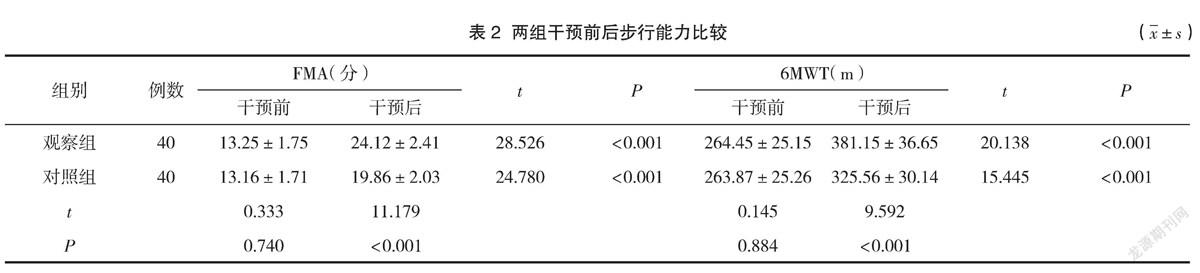
2.2 两组干预前后步行能力比较
干预后两组评分均提高,而观察组高于对照组,差异有统计学意义(P<0.05)。见表2。
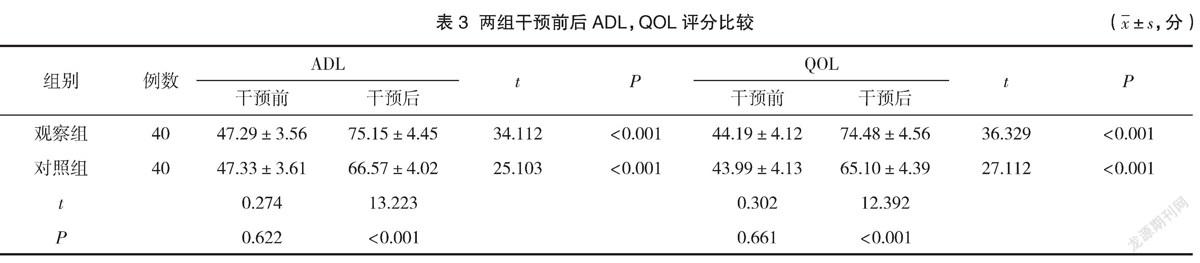
2.3 两组干预前后ADL,QOL评分比较
干预后观察组患者ADL与QOL评分均是明显高于对照组,差异有统计学意义(P<0.05)。见表3。
2.4 两组并发症比较
对比两组在住院期间发生的并发症,结果显示在观察组的患者中,主要是出现4例肺部感染,2例消化道出血,总发生率15.00%;对照组的患者在住院期间,主要是发生6例肺部感染,3例静脉血栓以及5例消化道出血,总发生率35.00%。对比两组在并发症的总发生率,差异具有统计学意义(x2=4.266,P=0.039)。
3 讨论
脑卒中的患者由于神经功能损伤的影响,往往使患者的步行能力降低,而平衡功能作为身体活动能力的一部分,人体平衡维持需正常肌力及合适感觉输入,且需要借助大脑感觉整合,支配神经功能[4]。因此对于脑卒中的患者的治疗上需要在进行康复训练的过程中,注意对平衡功能及步行能力的训练,促进下肢肌力的提高,改善患者的生活質量[5]。
针对脑卒中的患者,常规的功能康复训练上采取康复治疗及平衡训练的方式进行患肢功能锻炼,虽然该方式有目的的锻炼平衡能力,但是训练上常侧重于患侧肢体训练,使得脑卒中肢体自主运动锻炼不充分,并且对患者本体感觉障碍肢体的刺激不明显,这样使得疗效往往不佳,因此临床强调需对脑卒中的患者予以更为有效的训练[6]。本体感觉促进训练是一种新型的训练方式,对脑卒中的患者进行干预时,在常规康复训练的基础上增加本体感觉促进训练方式,可以激发患者参与训练的积极性,提高训练效果及干预效果。本体感觉促进训练的作用机制为:增加本体感觉刺激,反复刺激运动神经,可以促进运动输出,反复触摸并且分辨不同形状以及质地的物体,改善皮质感觉功能;刺激人体本体感觉器、激活及募集最大数量的运动肌纤维参与活动,促进瘫痪肌肉收缩,调整感觉神经的兴奋性,改善肌张力及缓解肌痉挛[7]。本次研究结果显示,在经4周的干预后,两组患者在平衡功能Berg评分、步行能力FMA评分与步行距离6MWT上明显较干预前提高,而观察组干预后在各指标上显著高于对照组,提示本体感觉促进训练联合平衡训练干预脑卒中的效果满意。分析原因:本体感觉主要是指肌肉、肌腱以及关节等器官在静置及运动状态下的感觉,涵盖运动、位置以及振动觉等,适应机械感受器对位置感觉的敏感性,让关节有明显的运动感觉。慢适应器械感受器可在部分特定关节角度来阐述刺激,传递关节位置觉,平衡严重功能损伤[8]。对脑卒中患者的功能训练上,借助本体感觉促进训练方式,可通过予以目标连续性的移动,刺激关节周围本体感受器,同步并且直观地获得感觉视觉反馈,帮助患者重建本体感觉、肌肉运动觉,使得平衡功能及步行能力提高。
研究结果还显示,对比各组患者干预后日常生活能力以及生活质量评分,均是明显较干预前评分提高,而观察组干预后评分显著高于对照组。提示增加本体感觉促进训练有助于患者生活能力的改善,分析原因主要是本体感觉训练通过对肌肉进行刺激,训练感官,患者平衡能力提高,手臂肌力恢复满意,在上肢肌力水平得到一定的提高后,患者可逐渐地进行一些生活自理行为,如自主穿衣、洗漱以及如厕等。通过持续反复的自理能力训练,一方面可以使自理能力恢复至接近发病前的状况,另外一方面自理能力训练也使肌力相应的提高,持续训练使得患者生活能力也提高;在经相关干预患者生理及心理功能发生改变,这样也显著提高患者生活质量[9-10]。此外本次研究结果还观察了各组住院期间发生的相关并发症,结果显示观察组患者并发症总发生率明显低于对照组。分析原因主要是本体感觉训练促进患者自理能力的提高,降低发生并发症的几率,患者康复及预后满意。同时平衡功能的训练方式,也可以避免患者出现跌倒情况,这样可以降低相关并发症发生情况,缩短住院时间,改善预后。
综上所述,针对脑卒中患者,予以本体感觉促进训练联合平衡功能训练的方式可取得满意的干预效果,显著提高患者平衡功能及步行能力,促进患者生活质量的提高,因此值得在临床中应用。但是本次研究也存在一些局限性,主要是研究选取病例较少、随访时间较短,后续也可通过增加样本量以及延长观察时间以获得更有价值的结论,为临床医师治疗提供更有利的参考借鉴。
参考文献
[1]王丛笑,郄淑燕,李伟,等.基于体感互动的综合平衡训练对脑卒中偏瘫患者平衡功能的影响[J].中国康复,2019,34(3):138-141.
[2]周琪,王岩,王蓓蓓,等.视觉反馈结合MOTOmed智能运动训练系统对脑卒中患者平衡以及步行能力的疗效观察[J].卒中与神经疾病, 2019,26(2):56-58,62.
[3]王新德.各类脑血管疾病诊断要点[J].中华神经科杂志,1996, 29(6):379-380.
[4]金菲,练纯,吴春秀,等.本体感觉训练结合下肢智能康复训练对脑卒中偏瘫患者平衡功能及生活能力的影响[J].浙江中西医结合杂志,2020,30(10):819-821.
[5]辛玉甫,张晓鸽,赵智伟,等.本体感觉神经肌肉促进疗法对脑卒中患者日常生活活动能力,平衡功能和步行能力的影响[J].中华物理医学与康复杂志,2020,42(12):1071-1074.
[6]毛朝琴,吴颖洁,孟一迪,等.强化躯干核心肌群对脑卒中患者躯干控制平衡步行及日常生活能力的康复效果[J].安徽医学,2019,40(5):48.
[7]王晓春,王俊华,谢水平.视觉反馈平衡训练仪训练对脑卒中后平衡及步行能力影响的Meta分析[J].循证医学,2019,19(2):28-33,43.
[8]朱勤贤,顾伯林,周湘明,等.头针联合下肢康复机器人训练对脑卒中患者平衡和步行能力的影响[J].中国中西医结合杂志,2019,39(12): 1422-1427.
[9]娄天伟,田梦,刘彦彬,等.本体感觉神经肌肉促进疗法躯干训练结合神经肌肉电刺激对脑卒中患者平衡功能的影响[J].中国康复医学杂志,2020,35(8):986-989.
[10]黄竹青,石岩,闫文佼,等.运动想象疗法联合PNF躯干模式训练对脑卒中偏瘫患者上肢功能,步行功能和躯干控制能力的影响[J].现代生物医学进展,2021,21(19):3728-3732.
作者简介:张萍(1985.4-),女,汉族,籍贯:山东省青岛市,本科,主管技师,研究方向:神经系统疾病及骨科疾病的康复诊疗。
