21例神经梅毒临床特征及实验室结果分析
2022-05-21朱正伟
梁 波 陆 鹏 朱正伟
神经梅毒是梅毒螺旋体(treponema pallidum,TP)侵犯神经系统导致的一种传染性疾病,在梅毒患者中的患病率为1.8%[1]。神经梅毒可发生于TP感染机体后任何时期,根据病程分为早期神经梅毒和晚期神经梅毒[2],早期神经梅毒多在原发性感染后1~2年内发生,临床表现为无症状或症状轻微;晚期神经梅毒(病程≥2年)由TP侵犯脑实质引起,常表现为麻痹性痴呆、步态不稳、双下肢麻木,致残率高。神经梅毒的临床诊断尚无统一标准,脑脊液检查和临床表现是重要诊断方法,青霉素静脉滴注是主要治疗方式,早期诊断、及时治疗对疾病的预后有很重要的意义,但由于其早期临床表现症状轻微或无症状,明确诊断较为困难[3]。为提高临床对神经梅毒的认识,提高早期诊断水平,本文回顾分析21例神经梅毒患者的临床资料,对其临床表现,实验室检查等数据进行统计分析。
1 资料与方法
1.1 一般资料 收集2020年9月至2021年12月安徽医科大学第一附属医院收治住院的21例神经梅毒患者临床资料,其中男性12 名,女性 9名;年龄23~67岁,平均(47.90±11.51)岁,17例(80.95%)患者发病年龄30~57岁;临床分期[4]:早期11例,晚期10例;临床分型[5]:脑脊膜神经梅毒2例、无症状神经梅毒9例、麻痹性痴呆10例。
1.2 纳入与排除标准 纳入标准:所有患者均符合《2020年中国梅毒诊疗指南》[6]和《2015年美国梅毒诊疗指南神经梅毒》[7]的诊断标准。排除标准:①合并人类免疫缺陷病毒抗体检测阳性者;②神经精神症状由其他明确疾病所致;③妊娠者。
1.3 方法 统计分析患者的临床特征及临床表现、实验室检查指标、MRI影像特征、治疗及预后。
1.3.1 临床特征及临床表现 通过调查病例资料,统计患者的临床特征(性别、年龄、病史、体格检查等指标)与临床表现(有无发热、抽搐、性格改变 、行为异常等症状)。
1.3.2 实验室检查指标 主要包括血清学及脑脊液快速血浆反应素试验(rapid plasma reagin, RPR)、梅毒螺旋体颗粒凝集试验(treponema pallidum particle agglutination, TPPA)、脑脊液白细胞计数、脑脊液蛋白数据。RPR采用RPR试剂(上海荣盛公司,批号:20210302204)检测,有黑色凝集物判为阳性;TPPA采用TPPA试剂(日本株式会社公司,批号:VN10722)检测,粒子环增大和颗粒杂乱凝集在环周围判为阳性。脑脊液白细胞计数、脑脊液蛋白指标采用日本希森美康公司血液体液分析一体机(型号:XN350)和美国奥森多公司全自动干式生化仪(型号:Vitros V5600)进行检测。
1.3.3 MRI特征 采用3.0T磁共振(GE Signa HDxt)扫描仪,8通道相控头部线圈,对患者行常规头颅MRI检查。
2 结果
2.1 临床特征及临床表现 21例神经梅毒患者中,病程1~120个月,平均26.5个月;11例早期神经梅毒患者中,9例(81.82%)患者无明显临床症状,2例(18.18%)表现为出现间歇性发热、阵发性抽搐;10例(100%)晚期神经梅毒患者均表现痴呆、行为异常。
2.2 实验室检查 21例患者血清TPPA均呈阳性,20例患者RPR为阳性,阳性滴度为1∶1~1∶64;脑脊液TPPA均呈阳性,10例RPR试验呈阳性,滴度1∶1~1∶16;13例患者脑脊液白细胞计数升高、阳性率为61.9%,17例患者脑脊液蛋白升高、阳性率为80.95%。见表1。
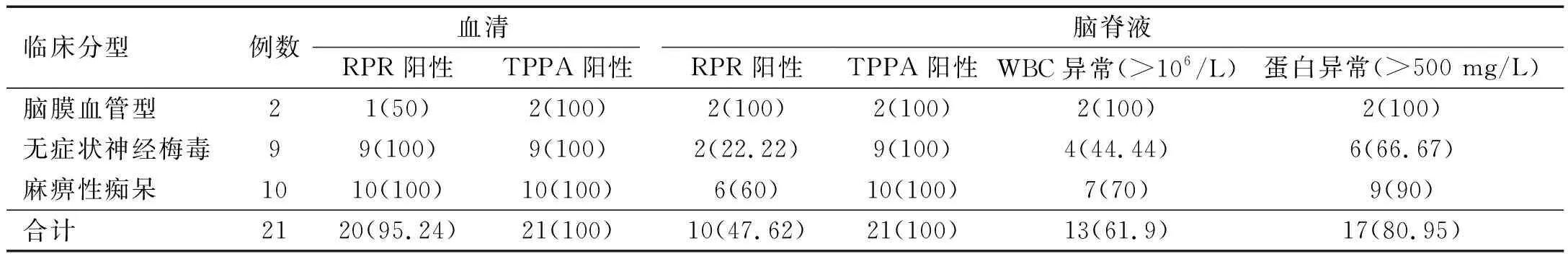
表1 21例神经梅毒患者实验室检查指标结果[例(%)]
2.3 MRI影像学特征 21例神经梅毒患者中,20例进行了MRI检查,其中13例(61.9%)可见异常改变:6例表现为脑白质高信号,4例表现为多发性腔隙性脑梗死,4例可见软化灶,1例脑干皮质下小梗塞。
2.4 治疗及预后 所有患者均依据《中国梅毒诊疗指南2020版》[8]给予青霉素驱梅治疗:水剂青霉素静滴,每4小时300~400万U,疗程10~14天,同时苄星青霉素肌肉注射3次,每周240 U,1例对青霉素过敏患者头孢曲松静滴,每天2 g,疗程10~14 天,同时住院期间予抗精神药物及营养神经等对症支持治疗。规范化治疗后,17例患者有效,有效率80.95%,4例患者无效,均为晚期(麻痹性痴呆)神经梅毒患者。
3 讨论
一项调查[9]显示,2009年至2014年,我国神经梅毒患病率处上升趋势。神经梅毒患者临床表现不典型,容易忽视及漏诊,其临床诊断尚无统一标准,脑脊液检查在神经梅毒诊断中不可或缺[10]。欧洲神经梅毒诊断指南[11]中提出脑脊液性病研究实验室试验(venereal disease research laboratory,VDRL)检测对神经梅毒的检测具有较高的特异性,但由于操作繁琐,VDRL检测在国内医院尚未常规开展。有研究[12]表明,脑脊液中趋化因子 CXCL13 指标可作为神经梅毒诊断的参考指标,但目前尚未在临床开展。本文分析神经梅毒的临床资料和实验室结果,旨为提高神经梅毒的早期诊断水平提供参考依据。
本组资料显示,神经梅毒男女性别比为1.33∶1,80.95%的患者发病年龄为30~57岁,表明神经梅毒男性多于女性,发病年龄集中在青壮年,此与华子晖等[13]报道一致,与梅毒的流行病学特征相符。11例早期患者中,81.82%患者无明显临床症状;10例晚期神经梅毒均表现为妄想、躁狂及行为异常等精神症状,此与陈春娜等[14]报道一致。分析原因可能是早期神经由于中枢系统的代偿机制,不会出现典型的临床症状;晚期神经梅毒患者由于TP侵害到脑实质,表现为进行性痴呆症、精神综合征、人格变化、躁狂妄想等精神疾病的临床特征[15]。
本研究中,21例患者血清TPPA阳性率100%,RPR阳性率为95.24%;表明通过血清RPR和TPPA试验,可明确梅毒感染。本组脑脊液 TPPA阳性率100%,RPR阳性率接近50%,白细胞的阳性率为61.9%,蛋白阳性率为80.95%。本组脑脊液RPR的阳性率与张瑞丽[16]的报道接近,表明神经梅毒患者脑脊液RPR敏感性较低,虽然脑脊液TPPA阳性率100%,但TPPA检测的是抗TP抗体IgG,其分子量低,能够通过血脑屏障,因而特异性不高;白细胞和蛋白敏感性高但易受感染等多种因素影响,上述实验室指标结果提示神经梅毒的诊断,凭单一检查指标作用有限。对于有梅毒病史患者,除进行脑脊液梅毒抗体检测外尽早行脑脊液常规白细胞计数及脑脊液生化检测,以帮助尽早确诊。本研究显示,61.9%的神经梅毒患者存在MRI异常,但影像表现差异较大。神经梅毒的可出现脑白质高信号 、脑梗死 、多发缺血灶、脑萎缩等多种MRI表现,表明神经梅毒患者脑部MRI不具有特异性,但可作为辅助诊断的手段,结合实验室诊断,帮助排除其他中枢神经系统感染疾病,能够帮助减少神经梅毒误诊,同时MRI可评估脑血管受累情况[17]。
本组21例患者规范化青霉素驱梅治疗后,80.95%患者症状及RPR滴度改善明显,有4例患者症状未得到明显改善,此4例患者均为晚期神经梅毒(麻痹性痴呆型神经梅毒)。表明规范化青霉素驱梅治疗对早期神经梅毒有较好的疗效。这可能和晚期神经梅毒患者大脑发生不可逆病变,出现弥漫性萎缩及神经元丢失有关,另一方面,麻痹性痴呆型神经梅毒往往存在误诊,耽误及时治疗,导致驱梅治疗疗效不佳[18]。
综上所述,神经梅毒患者男性多于女性,青壮年是神经梅毒高发年龄,早期神经梅毒患者临床症状不明显,晚期有精神症状表现;神经梅毒的诊断需要从临床症状、脑脊液检测、MRI检查等多方面综合诊断;规范化青霉素驱梅治疗一般能够得到满意效果,但对于晚期神经梅毒患者,疗效欠佳。由于本文收集的样本量有限,对结论可能存在一定影响,拟于今后扩大样本量进一步证实。
