腹部CT检查鉴别诊断恶性肿瘤患者小肝脓肿与肝转移瘤经验分析
2022-05-16张博勇畅智慧
朱 杰,赵 跃,张博勇,畅智慧
本研究旨在评价CT增强扫描对鉴别肝脓肿与肝转移癌的价值。
1 对象与方法
1.1 病例来源 2017年1月~2020年12月我院行腹部增强CT检查且报告中存在“肝脓肿”或“肝转移癌”的患者,纳入标准:有明确的肝外恶性肿瘤病史,肝内病灶最大直径小于3 cm。排除标准:肝内弥漫性、无法计数的病灶或病灶内含气。
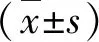
2 结果
2.1 基本特征 本组纳入肝脓肿患者32例,男15例,女17例,平均年龄为(53±6.27)岁;肝转移癌患者28例,男15例,女13例,平均年龄为(58±8.51)岁。肝脓肿患者发热18例(56.3%),肝转移癌组15例(53.6%,P=0.82);肝脓肿组仅1例获得病理学诊断,其余均为临床诊断(经抗生素和穿刺抽脓治疗后体积缩小或消失),在肝转移癌组,12例经手术、6例经穿刺活检获得病理学诊断,其余为临床诊断(在随访过程中病灶增多、增大,对抗生素治疗无反应);32例肝脓肿患者共有67个病灶,其中15例为单发病灶,在28例转移癌患者中,10例为单发转移,6例为2个转移灶,12例为3个或以上转移灶;本组肝转移癌的原发病为结直肠癌18例,胰腺癌6例,胆管细胞癌2例,乳腺癌1例和胃癌1例。
2.2 CT特征 分析两组腹部CT征象,在肝脓肿患者,动脉期边缘强化(P<0.01)、持续边缘强化(P<0.01)和胆管扩张(P<0.01)更为常见(表1);经多因素分析,持续边缘强化(P<0.01)是预测肝脓肿而不是肝转移癌的独立因素。
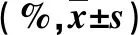
表1 肝脓肿与肝转移癌CT指标比较
2.3 典型病例介绍 见图1和图2。
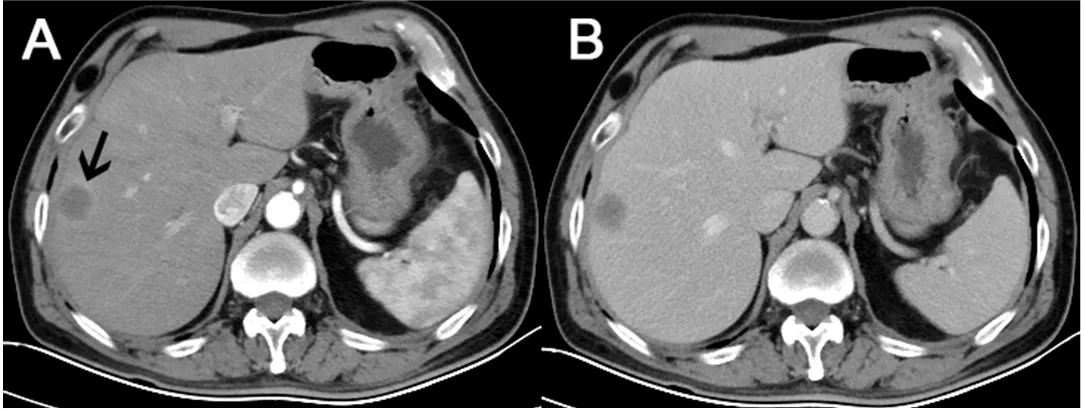
图1 肝转移癌患者腹部CT表现 58岁男性,结肠癌术后6个月发现肝右叶背膜下类圆形占位,最大径约2.2 cmA:增强CT检查动脉期病灶边缘强化;B:静脉期强化消退
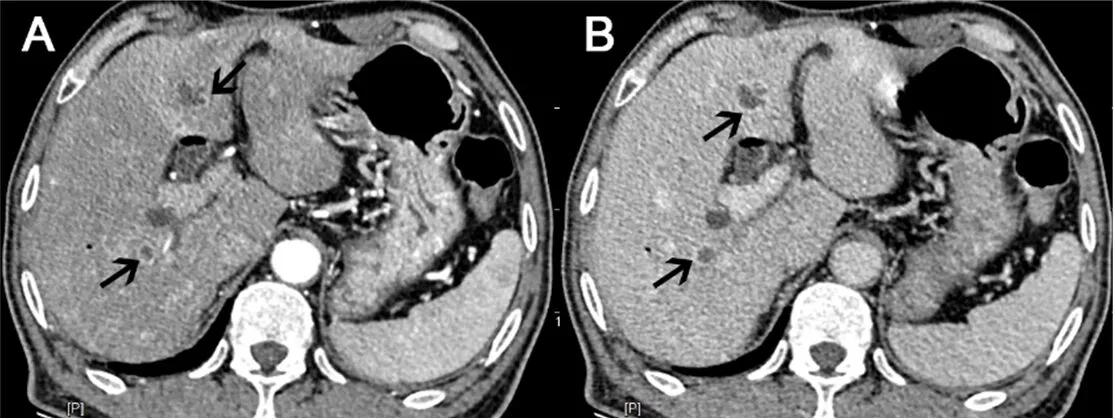
图2 多发肝脓肿患者腹部CT表现 63岁男性,因胰腺癌行胰十二指肠切除术。术后3个月,在肝左、右叶各见一个2 cm类圆形占位病灶A:动脉期病灶强化;B:门静脉期病灶持续强化
3 讨论
本文研究表明,在多个CT征象中,仅病灶边缘持续强化是肝脓肿有别于肝转移癌的独立特征。尽管病变边缘的环形强化是肝脓肿的特征性征象,但它也可见于恶性肿瘤,尤其是肝转移癌[1-3]。本文研究也证实,动脉期病灶边缘强化是肝脓肿的常见表现,但在超过半数肝转移癌也观察到该特征。据报道,肝脓肿边缘强化的病理学基础为脓肿周围肉芽组织形成,而肝转移癌的边缘强化与病灶周围肿瘤组织活性有关[4-6]。在肝脏动态增强MRI检查方面,持续存在的病灶环状增强是肝脓肿的特征表现,推测肝脓肿周围富含肉芽组织的纤维炎症过程是持久边缘增强的原因[7]。
胆管扩张是胆道梗阻的直接征象。不过,即往接受过胆道手术患者也常出现胆管扩张、胆管积气等征象,这并不意味着胆道梗阻。无论是结石导致的良性胆道梗阻,还是肿瘤导致的恶性胆道梗阻,若未能及时引流,易并发胆管炎,进而引起胆源性肝脓肿[8-10]。本研究经多因素分析显示胆管扩张不是鉴别肝脓肿的独立因素,但肝脓肿患者合并胆道扩张情况更常见,主要原因考虑为本研究中纳入的肝脓肿多为胆源性肝脓肿。从合并的肿瘤起源也可看出,肝脓肿组中合并胆管癌占37.5%,合并胰腺癌占28.1%,这两种肿瘤均容易造成梗阻性黄疸。
肝脓肿的其它影像学表现有病灶含气、分隔、集簇征和边缘水肿带等。结合肝脓肿患者发热、腹痛等典型的临床表现,多数肝脓肿能得到影像医生的准确诊断。但当肝脓肿范围小时,尤其是最大径小于3 cm时,上述影像学征象少见,导致与其它肝占位性疾病鉴别困难[6]。肝外恶性肿瘤,尤其是胆管癌、胰腺癌和结直肠癌等,既能造成肝内脓肿形成,也易发生肝内转移。本研究聚焦于存在肝外恶性肿瘤患者,通过CT动态增强检查,分析鉴别肝脓肿与肝转移癌的特征,具有重要的参考价值。有研究显示,双源双能量CT定量分析在肝恶性肿瘤与肝脓肿鉴别诊断方面具有优势。在CT增强时,肝脓肿不同时相可有一过性异常灌注表现,但该征象具有多样性,其对于小于3 cm病灶的鉴别能力有待进一步研究。
