令人闻之色变的骨筋膜室综合征
2022-04-22靳兆惠谢增如
靳兆惠,谢增如
新疆医科大学第一附属医院创伤骨科,乌鲁木齐 830000
在日常生产活动中,各类创伤的发生使患者遭受不同程度病痛,挤压伤的发生较常见,如道路交通伤、高处坠落伤、建筑物倒塌、矿井坍塌等,其中一类严重的并发症是骨筋膜室综合征,又称筋膜室综合征,是指由骨、骨间膜、肌间隔、深筋膜等组成的所有密闭的解剖空间,即筋膜室内任何原因造成的组织间隙压力超过灌注压, 导致筋膜室内组织(如肌肉神经等)因急性缺血所致的一系列征候群。广义的筋膜室综合征是指机体一切相对密闭空间内的组织及器官急性或慢性缺血导致的征候群,而狭义的筋膜室综合征指发生于四肢的骨筋膜室综合征。本文主要介绍狭义的筋膜室综合征。
1 筋膜室综合征的由来
理查德·冯·沃尔克曼(Richard von Volkmann,1830—1889年) ,19 世纪著名的德国外科医师,被认为是骨科手术之父之一(图1)。他曾是德国哈勒大学外科系主任(1867—1889 年)。他的观察力和创造力使他取得了今天以他的名字命名的发现和成就:Volkmann’s挛缩。

图1 理查德·冯·沃尔克曼
第一份关于筋膜室综合征的文献发表在约150年前,Volkmann描述了由于绷带包扎过紧导致的肢体缺血,从而导致麻痹性挛缩(Volkmann’s挛缩)[1]。筋膜室综合征的系统性后遗症,包括横纹肌溶解、肾功能衰竭、循环衰竭和死亡,直到约50年后才在文献中由Bywaters和Beal详细描述 。Carter等[2]的病例研究进一步阐明了骨筋膜室综合征的病理生理学和临床表现。
既往文献[3]报道显示,筋膜室综合征的总体年发生率为每10万名女性0.7例,每10万名男性7.3例,特定人群的发生率差异很大。现今,肢体筋膜室综合征最常见的病因是创伤。Zuchelli等[4]对6 180例因钝性创伤而入院的患者进行了回顾,发现肢体筋膜室综合征的发生率为1.3%,需要手术减压的患者发生率为1%。最可能与肢体筋膜室综合征相关的致伤机制是枪伤、刺伤、重物砸伤、碾挫伤、道路交通伤等。
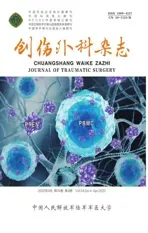
典型案例:男性45岁,干活时不慎被倒塌的院墙砸中左下肢,15min后家人将压在患者身上重物移除并送入医院。患者主诉左侧小腿中段肿胀、疼痛。查体提示左小腿中段中度肿胀和擦伤,膝关节因疼痛活动受限,臀部、大腿、脚踝和足部尚可,足背动脉可触及。腿部X线片检查提示:左侧胫腓骨未见骨折征象。嘱患肢抬高,给予消肿、脱水药物,建议留观。观察1h后,患者抱怨疼痛加剧,感觉或移动脚趾的能力下降。查体发现小腿肿胀加重,足背动脉微弱。小腿4个隔室均进行了隔室压力测量。腔室压力均超过45mmHg,前腔室压力为56mmHg。患者被紧急送至手术室,行筋膜切开减压术(图2),露出暗红色但有活力的肌肉。在18个月的随访中,患者能够独立行走,患肢功能恢复尚可(图3)。
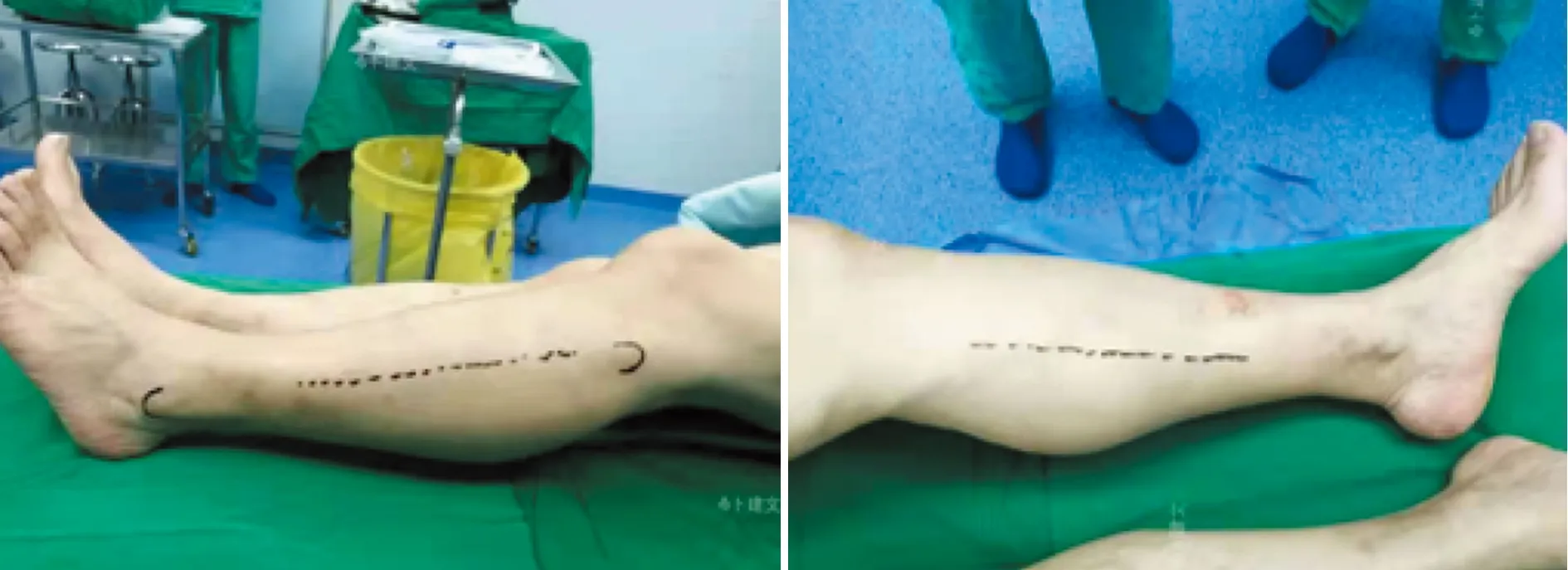
图2 小腿切开减压手术切口
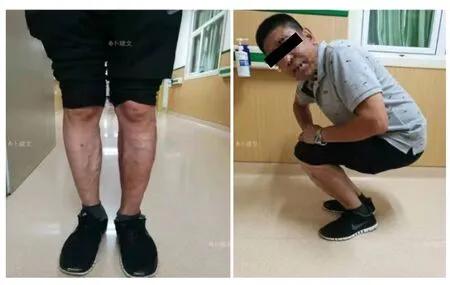
图3 术后患肢功能恢复情况
2 早期发现诊断,才是最好的良药
如何尽早发现,并积极给予治疗,考验着每一位急诊科医师及骨科医师。与其相关的常见骨折有胫骨骨折、肱骨髁上骨折及前臂骨折等。手或脚的挤压伤,伴有或不伴有骨折也有风险。多发掌骨或跗跖骨骨折、Lisfranc骨折合并脱位和跟骨骨折也应考虑骨筋膜室综合征的可能性。每只肢体均有筋膜室,均有患筋膜室综合征的风险。其中小腿前筋膜室综合征最常见。
筋膜室综合征的体征可以概括为5“P”征,即:(1)由疼痛(pain)转为无痛;(2)苍白(pallor)或发绀、大理石花纹等;(3)感觉异常(paresthesia);(4)麻痹(paralysis);(5)无脉(pulselessness)。这些体征对筋膜室综合征检测的敏感性非常低。一般认为,有经验的临床医师根据5“P”征评估筋膜室,但是,即使这样也不能仅凭触诊就可靠地诊断筋膜室综合征。另外压力监测是最好的动态监测筋膜室内压力的方法,正常的组织压为0~10mmHg。当压力>20mmHg时,腔室内的毛细血管血流可能会受到影响;当压力>30~40mmHg时,肌肉和神经纤维有缺血性坏死的危险[5]。实验室检查值可能在筋膜室综合征的初始诊断中发挥作用,如肌酸激酶(CK)可预示筋膜室综合征。但当CK升高时,应立即对任何可能发生筋膜室综合征和需要压力监测的部位进行彻底的动态查体。但以上两种方法需要专业急救人员操作或者患者入院后才能够实施。近些年,随着技术的发展,如脉搏血氧测定仪、近红外光谱等也开始应用于临床。
3 切开减压治疗才是关键
筋膜室综合征的治疗目标是降低组织压力,恢复血流,减少组织损伤和相关功能损失。如石膏或敷料的外部压力应立即解除。应将受影响的肢体抬高至心脏水平,以促进动脉血流而不是减少静脉回流。同时可使用血管舒张剂加速血液回流,有利于消肿。也可采用甘露醇、类固醇激素脱水治疗。值得注意的是,冰块冷敷是把双刃剑,虽然有一定消肿作用,但因为它可能损害微循环,从而加重病情,应有专业医师指导使用。
急性筋膜室综合征是一种外科急症。筋膜室切开减压术是最根本的治疗方法,应尽快施行[6]。超过24h的延迟会造成毁灭性的后果,包括显著的肌肉损害,导致肌红蛋白尿、肾功能衰竭、代谢性酸中毒、高钾血症,并最终形成肢体挛缩或截肢,甚至危及生命。有人曾说,“宁可错杀,不可放过”,可见筋膜室切开减压术重要性。
什么情况需要行手术治疗呢?一般情况下,怀疑筋膜室综合征的手术原则是广泛打开所有怀疑筋膜室的筋膜(图4)。筋膜室切开术完成后,术区坏死的肌肉应该清创,但有可疑活性肌肉可以留在原位,待第二次手术时重新检查肌肉活性。术后即刻用无菌生理盐水湿纱布包扎肢体伤口,并盖上棉垫,然后用纱布松散地包裹肢体。这对于多系统创伤、凝血病变或筋膜切开术部位出现少量活动性出血的患者尤其有用。在第二次手术检查以确保肌肉活性正常后(图5),注意力将转向伤口愈合。应尽快进行皮肤缝合,最简单的方法是用缝线连续地缝合皮肤切口。这不仅是为了患者的舒适和美观,也是为了减少感染、缩短住院时间和加速患者康复。如果肌肉水肿严重,不能完全闭合伤口,应使用VSD(负压引流)装置(图6)进行伤口治疗。待肿胀消退后择期缝合伤口。VSD装置已被证明可以减少水肿,加速伤口愈合,与敷料相比,获得更高的延迟一期愈合率。如果创面坏死面积较大,无法关闭,则需要选择合适时间进行皮瓣移植。
图4 第一次术中小腿肌肉坏死及清除的凝血块
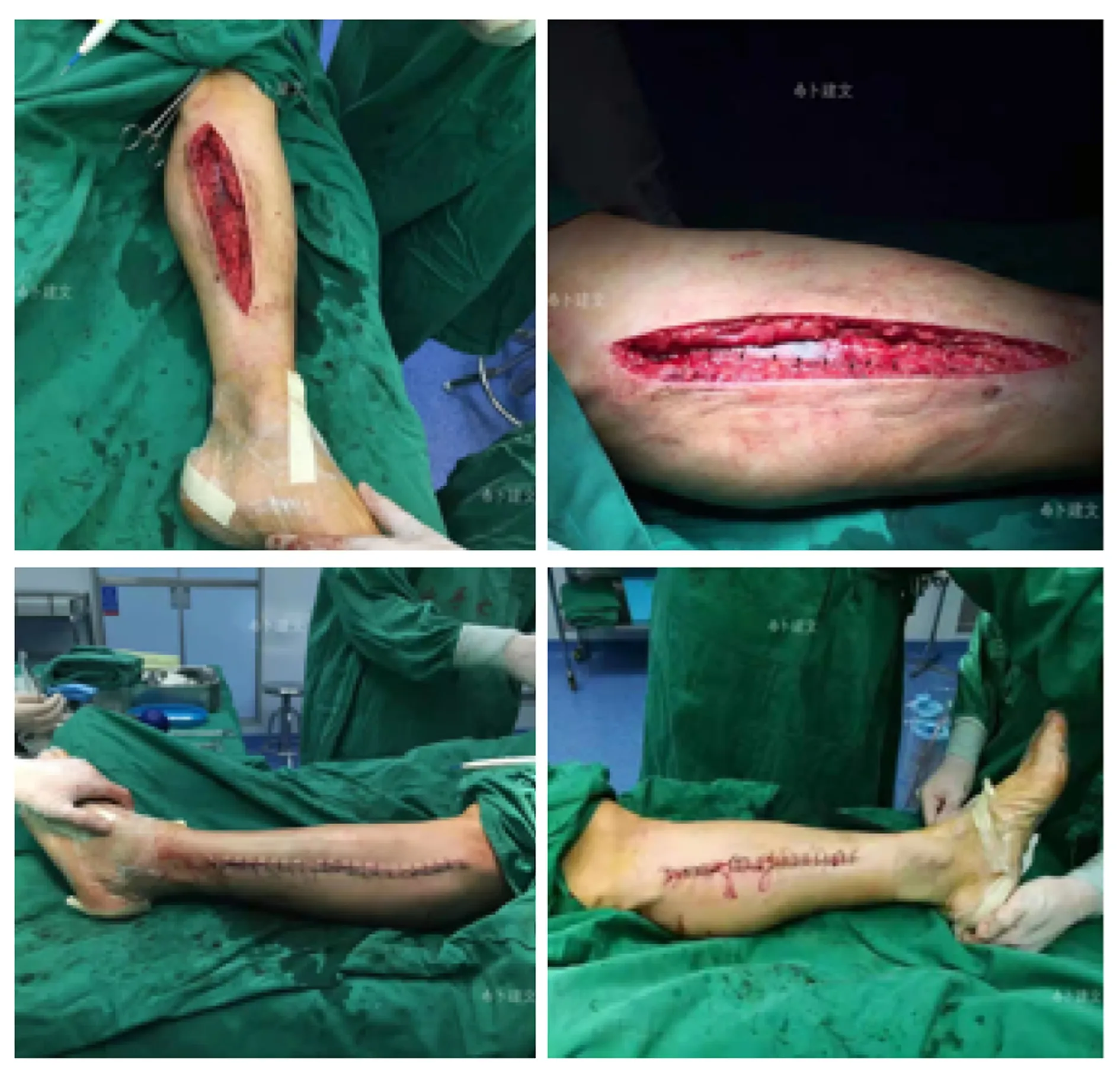
图5 第二次手术情况
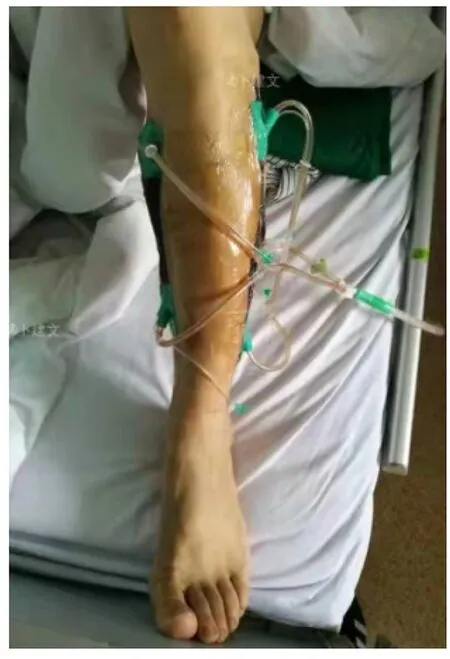
图6 术后使用负压吸引装置
4 可怕的并发症
几乎1/3的筋膜室综合征患者会出现并发症,如筋膜室切开术中的神经损伤、横纹肌溶解、截肢和长期的功能受限。在筋膜室切开减压术中神经损伤的情况下,这种并发症可以通过手术来避免。最常见的神经损伤是腓总神经,可导致足下垂(图7a)。横纹肌溶解是继发于筋膜室综合征的肌肉坏死,是一种常见的并发症,发生在12%~44%的患者中。横纹肌溶解发生时,受损肌肉中的肌红蛋白溢出到血浆中,导致肾小管损伤和阻塞。这导致10%~55%的患者出现肾缺血和急性肾损伤。截肢(图7b)是最具破坏性的并发症之一。筋膜室综合征后需要截肢的危险因素是诊断延误或治疗时间延长。即便保肢成功,患者术后可能面临长期的肢体疼痛及功能受限,如缺血性肌痉挛(图7c)。
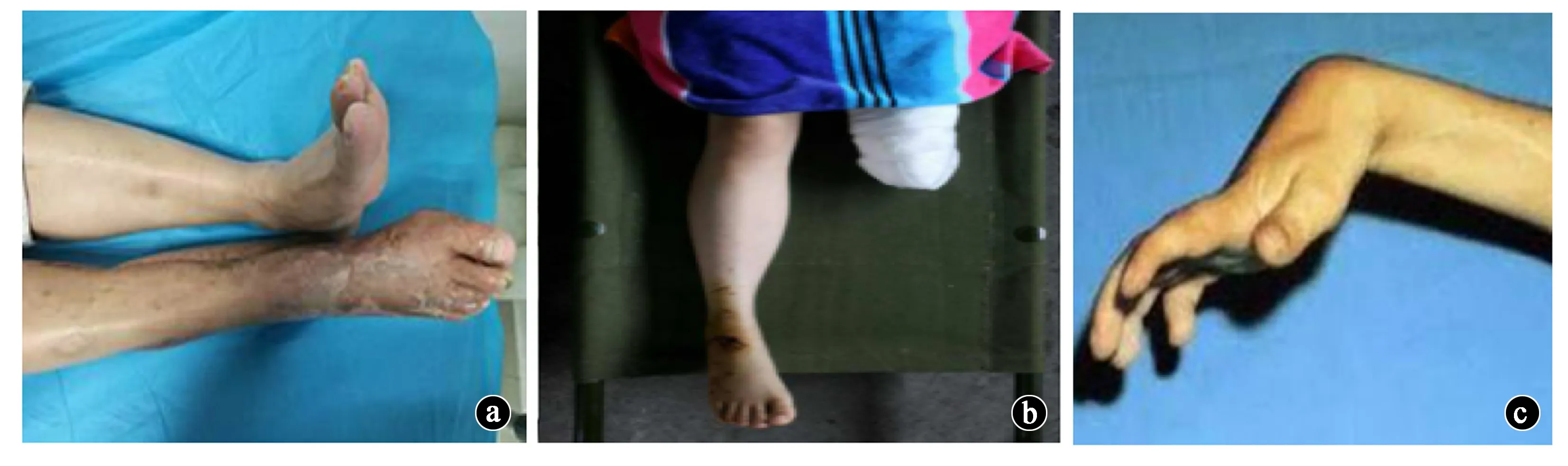
图7 筋膜室综合征患者并发症。a.足下垂;b.截肢;c.缺血性肌痉挛
结 论
对筋膜室综合征患者来说,漏诊或延误诊治可能会带来毁灭性的、改变其生活的后果。肢体筋膜室综合征是一种常见的临床症状,尤其是在穿透性或钝性创伤后。保持对诊断的高度临床怀疑,频繁而彻底的查体,有时需要测量筋膜室压力及监肌酸激酶水平,避免诊断延误。筋膜室综合征的治疗包括及时切开减压所有可能累及的筋膜室。筋膜切开减压术要求皮肤和筋膜的超大切口,以保持手术部位附近的任何关键结构,如血管、神经和肌肉组织充分减压。术后必须对患者进行密切监测,以确保腔室压力完全释放。一旦筋膜室综合征得到充分治疗,必须迅速将注意力转向伤口闭合,以改善患肢的美观,保持功能,避免感染并发症,并缩短住院时间,加速康复。
作者贡献声明:靳兆惠:撰写及修改文章;谢增如:拟定题目、论文审阅