颅脑损伤患者合并眼部损伤的临床特征分析
2022-04-20武秀权高大宽
何 鑫,武秀权,吴 霜,郇 宇,杜 伟,费 舟,高大宽,费 霏
1.空军军医大学第一附属医院神经外科,西安 710032;2.空军军医大学第一附属医院眼科,西安 710032
颅脑损伤作为一种严重创伤,多合并颅外其他重要脏器损伤,如眼部损伤[1],其直接或间接暴力因素可同时引起眼球破裂、创伤性视神经病变等[2],导致患者视力下降、视野缺损、眼球运动障碍、瞳孔异常、甚至致盲等多种严重视功能障碍[3],极度影响患者生活质量,加重其经济负担,引起一系列社会问题[4]。报道显示合并视功能障碍的重型颅脑损伤占0.5%~5%[5],由于其损伤严重、伤情复杂、手术难度大等原因,多需与相关科室配合及早诊治。复杂颅脑损伤合并眼部损伤患者视功能预后多不容乐观,为改善治疗效果,最大程度挽救患者视功能,减轻患者痛苦,提高生活质量,对该类损伤的探讨极为重要。本研究回顾性分析2011年2月—2019年9月空军军医大学第一附属医院神经外科收治的颅脑损伤患者704例,其中合并眼部损伤121例(眼部损伤组),无眼部损伤患者583例(无眼部损伤组),对颅脑损伤并眼部损伤患者的伤情、临床特征进行探讨。
临床资料
1 一般资料
纳入标准:(1)年龄>5个月;(2)明确创伤史;(3)根据临床症状、体征、影像学检查等诊断为中、重型颅脑损伤[格拉斯哥昏迷评分(GCS)3~12分],伴或不伴有眼部损伤;(4)伤后24h内入院治疗。排除标准:(1)患者或家属拒绝治疗;(2)严重心、肝、肾功能不全。
本组颅脑损伤患者704例,其中合并眼部损伤121例(眼部损伤组),其余无眼部损伤患者583例(无眼部损伤组)。回顾患者的临床和影像学资料,分析颅脑损伤患者的眼部损伤临床特征。临床资料包括患者的年龄、性别、病史、视力、临床表现、实验室检查、手术记录及病情转归。影像学资料主要包括眼眶及头颅CT、MRI表现。眼部损伤组121例(145眼),男性104例,女性17例;年龄21个月~92岁,平均38.2岁。无眼部损伤组583例,男性477例,女性106例,年龄5个月~90岁,平均44.6岁。两组患者性别构成差异无统计学意义,平均年龄差异有统计学意义,但相差不大。见表1。本研究获笔者医院医学伦理委员会批准(KY20212086)。
2 方法
患者先由神经外科或眼科医师根据当时实际情况实施相应的救治,病情危重需手术时先行手术治疗,包括开颅探查颅内血肿清除术、去骨瓣减压术、清创缝合术、钻孔引流术等神经外科手术和相关眼部损伤手术,非手术治疗由眼科及神经外科团队在全身情况及病情略稳定后尽早处理。
眼部损伤组:眼部损伤分为手术和非手术治疗。手术治疗除进行相应的神经外科手术外,还需进行与眼部损伤相关的手术,包括开颅或经鼻内镜下视神经减压术、颅骨整复、眼球破裂伤探查术、穿透伤清创缝合术、结膜裂伤缝合术、眼睑皮肤裂伤清创缝合术、前房成形术、睑缘成形术、眼球回纳、眶壁重建术等;非手术治疗以抗生素滴眼液、眼膏、眼用凝胶等药物治疗为主。
无眼部损伤组:颅脑损伤及其他治疗方案同眼部损伤组,眼部无损伤未予处理,保持严密观察。
3 观察指标
包括患者的年龄、性别、致伤原因、视力、颅脑损伤情况、实验室检查、手术记录及预后、眼眶及头颅CT、MRI表现。
4 统计学分析
结 果
1 颅脑损伤情况
眼部损伤组入院时深昏迷11例(9.1%),浅昏迷46例(38.0%);无眼部损伤组入院时深昏迷175例(30.0%),浅昏迷178例(30.5%)。与无眼部损伤组比较,眼部损伤组开放性颅脑损伤比例较高,而无眼部损伤组闭合性颅脑损伤比例更大(P<0.001)。眼部损伤组前颅底硬脑膜破裂和眶骨骨折发生率更高(P<0.001,表1),其中10例主要由眼科医师实施的手术中,均合并前颅底硬脑膜破裂和眶骨骨折。对患者是否发生(指颅脑损伤表现)脑挫裂伤、颅内血肿、前颅底硬脑膜破裂和眶骨骨折四个因素进行单因素分析,发现眼部损伤与发生前颅底硬脑膜破裂和眶骨骨折相关(P<0.001,见表1)。
2 致伤原因
常见的致伤原因有道路交通伤、高处坠落伤、锐器伤、钝器伤、爆炸伤等,排除致伤因素不详外,两组患者道路交通伤均为首要致伤因素,其他为高处坠落伤;此外,与无眼部损伤组比较,眼部损伤组可见爆炸伤与锐器伤,均与眼部损伤直接相关。见表1。
3 入院首诊时视力
眼部损伤组视力检查欠配合97眼(66.9%),无光感28眼(19.3%),手动/眼前7眼(4.8%),指数/眼前7眼(4.8%),视力下降(0.3~0.8)2眼(1.4%),床旁测视力正常4眼(2.8%)。多数眼部损伤患者不能配合检查且视力水平整体较低,其一定程度预示完全视力恢复不易。
4 眼部损伤情况
本组眼部损伤比较严重和复杂,眼部损伤组单眼伤97例(80.2%,左眼44眼,右眼53眼),双眼伤24例(19.8%)。其中眼球破裂伤20眼(13.8%),眼球穿透伤7眼(4.8%),前房积血2眼(1.4%),眼睑皮肤裂伤5眼(3.4%,其中合并泪小管断裂4眼),球内异物5眼(3.4%),软组织挫伤99眼(68.3%),眶骨骨折139眼(95.9%),视神经损伤74眼(51.0%)。合并两种以上眼部损伤74眼(51.0%)。
5 预后
按格拉斯哥预后评分(Glasgow outcome scale,GOS)分组,眼部损伤组颅脑损伤治疗效果良好54例(44.6%),效果不良67例(55.4%),出院前6例死亡,病死率5.0%。无眼部损伤组颅脑损伤治疗效果良好162例(27.8%),效果不良421例(72.2%),出院前82例死亡,病死率14.1%。无眼部损伤组的预后总体情况较眼部损伤组更差,病死率更高(P<0.001,表1),但有眼部损伤患者视力受到影响。眼部损伤组经眼科治疗检查合作45眼(31.0%),其中无光感20眼(13.8%),有光感6眼(4.1%),眼前手动1眼(0.7%),眼前数指12眼(8.3%),视力减退(0.3~0.8)2眼(1.4%),视力正常4眼(2.8%)。显示虽经过积极治疗,颅脑损伤仍然存在较高院内病死率,同时,眼部损伤所造成的视力损害恢复效果也不容乐观。
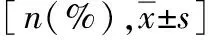
表1 两组患者临床特征与预后
讨 论
颅脑损伤合并眼部损伤在临床上较为常见,属于多学科诊疗范畴,在部分医院由于专科设置不全,有时会出现伤情延误或误诊误治,必须给予高度重视[6]。本研究结果与文献报道一致,目前道路交通伤是颅脑损伤发生的首要原因[7]。此外,与无眼部损伤组比较,眼部损伤组爆炸伤与锐器伤较多,均与眼部损伤直接相关,而且开放性颅脑损伤相对比例较大,前颅底硬脑膜破裂和眶骨骨折发生率更高,并出现多种眼部软组织和视神经损伤,虽经治疗,视力恢复效果不容乐观[8]。同时笔者发现,虽然合并眼部损伤的患者总体预后好于无眼部损伤患者,院内病死率更低,但也更影响伤者生活质量。眼是头部的重要器官之一,颅脑损伤发生时很容易同时伤及眼部[9],可对眼部造成多种损伤,而且是以单眼伤为主。但由于中重型颅脑损伤患者多有意识障碍、认知障碍等,导致有关视力的病史与检查较困难,无法获得准确的临床资料。入院首诊视力检查时,眼部损伤组视力检测不合作占66.9%,因此对于及时评估伤者视力受损情况造成一定影响。眶骨由上颌骨、蝶骨、筛骨、额骨、颧骨、腭骨等构成,本研究证实,中、重型颅脑损伤患者,若影像学显示伤者有眶骨骨折,无论是发生在直接包围眼球的眼眶骨,还是眼眶骨的其他部分,均高度提示有眼部损伤的可能[10-11];术中若发现存在颅底硬脑膜破裂或因此而发生的脑脊液漏或颅内积气,也应该高度警惕,对这类伤者,必须仔细甄别以排除眼部损伤。当然,部分患者因病情危重,进展快速,根本不容进行影像学检查,除依据病史外,必须当即根据眼部征象,特别是瞳孔变化结合眼底情况,由眼科与神经外科医师共同作出诊断[12-13]。必须根据患眼瞳孔散大与颅脑损伤伤情符合情况进行判断,如果出现意识清楚,而单侧瞳孔散大或散大侧瞳孔直接对光反射消失或明显减弱,但间接对光反射存在;有眼球运动障碍等,均必须提高警惕[14-16]。
对于这类颅脑损伤并眼部损伤的患者,必须本着先抢救生命、后进行后续治疗的原则[17]。先由神经外科、眼科或其他外科手术救治,待全身情况及病情略稳定尽早施行眼部损伤非手术处理。神经外科手术中,应全面考虑伤情,合理设计入路,本着微创原则,尽量做到同时兼顾颅内和眼部的手术[18]。对于有额叶、颞叶损伤或血肿、同时并有严重眼球破裂无光感或者眼内容物全部丢失,残留眼球及伤道污染严重,无法挽救视功能者,可同时施行眼球摘除术;对于眼眶与鼻窦、额窦、眶顶部之间损伤,同时做好修补,以防漏液形成感染;对于涉及眶顶、眶下视神经孔区并额窦、筛窦骨折应最大限度兼顾眼眶外形,尽量保留和复位,但污染碎小骨片可取出。有可能的话尽量修补撕裂的硬脑膜,以防脑脊液漏。闭合性眼眶骨折、眼眶骨折对视神经无影响不予处理。
针对本组27例开放性眼部损伤患者,需尽早解剖复位,缝合伤口;对于眼组织破损严重、视力已无光感患者,也应尽量缝合伤口、预防感染,保留眼球,一期行眼球摘除术需十分慎重。本组前房积血患者2例,先采用半卧位制动促进积血吸收,同时予以止血、抗凝、降眼压等方法治疗;如治疗后积血不吸收或增多、经药物治疗眼压不能控制,可采取前房冲洗术,避免角膜血染。急性重型颅脑损伤导致脑血管痉挛引起的视神经损伤,通常在伤后24h内发生,伤后3~7d达高峰[19]。早期可使用足量糖皮质激素及脱水剂减轻视神经及周围组织水肿,缓解水肿导致的机械性压迫,改善视网膜、脉络膜微循环。还可同时使用扩张血管药及神经营养药以促进视神经功能的恢复。如视神经损伤是由骨折碎片、血肿等压迫导致,应尽早行视神经减压术解除压迫[20]。本研究有一定局限性,仅选取笔者科室收治的颅脑损伤患者,是单中心且样本量较小,可能病例代表性不够,仍需要更大规模的研究来进行深入探索。同时,虽然笔者对颅脑损伤和眼部损伤进行了积极治疗,但是患者视力的恢复效果并不乐观。面对伤情复杂的颅脑损伤合并眼部损伤患者,神经外科与眼科医师须采取多学科诊疗方式,早期介入,加强协作,努力提高救治水平。
作者贡献声明:何鑫:论文修改及审校、资料搜集、论文撰写;武秀权、吴霜:资料收集、文献检索;郇宇:资料整理及统计学分析;杜伟:资料收集、文献检索;费舟:论文修改及审校、研究(内容)设计;高大宽:论文修改及审校、研究指导;费霏:论文修改及审校、研究指导、经费支持