腹腔镜手术与开腹手术在直肠癌手术中的应用效果比较
2022-04-13王白波黄健张剑锋张达
王白波 黄健 张剑锋 张达


摘 要:目的 研究直肠癌手术中应用腹腔镜手术(LS)与开腹手术(OS)后效果差异。方法 选择2018年2月~2019年
9月广元市第一人民医院胃肠疝外科收治的150例直肠癌手术患者进行OS与LS疗效研究,采用数字奇偶法将其随机分为A组(75例直肠癌患者,OS)与B组(75例直肠癌患者,LS),研究应用效果。结果 B组直肠癌患者术中出血量、手术并发症发生率、疼痛指数低于A组,差异均有统计学意义(P<0.05);B组直肠癌患者淋巴结清扫数目与A组比较,差异无统计学意义(P>0.05);B组直肠癌患者住院时间、直肠癌患者排便时间、排气时间、进食时间短于A组,差异均有统计学意义(P<0.05);B组直肠癌患者生活质量及满意度高于A组,差异有统计学意义(P<0.05)。结论 在直肠癌患者手术过程中采用LS能够减轻患者手术疼痛感,减少手术出血量,并保障淋巴结清扫效果,改善患者住院时间,让患者在预后阶段胃肠功能恢复得更快。
关键词:直肠癌手术;手术安全性;腹腔镜手术;住院时长
中图分类号:R735.3+7 文献标识码:A 文章编号:1009-8011(2022)-7-00-04
直肠癌属于消化系统癌症,患者五年生存率低。直肠癌早期症状并不明显,主要与肠内息肉癌变有关,随着病情进展会出现便血、腹痛等更为明显的症状[1-2]。随着近年来我国定期体检的逐渐推广,直肠癌早期发现者逐渐增多,主要依靠手术与化疗方式控制病情[3-4]。临床手术中,直肠癌手术主要包括腹腔镜手术(laparoscopic surgery,LS)与开腹手术(open surgery,OS)两种,在临床中的实际作用效果上有所不同,均是重要的直肠癌手术治疗方式。前者发展十分迅速,手术安全性与有效性逐渐被临床所认可[5-6]。后者是治疗直肠癌的传统手术术式,开展多年,在现代直肠癌手术治疗中仍然发挥了巨大作用。目前,临床中关于OS与LS在直肠癌手术中的开展效果多有研究,分别从临床治疗效果、预后情况、经济效益等多个方面进行了分析,普遍认为OS能够减少手术创伤,可以缓解患者临床治疗期间的疼痛感[7-8]。基于此,选择2018年2月~2019年9月广元市第一人民医院胃肠疝外科收治的150例直肠癌手术患者进行OS与LS疗效研究,报告如下。
1 资料与方法
1.1 一般资料
选择广元市第一人民医院胃肠疝外科2018年2月~2019年
9月收治的150例直肠癌手术患者进行研究,采用数字奇偶法将其随机分为A组(75例直肠癌患者,OS)与B组(75例直肠癌患者,LS)。A组,男35例,女40例,年龄39~58岁,平均年龄(54.03±1.71)岁;癌症分期,Ⅰ期30例,Ⅱ期25例,Ⅲ期20例;B组,男36例,女39例,年龄40~58岁,平均年龄(54.11±1.76)岁;癌症分期,Ⅰ期30例,Ⅱ期25例,Ⅲ期20例。两组直肠癌手术患者基线资料对比,差异无统计学意义(P>0.05),具有可比性。研究经过广元市第一人民医院医学伦理委员会审批,所有直肠癌手术患者均知情同意本研究。
1.2 纳入与排除标准
纳入标准:符合《中国结直肠癌诊疗规范(2017版)》诊断标准[4]。
排除标准:①中途退出OS与LS疗效研究者;②精神疾病患者;③凝血功能异常患者;④直肠癌病情终末期患者;⑤其他不符合手术指征者。
1.3 研究方法
术前告知直肠癌患者禁食禁水,并采用全麻方案开始进行手术操作。
A组直肠癌患者接受OS手术方案:截石位,于患者下腹部开始进行手术,取中正部位作手术切口,从中分离出乙状结肠系膜,结扎其下血管,仔细检查淋巴结情况,逐一清扫,将其分离出。使用专用设备将直肠切断,再用吻合器将切断处吻合,检查出血情况。开始腹腔冲洗、缝合以及引流管放置等手术收尾工作,术毕。
B组直肠癌患者接受LS手术方案:麻醉方式为气管插管+静脉麻醉,体位为截石位,头低脚高。于直肠癌患者脐部下方选择为手术入路口,作1 cm切口,将气腹针从该切口斜插入患者体内,角度为45°。确保手术操作人员穿刺成功后,手术操作人員开始为直肠癌患者连接充气机(CO2)。常规操作为直肠癌患者建立气腹,充气过程中需要严格机器的相关参数,速度≤1 L/min,总体气量要达到(2.5±0.5)L,并且压力值控制≤15 mm Hg(1 mm Hg≈0.133 kPa)。手术操作人员注意听气体冲出声,有相关信号后立即为直肠癌患者插入套管,并由手术操作人员连接好光源。确保患者体位保持头低臀高状态,维持在14°~15°,手术操作人员继续给气。在直肠癌患者直肠后间隙位置置入腹腔镜,获取直肠癌手术操作视野,打开相关组织,暴露肠系膜,将其伴生静脉、动脉切断,将其分离,探查肿瘤位置,并在其手术下方进行操作,将肿瘤处所在结肠切除,再用吻合器将切断处吻合。检查出血情况,开始腹腔冲洗、缝合以及引流管放置等手术收尾工作,术毕。
所有直肠癌患者手术成功后,均由相同护理团队采用同级别直肠癌手术护理模式,减少临床护理因素对手术情况的影响。
1.4 观察指标
1.4.1 客观指标
①术中情况以及淋巴结清扫数目。测量术中出血量,计算淋巴结清扫数目。
②手术并发症发生率。观察患者术后是否发生泌尿系统感染、肠梗阻、肺部感染、其他感染等并发症。手术并发症发生率=并发症患者例数/总例数×100%。
③住院时间。
④胃肠功能恢复情况。观测患者排便时间、排气时间、进食时间。
上述各项客观指标均由OS与LS疗效研究人员通过查阅直肠癌患者病历资料信息获取相关资料。
1.4.2 主观指标
①疼痛指数。由OS与LS疗效研究人员使用视觉模拟评分法(VAS)对直肠癌患者OS与LS术后疼痛情况进行评价。
②生活质量。由OS与LS疗效研究人员使用生活质量评价量表(SF-36)对直肠癌患者生活质量进行评价,包括生理功能8个不同方面的子项目,各子项目分值区间如表格所示,当对应评价子项目分值高时,则表示直肠癌患者生活质量高[9-10]。
1.5 统计学分析
2 结果
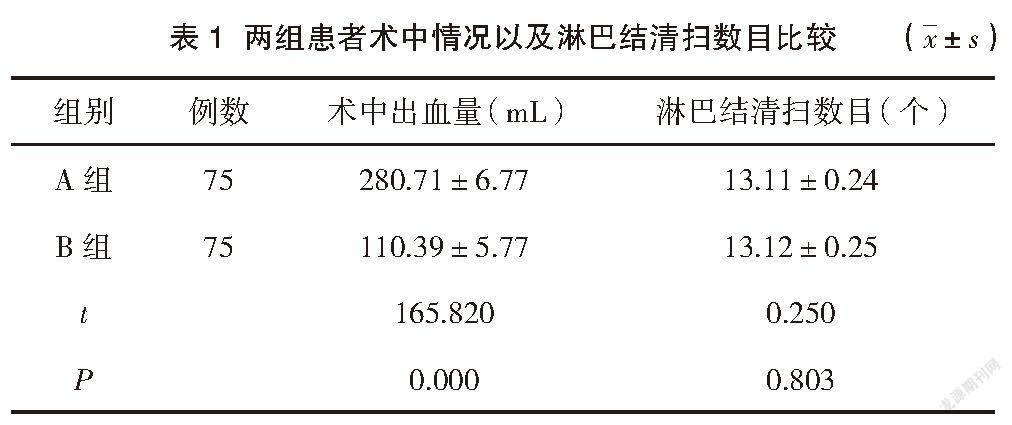
2.1 两组患者术中情况以及淋巴结清扫数目比较
B组直肠癌患者术中出血量低于A组直肠癌患者,差异有统计学意义(P<0.05);B组直肠癌患者淋巴结清扫数目与A组比较,差异无统计学意义(P>0.05)。见表1。
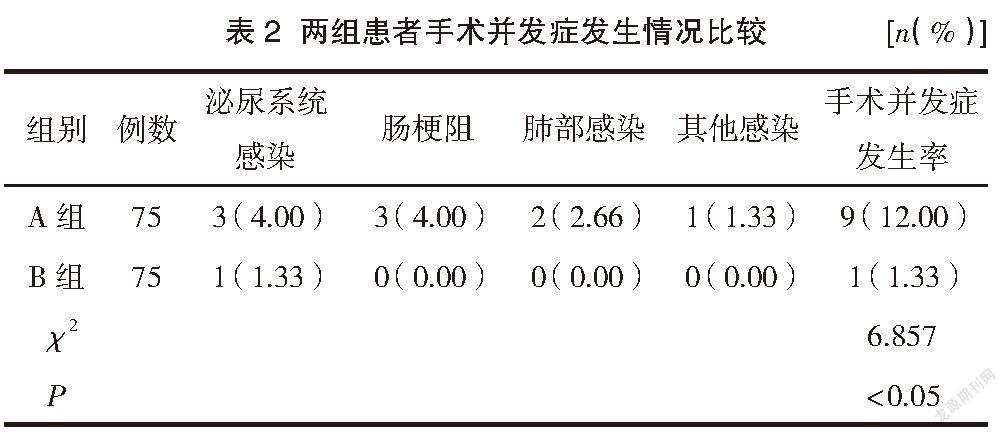
2.2 两组患者手术并发症发生情况比较
B组直肠癌患者手术并发症发生率低于A组,差异有统计学意义(P<0.05)。见表2。
2.3 两组患者住院时间比较
B组直肠癌患者住院时间为(7.81±1.33)d,A组患者住院时间为(13.45±2.77)d,B组短于A组,差异有统计学意义(t=15.896,P<0.05)。
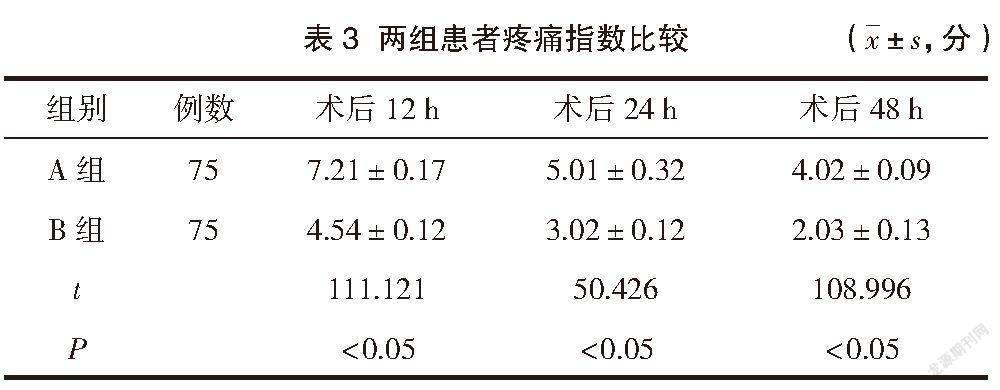
2.4 两组患者疼痛指数比较
B组直肠癌患者疼痛指数低于A组,差异有统计学意义(P<0.05)。见表3。
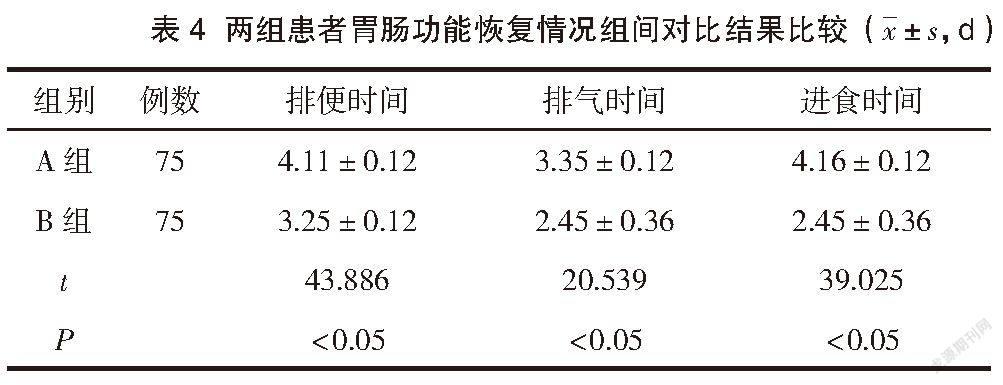
2.5 两组患者胃肠功能恢复情况比较
B组直肠癌患者排便时间、排气时间、进食时间低于A组直肠癌患者,差异均有统计学意义(P<0.05)。见表4。
2.6 两组患者生活质量比较
B组直肠癌患者生活质量高于A组直肠癌患者,差异有统计学意义(P<0.05)。见表5。
3 讨论
早期直肠癌治疗仍然以手术+化疗的方式为主,通过切除直肠癌变病灶,延缓癌症病情进展,并借助化疗杀死残存癌细胞,巩固直肠癌手术情况[11-12]。LS与OS是直肠癌手术的主要方法,两者有着明显的区别,前者通过腹腔镜获得操作处内部手术视野,因此可以减少切口大小,进而减少手术操作对直肠癌手术患者的自身损伤,加快其康复进程[13-14]。
研究中,可以看到B组直肠癌患者在接受LS手术后在多项指标上均优于A组直肠癌患者。手术情况方面,主要通过淋巴结清扫情况、术中出血时间进行判斷。通过数据可以得知接受LS手术的B组直肠癌患者比接受OS的A组直肠癌患者手术情况好,主要是因为LS手术是微创手术,手术切口小,但可以通过腹腔镜获得同样的OS手术视野,减少出血量、缩短住院时间,并且保障淋巴结清扫效果,充分体现了LS手术的优越性。
手术安全方面,LS与OS两种术式的差异主要在于对直肠癌患者创伤情况,因此将手术安全纳入研究指标,通过研究数据可以得知接受LS手术的B组直肠癌患者比接受OS的A组直肠癌患者手术并发症发生率更低,主要是因为LS手术微创操作,所以其安全性更高。
住院时间主要受到手术开展安全性的影响,是判断LS与OS两种术式时间效益的重要指标,通过数据可以得知接受LS手术的B组直肠癌患者比接受OS的A组直肠癌患者住院时间更短,主要是因为LS手术在保障手术效果的情况下能够减少直肠癌患者损伤,其开展安全性更高。
疼痛指数方面,LS与OS两种术式的差异在于对直肠癌患者手术过程中所造成的损伤不同,因此直肠癌患者疼痛感也有显著差异,通过数据可以得知接受LS手术的B组直肠癌患者比接受OS的A组直肠癌患者疼痛更低,主要是因为LS手术属于微创操作,减轻了直肠癌患者的损伤,B组直肠癌患者疼痛指数更低。
胃肠功能恢复情况方面,直肠癌属于消化系统疾病,手术会对消化系统造成创伤,但如果胃肠功能长期得不到有效恢复,患者的身体功能将会受损,不利于其术后康复。通过数据可以得知接受LS手术的B组直肠癌患者比接受OS的A组直肠癌患者胃肠功能恢复更快,主要是因为LS手术微创操作下对于消化系统创伤小,所以其恢复情况更快。
生活质量方面,接受LS手术的B组直肠癌患者比接受OS的A组直肠癌患者生活质量更高,主要是因为手术安全性高、手术效果好,所以带动了B组直肠癌患者主观感受的提升,促使生活质量评估指标提升,且本研究同叶乾礼、陈永平等研究观点相符[15]。
综上所述,直肠癌患者治疗中LS手术效果好,但其费用也相对较高,还需要结合各方面的综合条件为直肠癌患者确定手术方案。
参考文献
[1]徐亚静.腹腔镜直肠癌术中低体温护理在手术室护理中的临床效果[J].中国医药指南,2021,19(8):133-134.
[2]黄泳杰,彭艺,徐国志,等.直肠癌预防性末段回肠造口还纳手术术后并发症的影响因素分析[J].哈尔滨医药,2021,41(1):50-51.
[3]刘晓林.腹腔镜手术与开放手术治疗结直肠癌的远期效果和并发症对比[J].中外医学研究,2021,19(10):135-137.
[4]中华人民共和国卫生和计划生育委员会医政医管局,中华医学会肿瘤学分会.中国结直肠癌诊疗规范(2017年版)[J].中华外科杂志,2018,56(4):241-258.
[5]白雪杉,林国乐,薛晓强,等.以经肛门内镜微创手术为平台经肛全直肠系膜切除术治疗中低位直肠癌的临床疗效[J].中华消化外科杂志,2021,20(3):339-345.
[6]周典伟,郑萍,郭芬,等.不同手术入路的腹腔镜手术治疗直肠癌的疗效及安全性[J].实用癌症杂志,2020,35(3):451-455.
[7]杜明刚,王岩,李瑾,等.机器人手术系统与腹腔镜辅助低位直肠癌根治术的疗效初步比较[J].中国现代药物应用,2020,14(24):61-63.
[8]王忠怡,秦入金,匡辅远.腹腔镜手术治疗结直肠癌的临床效果和安全性观察[J].中国医药指南,2020,18(12):143-144.
[9]宋月坤,王强,华浩东,等.腹腔镜低位直肠癌手术治疗对患者临床结局、免疫功能及血miR-21水平的影响[J].中国现代医生,2020, 58(5):65-68.
[10]刘家园,李方跃.腹腔镜直肠癌手术与传统开腹手术的疗效比较[J].大医生,2020,5(6):50-52.
[11]戚玉龙.分析开腹直肠癌根治术与腹腔镜直肠癌手术治疗直肠癌老年患者的疗效和安全性[J].中外医疗,2020,39(18):32-34.
[12]李兴泽.开腹直肠癌根治术与腹腔镜直肠癌手术治疗直肠癌老年患者的临床疗效及安全性[J].世界临床医学,2017,11(6):35.
[13]雷新键,郑款恒.开腹直肠癌根治术与腹腔镜直肠癌手术治疗直肠癌老年患者的临床疗效及安全性探析[J].中外医疗,2017,36(8):54-56.
[14]曾文革,徐建华.腹腔镜下与开腹保肛根治术对超低位直肠癌治疗效果比较[J].山东医药,2017,57(45):92-94.
[15]叶乾礼,陈永平.直肠癌患者采用腹腔镜与开腹手术不同治疗的疗效与影响[J].中国卫生标准管理,2020,11(24):98-100.
