何首乌致药物性肝损伤的病理学特点
2022-02-15黄嘉敏赵霞孙宜康李宛莹苟继周周光德何清
黄嘉敏 赵霞 孙宜康 李宛莹 苟继周 周光德 何清
严重的药物性肝损伤(drug induced liver disease,DILI)可导致急性肝衰竭甚至死亡,引起DILI的药物种类众多、临床表现多样且缺乏特异性检测指标,DILI的明确诊断对临床消化肝病医师是一严重的挑战[1,2]。近年来草药和食品添加剂引起的DILI有逐年增高的趋势,在我国由中药引起的DILI占所有DILI的21.0%~28.4%[3,4]。何首乌作为一种具有益精血、乌须发、强筋骨等功效的传统中药,其导致的肝脏损伤(polygonum multiflorum-associated drug induce liver injury, PM-DILI)可表现为肝内淤胆、肝细胞炎症坏死、炎细胞浸润、纤维化甚至肝硬化等[4,5],但这些组织学表现是否为PM-DILI所特有尚不得而知。本研究结合临床资料,总结PM-DILI的组织病理变化,期望发现较特异的PM-DILI组织学表现。
资料与方法
一、研究对象
收集2019年3月1日至2021年3月1日深圳市第三人民医院收治的8例临床资料完整的确诊PM-DILI患者。PM-DILI诊断标准参照美国胃肠病学会(American College of Gastroenterology,ACG)指南[1],患者肝功能异常前均应用何首乌及其制剂,排除其他导致肝损伤的原因如遗传、代谢、病毒、酒精、免疫等,以及服用西药或不含何首乌中药制剂的DILI患者。慢性PM-DILI诊断为肝功能异常时间持续6个月以上。
二、临床资料收集
记录患者性别、年龄、用药时间、住院天数、丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)、总胆红素(TBil)、直接胆红素(DBil)、碱性磷酸酶(ALP)、γ-谷氨酰转肽酶(GGT)。
三、肝穿刺组织学检查
8例患者均行了肝穿活组织检查。将肝穿组织进行苏木素-伊红染色、网状纤维染色、Masson三色染色、铁染色、铜染色,以及CK7、CK19、CD34免疫组织化学染色,显微镜下观察分析。观察项目包括淤胆、脂肪变性、炎症坏死(具体类型包括点灶状坏死、融合坏死、桥接坏死、界面炎)、纤维化、血管损伤、胆管损伤等,浸润炎细胞种类、Mallory小体、凋亡小体、吞噬色素颗粒的库普弗细胞等。
结 果
一、一般资料
8例PM-DILI患者的临床资料见表1。PM-DILI患者的男女比为1∶1,平均年龄43岁,其中6例为急性PM-DILI,2例慢性为PM-DILI。血清学异常主要为转氨酶升高和淤胆。
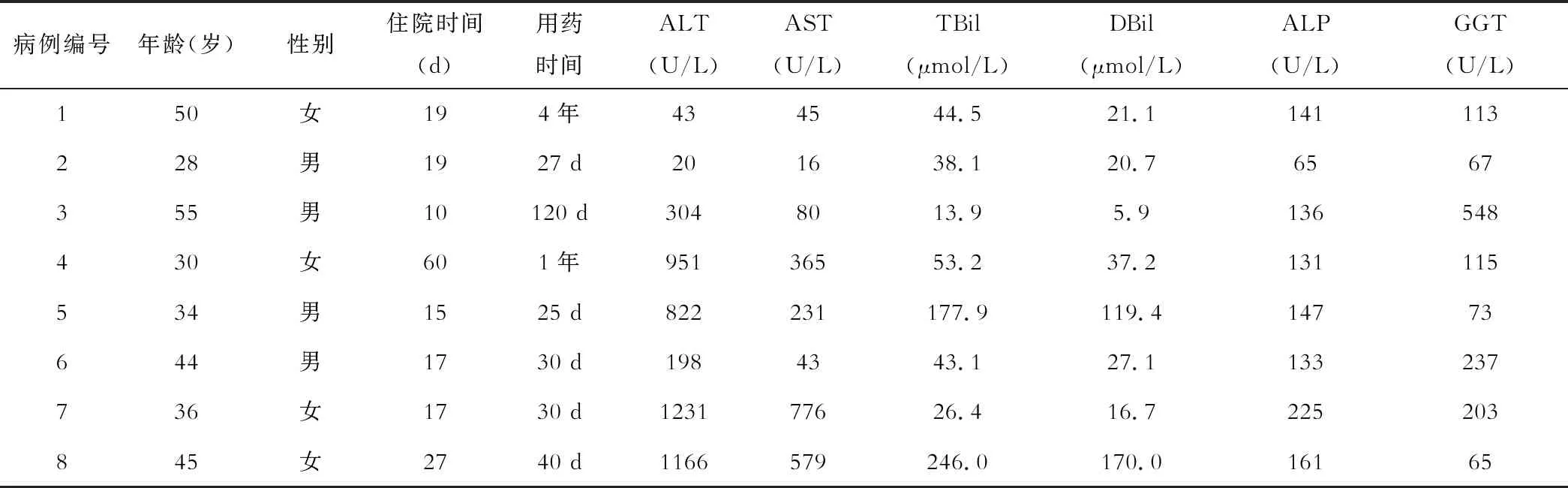
表1 8例患者的临床资料
二、肝组织病理结果
8例PM-DILI患者肝组织病理观察结果见表2,病理学表现为淤胆5例、点灶状坏死8例、界面炎5例、融合坏死4例、桥接坏死1例、血管损伤3例和纤维化4例。2例慢性PM-DILI病例均发展为肝硬化,6例急性PM-DILI中,有2例分别服药25 d和120 d的患者肝组织发生了纤维化。肝小叶内、汇管区浸润的炎细胞为混合性炎细胞,包括中性粒细胞、嗜酸性粒细胞、淋巴细胞和少量浆细胞、库普弗细胞。PM-DILI引起的肝组织融合坏死、桥接坏死区域炎细胞浸润少或无,融合坏死以肝腺泡3带为主(图1A),可伴血管损伤,表现为血管内皮坏死脱失,静脉周或细胞周围纤维化、毛细血管化,周围少数炎细胞浸润(图1B);淤胆主要为肝细胞、毛细胆管内淤胆的急性淤胆,淤胆明显者,可见多核巨肝细胞形成(图1C),以肝细胞内胆色素沉积为表现形式的慢性淤胆见于1例患者;病程较长者可见Mallory小体和肝细胞脂肪变性,为大小泡混合性,但脂肪变性范围并不广泛(图1D)。
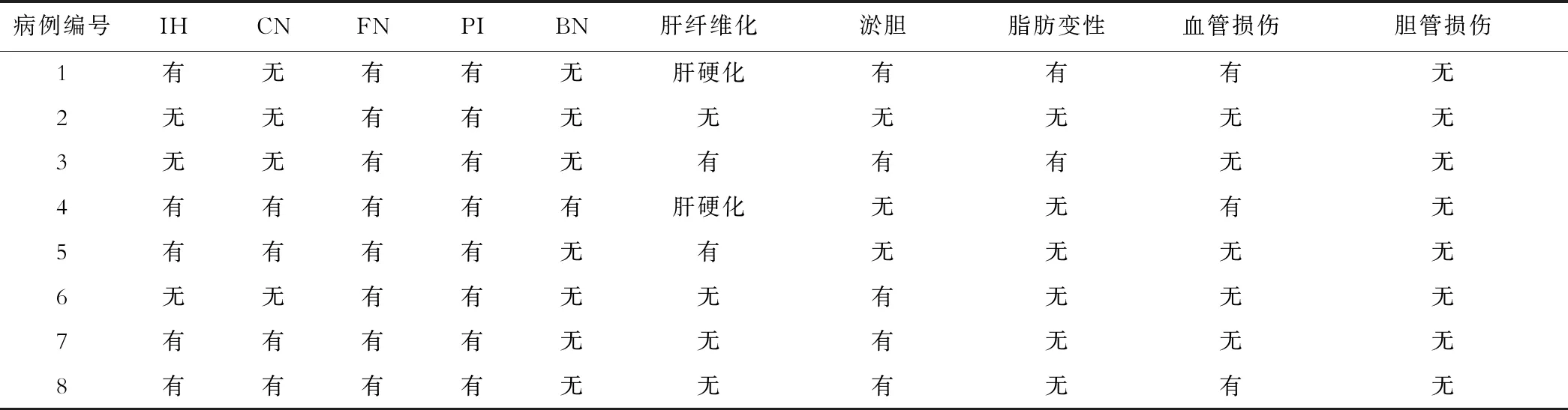
表2 8例患者的组织病理学观察结果
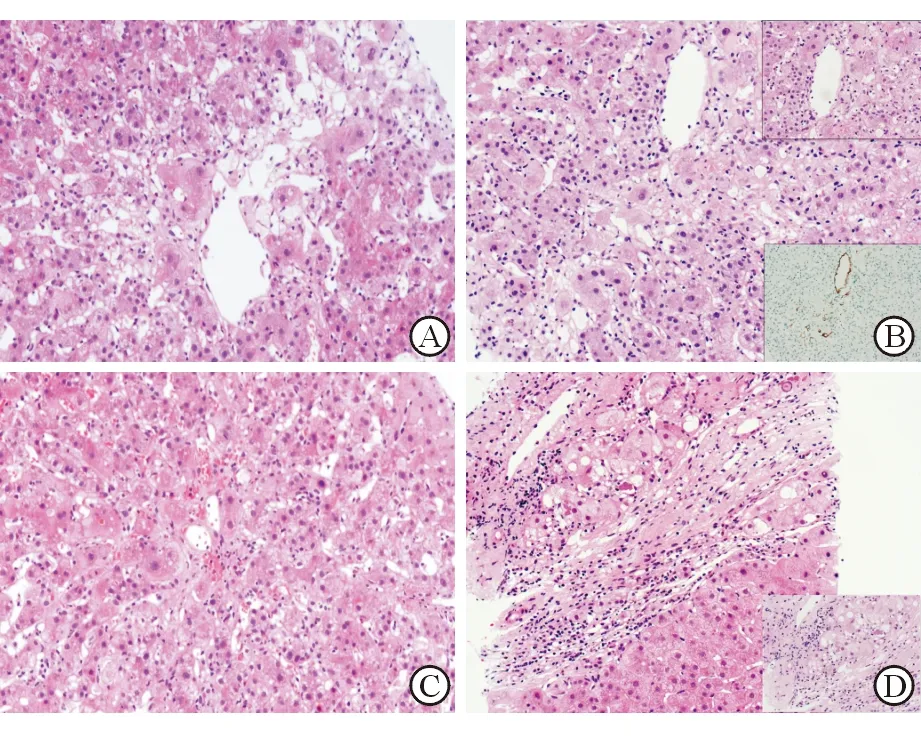
注:A为中央静脉周围肝细胞融合性坏死,少数中性粒细胞为主的炎细胞浸润,可见肝细胞内淤胆及多核肝细胞形成(HE染色,×200);B为肝细胞融合性坏死,浸润炎细胞量少,为中性粒细胞和嗜酸性粒细胞,个别肝细胞内淤胆,中央静脉内皮细胞脱失,周围轻度炎症(HE染色,×200);右上插图为中央静脉高倍视野显示(HE染色,×400);右下插图显示中央静脉周围肝窦轻度毛细血管化(CD34免疫组化染色,×200);C为肝细胞及毛细胆管内淤胆,毛细胆管内胆栓形成,中央静脉内皮细胞脱失,灶状出血(HE染色,×200);D为慢性PM-DILI,假小叶形成,肝细胞气球样变,少部分脂肪变性,可见Mallory小体(HE染色,×200),右下插图为高倍视野显示(HE染色,×400)
讨 论
一项前瞻性队列研究发现,HLA-B*35:01等位基因是预测PM-DILI的遗传危险因素,也是预测PM-DILI的潜在生物标志物[6],但对于PM-DILI的诊断则助力有限。本研究中PM-DILI的临床表现主要为转氨酶升高和淤胆,与其他肝病鉴别困难。
文献报道,PM-DILI可引起肝内淤胆、肝细胞炎症坏死、炎细胞浸润、纤维化甚至肝硬化等多种组织学表现[4,5],但这些组织学表现是否为PM-DILI所特有尚不得而知。本研究中8例PM-DILI的主要组织学表现为以中央静脉周围为主的融合性坏死,严重者桥接坏死,并伴血管损伤,表现为血管内皮坏死脱失,血管周围少数炎细胞浸润,但坏死区域炎细胞浸润并不显著,与自身免疫性肝炎的坏死区主要为淋巴细胞-浆细胞浸润性炎症、酒精性肝损伤的坏死区主要为中性粒细胞浸润性炎症、以及乙型肝炎的坏死区主要为淋巴细胞浸润性炎症等的组织学表现有一定差异[7-9]。浸润的炎细胞种类以中性粒细胞和嗜酸性粒细胞为主,为混合性炎细胞浸润,淋巴细胞、浆细胞、吞噬色素颗粒的库普弗细胞等都可见,与其他药物引起的DILI相似,并不具有特异性[10]。脂肪变性少见,病程较长者可出现肝细胞脂肪变性,但脂肪变性范围并不广泛,藉此可以与非酒精性脂肪性肝病、酒精性肝病、Wilson病、丙型肝炎等相鉴别。淤胆是PM-DILI较常见的另一组织学改变,主要为肝细胞和毛细胆管内胆栓形成的急性淤胆,随淤胆程度的加重,可见多核巨肝细胞,在慢性PM-DILI中仍以发生急性淤胆为主要组织学表现,但小叶间胆管等肝内胆管并未见明显损伤,这与以胆管损伤和慢性淤胆为主要表现的原发性胆管炎不同。纤维化是慢性肝病病程进展的主要组织学证据,PM-DILI病情进展时同样发生肝纤维化。本研究中2例慢性PM-DILI发展为肝硬化,而2例急性PM-DILI于服药后25 d和120 d也发生了肝纤维化,提示临床需要针对肝纤维化进行干预。
本研究结果显示,PM-DILI的主要肝组织学表现为不伴或少伴炎症的融合性坏死较常见,严重者可发生血管损伤甚至静脉炎,肝内淤胆主要为不伴或少伴炎细胞浸润的急性淤胆。
