家族性腺瘤性息肉病家系的APC基因突变分析
2022-02-02陈春燕万海军冯晓玥廖婉玉蒋铭佐汪芳裕
陈春燕,魏 娟,蒋 康,刘 炯,万海军,康 颖,冯晓玥,姜 琼,廖婉玉,蒋铭佐,刘 雨,汪芳裕
0 引 言
家族性腺瘤性息肉病(familial adenomatous polyposis, FAP)是一种常染色体显性遗传性疾病,属于遗传性结直肠癌综合征的一种,发病率约为1/7000~1/30000[1]。典型临床表现是结直肠数百到数千枚腺瘤性息肉。结直肠腺瘤性息肉在童年和青春期开始出现,15岁时大约50%的FAP患者有结直肠腺瘤,35岁时这一比例增加到95%,结直肠癌的终生风险几乎是100%,未经治疗,最终在40岁时进展为结直肠癌,且70%~80%的肿瘤发生在左半结肠[2]。常合并有其他肠内及肠外表现,例如胃底腺息肉、十二指肠息肉、先天性视网膜色素上皮肥大、纤维瘤、纤维瘤病、鼻血管纤维瘤、甲状腺癌、肝母细胞瘤、脑瘤和胰胆肿瘤[3- 4]。这些患者也可能出现十二指肠腺瘤,与整体人群相比,发生十二指肠腺癌的风险增加了300倍[5]。
腺瘤性息肉病基因APC胚系突变是FAP的主要致病原因。常见的APC基因胚系突变形式为编码序列的移码突变、无义突变、剪接位点异常、错义突变以及大片段的缺失,导致产生截短的或突变的APC蛋白[6-7]。有研究显示临床表现轻重与突变位点具有一定的相关性[8]。本研究旨在对3个家系FAP患者的突变类型进行筛查,指导临床。
1 资料与方法
1.1 研究对象选取2017年1月至2021年12月东部战区总医院院消化科住院治疗的3个FAP家系。先证者因腹痛、腹泻、便血等症状就诊,25-38岁,男1例,女2例。其中2例癌变,肠外表现为:胃、十二指肠多发腺瘤、胃底腺息肉;十二指肠乳头腺瘤。纳入标准:依据《遗传学结直肠癌临床诊治和家系管理中国专家共识》,FAP诊断标准:结直肠内弥漫性息肉数量≥100个或者腺瘤性息肉数量<100个伴有家族史或者先天性视网膜色素肥厚,均经肠镜及病理诊断明确。具体临床资料及家系图谱见图1。先证者确诊后对其进行家系调查,采集先证者及家系成员的外周静脉血,EDTA抗凝,-20 ℃保存。本研究获得东部战区总医院伦理委员会的批准(批准号:2022DZGZR-097),患者均签署知情同意书。

■:男;●:女
1.2方法
1.2.1 提取外周血DNA采用QIAamp DNA Tissue Mini Kit(QIAGEN公司,USA)试剂盒,按照说明书分别提取外周血DNA,-20℃保存。
1.2.2二代测序取先证者外周血DNA3~5 μg,将其打断并扩增,建立全基因组文库,利用液相捕获试剂盒与基因组文库混合,捕获目标基因片段至探针,进而通过生物素和streptavidin的磁珠结合被吸附到磁珠上;通过洗脱处理将非目标区域DNA片段洗掉,从而富集目标基因片段,而后利用HiSeq2000高通量测序、生物信息学分析。
1.2.3Sanger测序先证者外周血二代测序检测到的突变位点,对先证者及家系成员外周血DNA均对相应位点设计引物PCR扩增,ABI 3130XL测序仪双向测序后用Chromas软件分析测序数据寻找变异位点。
2 结 果
家系1先证者及受累成员均检测到APC基因第14外显子c.1945C>T 杂合变异,第1945 号核苷酸由胞嘧啶变异为胸腺嘧啶,编码的氨基酸由谷氨酰胺变成了一个终止密码,翻译提前停止从而形成截短的APC蛋白。HGMD数据库已报到其与FAP相关。家系中未受累者未检测到该位点突变。家系2先证者及受累成员APC基因第15外显子3129_3130delAC杂合变异,两个碱基的缺失会导致移码突变,家族中未受累者未检测到该突变。家系3先证者及受累成员的APC基因位于第10外显子c.1363C>T杂合变异,第1363位核苷酸由胞嘧啶变异为胸腺嘧啶,导致455位的密码子由编码谷氨酰胺的变为UAG,形成一个终止密码p.Q455X(无义突变),其余正常家系成员未见此突变位点。见图2。
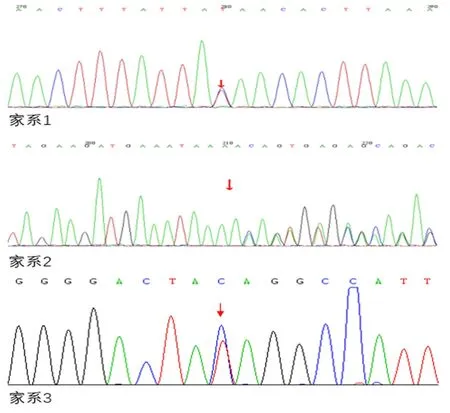
图 2 3个FAP家系先证者APC测序图
3 讨 论
结肠癌是男性第三大肿瘤、女性第二常见肿瘤,约70%结肠癌都是散发病例。家族易感性病例占10%~30%,而其中5%~7%是遗传性疾病[9],约1%的结直肠癌病例是FAP患者。常见的遗传性结直肠癌家族性腺瘤性息肉病有三种表型,分别是经典型FAP,衰减型FAP以及常染色体隐性遗传型息肉病。典型FAP特点是青春期开始发病,结直肠成百上千枚枚腺瘤型息肉,随着时间进展,息肉数量和大小也逐渐增多增大病最终发展为结肠癌,症状常常在40岁前出现并与肿瘤发展有关。衰减型FAP则侵袭性较经典型低,结直肠息肉数量较少,一般不超过100枚,并且癌变率也较低,如果左半结肠息肉未曾治疗,结直肠癌常常发生于50或60岁。APC基因的杂合性胚系突变是FAP的发病原因,约80~95%的FAP患者外周血检测到APC基因的突变[10]。
APC是一种抑癌基因,位于人类常染色体5q21-22,全长108kb,包含15个外显子,编码的蛋白由2843氨基酸残基组成。第15号外显子全长6571bp,占编码区77%,是已知人类基因组中最大的外显子,也是突变发生最多的外显子[11]。APC蛋白在上皮细胞中广泛表达,包含多个功能域,与β连环蛋白结合形成复合物并使其降解,在细胞黏附、转录激活、细胞迁移及凋亡过程中发挥重要作用。功能缺失的截短APC蛋白影响β连环蛋白降解,使其在细胞质大量堆积,并转移至核内与TCF/LEF转录因子结合,激活Wnt通路下游靶基因(如C-MYC, cyclin D、ephrins、caspase),从而影响细胞的迁移、粘附、激活与转录、凋亡,从而介导肿瘤发生[12]。
目前已发现3000余种APC基因胚系突变类型,约15-20%的FAP患者被检测到新的突变,最常见的突变方式是碱基的替换和小的碱基缺失,分别占36%和43%。基因型和表型研究显示,结肠癌患者中约60%的突变位点集中在APC的中央区域(1284-1580),被称为突变集群区域(MCR),该区域突变导致APC蛋白截断,缺乏所有靶蛋白的结合区除了一个或两个由20个氨基酸组成的β连环蛋白结合位点[13]。密码子1061和1309是APC生殖系突变的两个热点,而体细胞突变热点为密码子1309和1450[14],MCR突变的患者发病年龄更早[15]。APC基因型与表型的相关研究可以帮助提高诊断及随访。基因检测是有利的,因为APC基因的一些突变可能与遗传异质性和疾病的严重程度密切相关[16]。FAP基因型和表型分析表明大于5000枚息肉的息肉病患者APC突变常发生在密码子1250和1464。位于外显子15的密码子1104、1309突变者发病年龄更早并且表型更严重,结肠癌变年龄更早并且易合并甲状腺肿瘤[17]。相反,腺瘤少于100枚的AFAP患者,突变位点常位于5′或3′端或者外显子9的剪接位点[18]。
本研究的家系1先证者33岁时因结肠癌接受手术治疗,胃及十二指肠多发腺瘤多次行内镜下治疗,基因检测显示的APC突变位点为位于外显子14的无义突变,提前产生了终止密码子,其父母均未检测到该突变,其子携带该突变,经建议后行结肠镜检查发现胃及结直肠多发腺瘤性息肉,目前规律行内镜下治疗。家系2患者检测到APC基因的3129、3130位点碱基缺失,导致移码突变,两种突变均会导致截短的APC蛋白最终影响APC功能。家系2的突变类型均为第一次报道。家系3的突变为第10外显子的无义突变,该突变位点既往CWalon等人报道过[21],先证者母亲同样检测到该变异,早期因为认识不足未重视,后复查肠镜提示结肠腺瘤癌变而行手术治疗。家系3及家系1的家系成员的临床表现均较重且有肠外表现,突变位点均位于15外显子以外的非突变热点区域。临床上对于年轻的结肠多发腺瘤患者,应仔细询问家族史,基因检测可以帮助明确诊断,及时行相应治疗降低肿瘤发病率,并对家庭成员进行筛查,可根据基因检测结果,对家庭高危成员尽早完善肠镜检查,对于未携带变异的家庭成员可按正常人群筛查。随着FAP临床表型和基因型相关性的进一步研究,临床工作者可以对更准确的为患者及家系成员提供诊疗及筛查意见,并可以用于产前筛查。
