直肠引导探头经阴道行盆腔肿块活检临床应用探讨
2021-11-05都晓英孙医学侯迎迎
都晓英,姜 磊,孙医学,郭 婕,李 阳,苏 蕾,侯迎迎
(1.蚌埠医学院第一附属医院超声科,安徽 蚌埠 233004;2.蚌埠医学院第一附属医院普外科,安徽 蚌埠 233004)
盆腔肿块多发于女性,多数来源于女性内生殖器,由于肿块位置深在,患者多无或仅有腹部隐痛不适等非特异性症状,常在健康体检、盆腔超声检查时才被发现[1]。因起病隐匿,不易早期发现,70%~80%的患者出现明显临床表现如阴道出血或月经异常时已处于晚期,或已合并多脏器转移,失去根治机会[2],早期诊断、早期治疗具有重要意义。盆腔肿块的诊断常采用影像学检查联合术前穿刺活检,我们探讨了利用直肠引导探头经阴道行盆腔肿块活检的可行性及安全性,现报道如下。
1 资料与方法
1.1 一般资料
选择2018-10—2020-09月就诊于蚌埠医学院第一附属医院罹患盆腔实质性肿块的30例住院患者,均为女性,年龄25~65岁,均为首次治疗,肿块最大直径30~70 mm。纳入标准:超声初筛发现病灶;结合其他辅助检查,性质不明确,术前要求明确病理;患者及法定监护人知情并签署知情承诺书。排除标准:病灶邻近组织有重要神经血管结构,穿刺入路中无法避开者。根据盆腔肿块与壁层腹膜的距离、其间有无肠管等重要组织结构分为2组,盆腔肿块与腹膜紧邻、其间无肠管等结构为经皮经腹穿刺组,行超声引导下经皮经腹盆腔肿块穿刺活检,取组织行病理检查;盆腔肿块与腹膜距离较远、其间分布有肠管等重要组织结构者为经阴道穿刺组,利用直肠引导探头经阴道行盆腔肿块穿刺活检,取组织行病理检查。2组各15例。
1.2 仪器
采用GE E8超声诊断仪;日立穿刺超声仪,配备专业穿刺探头、直肠引导探头;BARD半自动活检枪;穿刺活检针;福尔马林标本固定液。
1.3 方法
1.3.1 适应证的选择
治疗前行超声检查,了解肿块的具体部位、范围、其周边毗邻关系,有无重要的大血管、组织脏器,腹腔淋巴结受累情况等;结合临床体检初步判断肿块的可能来源。
1.3.2 穿刺活检方法
经皮经腹组行超声引导下经皮经腹盆腔肿块活检术,患者取平卧位,术前排空膀胱,超声定位肿块位置,体表标记,确定穿刺路径中无重要组织脏器及大血管。皮肤常规碘伏消毒、铺消毒巾,确定进针点,局麻后在超声实时引导下经皮穿刺病灶,进入实质性肿块内,避开可能的坏死区域,激发活检枪,取材,退出活检针,肉眼观察组织条质量,同时经皮引导探头实时监测病灶内及周边组织是否有出血等情况;根据组织条的质量,调整取材位置,多角度多点取材,重复上述操作3~5次,一般不超过5次。
经阴道组利用直肠探头引导经阴道行盆腔肿块活检术,术前确认患者处于非月经期,先以低频探头经腹扫查,确定盆腔肿块具体位置及毗邻关系。患者取截石位,臀部适当垫起,排空膀胱,外科常规消毒外阴及阴道,铺巾,以无菌腔镜套包裹直肠引导探头,安装好穿刺架,轻柔置入患者阴道内,一般置于后穹窿区域,根据低频探头指引方向探查到盆腔肿块位置,再次确认其结构及周边毗邻关系,并确定其与阴道壁拟进针点的方位及距离,了解病灶内有无坏死可能,避开大血管及重要组织脏器,调整好角度,穿刺针沿穿刺架针道进针,屏幕实时显示针尖全程,达到目标区域,激发活检枪,取得组织条,退出活检针,肉眼观察组织条质量,放入固定液固定,同时经引导探头实时监测病灶内及周边组织是否有出血等情况。根据组织条的质量,调整取材位置,多角度多点取材,重复上述操作3~5次,一般不超过5次。取材结束后,观察病灶及阴道出血情况,术毕阴道术区填塞无菌碘伏沙条,告知患者注意事项(图1~4)。
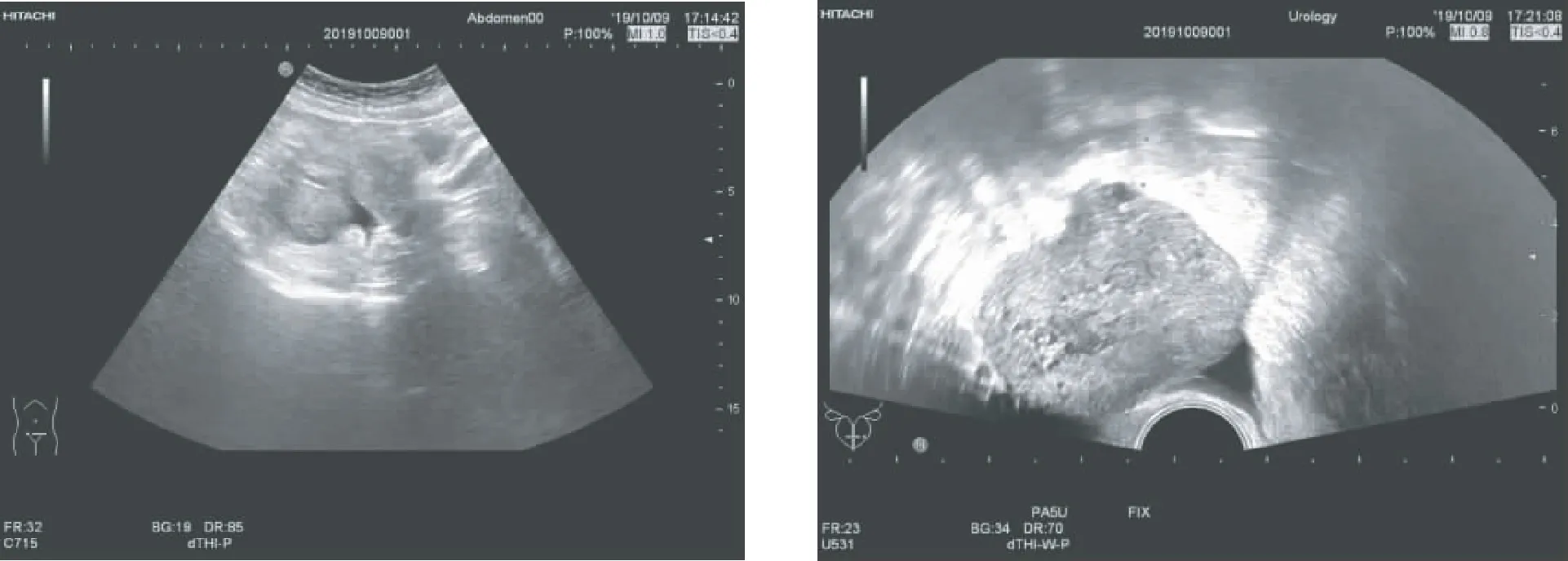
图1 盆腔肿块位置深在、前方肠管无法避开 图2 使用直肠探头引导,盆腔肿块及毗邻显露清晰
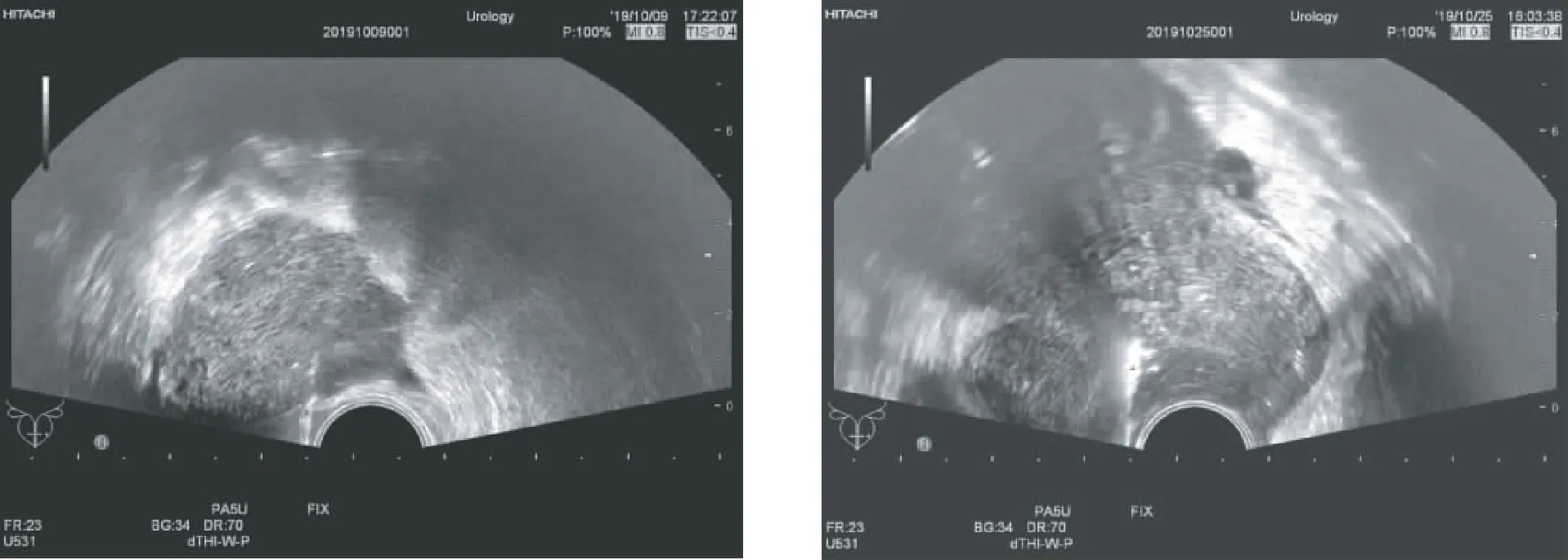
图3 针道清晰可见 图4 针道清晰可见
1.3.3 术后处理及随访
术后24 h内清淡流质饮食,观察患者有无腹痛、穿刺点出血、腹腔大出血及肠管损伤、阴道出血等。
1.3.4 观察项目
手术切除病灶后行病理检查。观察活检取材成功率、病理阳性率、有无腹腔出血、肠管损伤、术区疼痛等。
2 结 果
30例患者均取材成功,没有因角度和入路存在危险因素导致活检失败的病例。超声引导下经皮经腹盆腔肿块穿刺病理阳性率86.7%(13/15),利用直肠探头经阴道盆腔肿块活检病理阳性率93.3%(14/15),均为原发性卵巢癌。经皮经腹盆腔肿块穿刺腹部疼痛1例,对症处理后缓解;经阴道穿刺术区局部疼痛1例,未经特殊处理后疼痛自行缓解。均未出现腹腔出血、肠道损伤等严重并发症。
3 讨 论
近年来超声对盆腔良恶性肿瘤的分辨率日益提高,为手术方式的选择提供了有效的辅助依据[3]。女性卵巢及子宫具有良好的声学界面,当这些部位出现肿瘤、肿大,其内部结构和形态会有明显改变,超声检查能够及时发现,并初步判断肿块性质[4]。卵巢恶性肿瘤轮廓模糊,边缘不规则,可有附壁乳头状突起,内部回声多样化,多为实质性或混合性肿块,由于混合性肿块缺乏组织特异性,超声虽能提示肿块大小、物理性状及与子宫、膀胱、直肠等盆腔内脏器的比邻关系和良恶性可能,但存在一定误诊率,必要时需结合其他检查共同判断[5]。
目前临床上对盆腔肿块行介入性超声检查最常见的方式是经皮经腹细针盆腔肿块穿刺活检术,一般情况下,经皮经腹盆腔肿块活检术取得的标本量可满足病理诊断要求,在肿瘤诊断与治疗中具有较高价值[6]。而女性盆腔肿块通常是附件来源,肿瘤解剖位置深在,前方有肠管,后方有髂血管,经皮经腹穿刺活检术只能选择位置相对较浅、前方无重要组织结构的肿块活检,而位置深在、考虑有肠管损伤风险的盆腔肿块通常只能行腹腔镜探查获取病理组织。腹腔镜探查是有创检查,需全麻及繁琐的术前准备,增加患者痛苦,且可重复性差,患者接受程度低。
依据盆腔肿块的解剖特点,结合经阴道超声的诊断经验,有学者报道将超声引导下经阴道行盆腔肿块活检技术应用于临床,并取得良好效果[7]。但该技术受到诸如探头硬件配置问题、操作医生经验限制等因素的影响,部分地区仅将该技术应用于内生型宫颈肿瘤的辅助活检[8]。还有学者尝试经直肠穿刺盆腔肿块活检,也取得一定的临床效果[9],但直肠是相对污染的环境,术前需行数日肠道准备,且经直肠穿刺术后并发症如出血、感染等几率较高,临床上并未广泛推广。
直肠探头目前临床上最常用于男性前列腺活检[10],应用广泛。本研究中,我们将直肠探头运用于经阴道盆腔肿块探查,与阴道探头一样,直肠探头亦为高频探头,经阴道行盆腔肿块探查时,对位置深在的肿块内部回声结构显示图像质量远较经腹部低频探头好,能清晰显示肿块边界、毗邻及内部回声,在穿刺过程中能选择良好的进针区域、避开坏死区,提高取材成功率(图1~4)。直肠探头较阴道探头短且体积小,置入更加灵活,减少了患者不适度,在穿刺过程中穿刺角度选择更便捷,取材成功率较高,且避开了肠管,最大程度降低了并发症发生几率。本研究中,对与壁层腹膜紧邻、无肠管等结构的盆腔肿块者行经皮经腹穿刺活检,对与腹膜距离较远、靠近盆底、其间有肠管等重要组织结构分布的盆腔肿块者以直肠探头经阴道行穿刺活检,对所得的数据分析,结果显示两种方法在取材成功率、病理阳性率、穿刺后并发症发生几率方面差异均无统计学意义,表明利用直肠引导探头经阴道行盆腔肿块穿刺活检取材安全、可行。
综上,利用直肠引导探头经阴道行盆腔肿块穿刺活检是一种便捷、安全、有效的活检方式,取材准确性高,对于位置深在、考虑有肠管损伤风险的盆腔肿块取材活检有较高临床应用价值,值得参考。
