加速康复外科在体外循环下小儿先天性心脏病围手术期护理中的应用
2021-11-03王欢欢焦会芳姬响华
王欢欢,焦会芳,姬响华
(郑州大学附属儿童医院/河南省儿童医院/郑州儿童医院 外科监护室,河南 郑州 450018)
加速康复外科(enhanced recovery after surgery,ERAS)即运用循证医学理念在多学科合作的条件下对患者实施一整套优化的护理措施,旨在减少患者术后生理及心理的创伤应激,促进患者术后康复并改善预后[1-2]。先天性心脏病(congential heart disease,CHD)指出生时心脏血管结构和功能的异常,由于胎儿时期心血管系统发育异常或发育障碍以及出生后应当退化的组织未能退化造成[3]。目前,我国CHD发生率已上升至出生缺陷儿第1位,在活产婴儿中的发病率为0.8%~0.9%,在死产或流产胎儿中的发病率达1%[4]。绝大多数患儿需要通过手术治疗,患儿术后恢复慢,住院费用高。本研究探讨ERAS在体外循环下小儿CHD围手术期的护理中的应用价值。
1 资料与方法
1.1 一般资料采用方便抽样方法,选取郑州大学附属儿童医院外科监护室2019年6月至2020年5月在体外循环下行CHD手术的108例患儿作为研究对象。(1)纳入标准:①年龄≥1岁,术前吃奶好,凝血功能正常;②行体外循环,且转机时间≤45 min;③转入外科监护室时一般情况良好,计划当天拔出气管插管;④家属签署知情同意书。(2)排除标准:①急诊手术;②术前有与手术无关的异常指标;③术中出现血压低、血氧饱和度低进行抢救;④术后拔出气管插管后再次上机;⑤合并有肺炎或其他疾病;⑥复杂CHD(如大动脉转位、肺静脉异位引流、心内膜垫等);⑦中途放弃或死亡。采用随机数表法将患儿分为对照组和干预组,各54例。对照组男24例(44.4%),女30例(55.6%),年龄23.9(5.9,8.4)个月,体质量11.7(4.2,8.3)kg;干预组男26例(48.1%),女28例(51.9%),年龄24.2(5.8,9.3)个月,体质量12.3(4.1,9.8)kg。两组患儿性别、年龄和体质量等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本次研究已经过郑州大学附属儿童医院医学伦理委员会批准。
1.2 护理方法
1.2.1对照组 采取常规护理方法,常规对患儿及家属进行围手术期健康宣教。由责任护士在术前1 d晚22:00遵医嘱给予患儿开塞露20 mL加生理盐水20 mL进行清洁灌肠,嘱患儿24:00后禁食水;术日晨给予患儿50 g·L-1葡萄糖注射液250 mL加维生素C注射液0.5 g静滴;术后4 h根据患儿情况拔出气管插管,拔管6 h后先试口服温开水,再逐步过渡到流质饮食;术后24 h内禁止下床活动,术后第2天由责任医生拔出胸腔引流管。
1.2.2干预组 (1)术前由责任医生和护士共同对患儿和家属进行沟通交流,告知手术流程、各个时间段患儿所需治疗及护理,解答患儿及家属所有疑问及担忧,跟患儿做游戏、派发棒棒糖,减轻患儿对护理人员的疏远及恐惧;(2)术前6 h让患儿禁食不禁水,术前4 h给予开塞露20 mL加生理盐水20 mL清洁灌肠,术前2 h可给予口服透明液体,术前30 min给予50 g·L-1葡糖糖250 mL加上维生素C 0.5 g静滴;(3)术后患儿清醒即可拔出气管插管,拔管后4 h给予试口服温开水,逐渐减少液体的泵入,增加奶量;(4)采用儿童疼痛行为评估量表(the face,legs,activity,cry,consolability behavioral tool,FLACC)对患儿疼痛程度进行评分[5],主要通过观察患儿的面部表情、腿、活动度、哭闹程度和可安慰度等5项内容进行评估,每项0~2分,总分0~10 分,分值越高表明患儿的疼痛和不适感越明显。当患儿术后疼痛评分超过3分时给予镇痛处理。
1.3 观察指标(1)记录两组患儿的住院时间、拔出气管插管及胸腔引流管时间(分别用插管时长和引流时长表示)、开始进食时间、下床活动时间并进行比较。(2)根据FLACC疼痛评估量表进行疼痛评估,在患儿麻醉苏醒后进行首次评分,记录总分为此时患儿的疼痛评分;对于总分大于3分的患儿每小时进行疼痛评估,直至所有患儿的总分均在3分及以下,计算每例患儿至总分低于3分的时长为患儿疼痛时间。(3)评估两组患儿术后出现出血、感染、心律失常等主要并发症的例数并进行比较。疼痛时间和程度及并发症发生例数。

2 结果
2.1 术后各项指标与对照组比较,干预组住院时间、插管时长、引流时长、开始进食时间、下床活动时间均较短(P<0.05)。见表1。
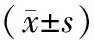
表1 两组患儿术后各项指标比较
2.2 术后FLACC评分与对照组比较,观察组疼痛时间较短,疼痛程度较轻(P<0.05)。见表2。
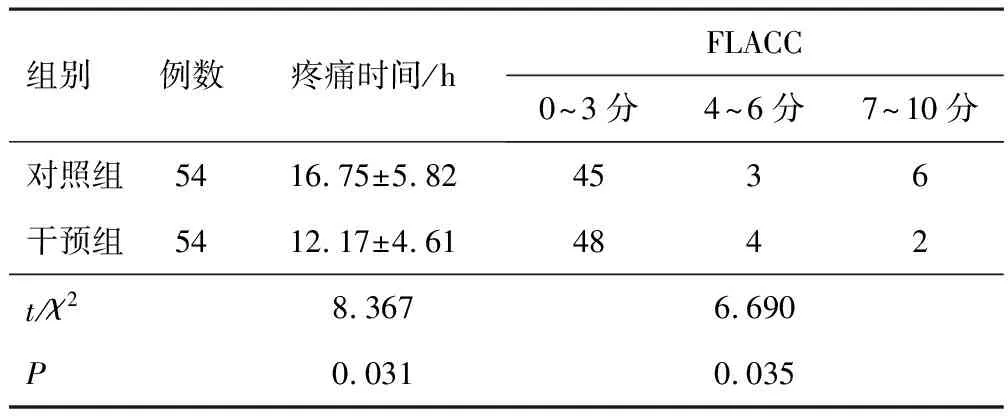
表2 两组患儿疼痛时间及患儿疼痛程度的比较
2.3 术后并发症干预组术后并发症发生率低于对照组(P<0.05)。见表3。

表3 两组患儿并发症发生率比较(n,%)
3 讨论
CHD患儿病情重,手术风险大,在围手术期给予患儿高效且具有针对性的护理措施,能有效提高患儿的手术成功率和预后[6]。应用ERAS对患儿术前、术中、术后的护理措施进行重新制定,可有效改善患儿各器官的功能状态[7],减轻患儿痛苦,减少并发症的发生。术前放宽对患儿禁食水的限制,不仅能防止低血糖的发生,也能从心理上减轻患儿及家长对手术的恐惧和不安,让患儿在舒适又安全的环境下接受手术。术后拔出气管插管后2 h口服 20 mL温开水,无呕吐呛咳给予奶制品,有助于减轻患儿的饥饿感,促进肠蠕动[8-9]。本研究显示患儿进食时间越早,患儿术后并发症的发生率越低,术后切口愈合越快。疼痛的管理对患儿能否尽早下床活动至关重要,最佳的镇痛管理是ERAS的先决条件[10]。因此,术前评估患儿对疼痛的耐受程度,针对耐受度,麻醉师对患儿进行个性化用药,减轻患儿疼痛。术后采用FLACC评分对患儿进行评估,干预组有2例出现重度疼痛,告知医生给予右美托咪定持续泵入后患儿疼痛缓解;4例中度疼痛患儿,通过视频、动画片、音乐来缓解患儿疼痛,48例疼痛患儿均无疼痛并发症的发生。本研究打破患儿术后4 h拔出气管插管及术后第2天拔出引流管的常规,若患儿术后查血气无阳性指征,术后第1次清醒即可拔出气管插管,出血量小于2 mL·h-1,且大于4 h,即可拔出引流管,减少感染的发生,也有利于患儿创口的恢复。ERAS的运用,需要护士具有高度责任心,对患儿进行个性化护理,从患儿入院到出院,密切观察患儿的饮食、活动情况及心理状况,并做好记录,对每例患儿都要做到闭环管理。研究表明,责任护士是ERAS的主要支柱之一,应该统一多学科管理,以便在患者和护理过程的不同参与者之间建立最佳联系[11]。
尽管ERAS理念在小儿围手术期的管理中有一定的应用,但应用还相对局限,并且由于CHD患儿自身的特征以及疾病的严重性和进展性,在实施ERAS中的策略时更需要精细化和个体化,不能完全照搬成人的经验。在保证对患儿有益的条件下,需进行更深一步循证医学研究,以期找到更多的适用于儿童的围手术期管理策略。尽管本研究中的各项干预措施在小儿CHD的应用中已证实可有效缩短患儿的住院时间,尽早拔出气管插管和引流管,尽早喂养,早期下床活动,减轻患儿疼痛并且减少并发症的发生。但由于本研究对象均为5岁以下患儿,具有一定的局限性,对较大儿童及低体质量儿是否适用,需进一步开展多中心随机试验。总之,ERAS在低年龄段重症患儿中的应用仍处于初始阶段,真正实施还面临较大的挑战和风险,需要积极探索更多病种的循证医学研究,相信ERAS在小儿CHD围手术期管理中的探索会对CHD术后患儿的康复带来更多积极有益的变化,使更多的患儿受益。
