剖宫产术后麻痹性肠梗阻的危险因素分析
2021-10-27张静罗丹丹孙宇黄磊杨奕梅
张静,罗丹丹,孙宇,黄磊,杨奕梅
(昆明市妇幼保健院产科,昆明 650000)
各种原因引起的肠内容物通过障碍统称肠梗阻。麻痹性肠梗阻是剖宫产术后常见并发症之一,发生麻痹性肠梗阻时,肠壁肌呈瘫痪状态,没有收缩蠕动,可导致肠穿孔,肠坏死等,增加患者的痛苦,影响其子宫复旧、腹部和子宫切口的愈合,增加住院时间。本研究选取昆明市妇幼保健院产科收治的43例剖宫产术后麻痹性肠梗阻患者的病例资料,探讨剖宫产术后麻痹性肠梗阻发生的危险因素。
一、资料与方法
1.研究对象:回顾性分析2018年1月至2020年1月于我院行剖宫产分娩,术后发生麻痹性肠梗阻的43例产妇资料。
麻痹性肠梗阻诊断标准:根据《外科学第9版》进行诊断:(1)不同程度的呕吐、腹胀、肛门停止排气排便等表现,持续性腹部胀痛或不适;(2)肠鸣音减弱或消失;(3)腹部X线检查:肠道多处不同程度积气积液,可见液平面。
剖宫产指征:依据《妇产科学第9版》,诊断为臀位、胎儿窘迫、双胎、子痫前期、子宫瘢痕引起的梗阻性分娩等均为剖宫产指征。
纳入/排除标准:明确诊断的剖产术后麻痹性肠梗阻;排除仅有一过性腹胀、腹痛、或呕吐的临床症状,腹部X线并未诊断者。
按照1∶3的比例,随机选取同时期(入院时间相近)剖宫产分娩并未发生肠梗阻的产妇,共计129例,作为对照组。
共纳入符合标准的剖宫产术后发生麻痹性肠梗阻的患者43例(观察组),同期接受剖宫产手术但术后未发生麻痹性肠梗阻的129例患者为对照组。
2.方法:比较2组患者的临床资料,包括年龄、合并症(依据《妇产科学第9版》诊断妊娠合并症,如疤痕子宫、妊娠期糖尿病、产后出血、轻度贫血、子痫前期、绒毛膜羊膜炎、盆腔粘连等)、手术相关指标;筛选出有统计学差异的临床指标,纳入多因素Logistic回归模型,采用逐步回归法筛选指标,从而找出引起剖宫产术后麻痹性肠梗阻的高危因素。
3.统计学分析:采用SPSS 22.0统计软件进行统计处理。P<0.05为差异有统计学意义。
二、结果
1.患者一般资料:2018年1月至2020年1月我院活产数18 252人次,其中剖宫产分娩6 831人次,剖宫产术后出现麻痹性肠梗阻43例,发病率为6.29‰。
观察组平均年龄(32.8±4.9)岁(24~44岁),对照组平均年龄(30.5±4.5)岁(21~39岁),观察组平均年龄显著长于对照组(P<0.05)。与对照组比较,观察组产后大出血(出血量≥1 000 ml)发生率更高,合并子痫前期、绒毛膜羊膜炎、盆腔粘连比例更高,手术时间更长,差异均有统计学意义(P<0.05);而两组合并疤痕子宫、妊娠期糖尿病、轻度贫血的比较差异无统计学意义(P>0.05)(表1)。
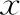
表1 两组患者一般资料及手术相关指标比较[(-±s),n(%)]
2.多因素Logistic回归分析:对表1中有统计学差异的临床资料(年龄,产后出血、子痫前期、绒毛膜羊膜炎、盆腔粘连、手术时间)进行多因素Logistic回归分析,结果显示:年龄、手术时长、合并症(子痫前期、绒毛膜羊膜炎、盆腔粘连)是发生剖宫产术后麻痹性肠梗阻的危险因素(P<0.05)(表2)。

表2 多因素Logistic回归分析
三、讨论
麻痹性肠梗阻的临床表现为明显腹胀,伴呕吐,肛门排气停止,或仅有少量排气,腹部膨隆压痛不明显,肠鸣音减弱或消失。早期可通过影像学检查(X平片)做出初步诊断。
综合国内外相关文献及报道,剖宫产术后麻痹性肠梗阻的发病机制较为复杂,目前其病因尚没有明确。有文献报道产妇合并子痫前期是发生剖宫产术后麻痹性肠梗阻的高危因素之一,推测可能因子痫前期的产妇大多数合并低蛋白血症[1-3],且术后48 h使用硫酸镁解痉治疗,导致产妇术后48 h下床活动时间减少,从而增加了子痫前期产妇出现术后麻痹性肠梗阻的风险;合并感染的产妇剖宫产术后肠梗阻的发病率较高[4]。本研究结果支持相关结论,术后麻痹性肠梗阻患者合并子痫前期、绒毛膜羊膜炎的比例远高于未发生麻痹性肠梗阻的对照组患者。
合并盆腔粘连时,术中对周围脏器包括肠管的机械性刺激增多[5],可直接影响胃肠动力恢复。本研究中43例术后麻痹性肠梗阻患者中11例合并盆腔粘连,占25.6%,也显著超过了对照组的盆腔粘连发生率(1.6%),从一定程度上印证了这一危险因素的意义。另外,手术时间长,脏器暴露的时间增加[6],术中对肠管的机械性刺激同样也会增多,进而影响胃肠动力恢复。本研究中观察组平均手术时间(48.0±18.2)min,明显超过了对照组的平均手术时间[(33.7±9.0)min](P<0.05)。
高龄产妇机体各脏器代偿能力降低[7],机体的适应性和抵抗力均有所下降,肠蠕动功能恢复减慢;剖宫产术后因疼痛刺激,高龄产妇下床活动时间可能有延迟。这些因素均可能与高龄产妇发生剖宫产术后麻痹性肠梗阻发生率更高有关。本研究结果显示发生术后麻痹性肠梗阻的患者平均年龄较未发生术后麻痹性肠梗阻的对照组年长2岁以上。
有文献报道产后出血超过800 ml是剖宫产术后发生麻痹性肠梗阻的危险因素[8-11],可能与剖宫产术中出血较多,会引起胃肠道缺血[12-14],从而影响胃肠道血流动力学,不利于胃肠功能恢复有关。本研究以产后出血是否超过1 000 ml为节点,单因素分析显示两组病例差异有统计学意义(P<0.05),而经多因素Logistic分析无统计学意义(未进入方程),可能是混杂因素作用的结果。
有文献报道其他因素如妊娠贫血、低钾血症、双胎妊娠、精神高度紧张、产妇体质差、既往腹部手术史、酗酒吸烟史等也是引起剖宫产术后麻痹性肠梗阻的高危因素[15]。本研究未发现既往剖宫产史、妊娠期糖尿病、轻度贫血对术后发生麻痹性肠梗阻的显著影响,而其余有关高危因素尚需今后大样本多中心研究去验证。
综上所述,本研究发现,合并症(子痫前期、绒毛膜羊膜炎、盆腔粘连)、手术时间长[16]、高龄产妇是发生剖宫产术后麻痹性肠梗阻的高危因素。应对上述情况予以重视,尽早识别,早诊断早治疗。
