内镜经黏膜下隧道肿瘤切除术和胸腔镜下切除术治疗食管固有肌层肿瘤的疗效比较
2021-10-22贺德志岳来福王小彤刘冰熔李建生韩艳妙徐海莉宋李娟赵梦月魏珂乐
贺德志,岳来福,王小彤,刘冰熔,李建生,韩艳妙,徐海莉,宋李娟,赵梦月,魏珂乐
郑州大学第一附属医院消化内科 郑州 450052
食管固有肌层肿瘤是起源于食管固有肌层的隆起性病变的统称,包括平滑肌瘤、间质瘤、神经鞘瘤、错构瘤、颗粒细胞瘤、脉管瘤等,其中以平滑肌瘤最为常见,约占食管固有肌层肿瘤的90%以上[1]。目前普遍认为瘤体摘除是最根本有效的治疗办法,对于直径<2.0 cm的瘤体绝大多数选择随访或内镜下切除[2];对于直径>5.0 cm且呈马蹄样或环形包绕食管生长的瘤体,内镜或胸腔镜下剥离困难,一般选择开胸手术[3];而对于直径2.0~5.0 cm的瘤体,内镜经黏膜下隧道肿瘤切除术(submucosal tunneling endoscopic resection,STER)和胸腔镜下切除术都是较为常见的治疗方式,这两种手术方式的有效性和安全性是否有差异,目前报道较少。本研究对郑州大学第一附属医院近年接受内镜STER和胸腔镜下切除术的直径2.0~5.0 cm食管固有肌层肿瘤患者的临床资料进行了回顾性总结和分析,报道如下。
1 对象与方法
1.1 研究对象收集2016年6月至2020年6月就诊于郑州大学第一附属医院经胃镜、EUS和增强CT诊断为食管固有肌层肿瘤,瘤体单发、直径2.0~5.0 cm,并且病例资料完整的患者,共97例,其中57例行内镜STER(STER组),40例行胸腔镜下切除术(胸腔镜组)。根据临床经验,该研究将肿瘤直径又分成2.0~3.5 cm和>3.5~5.0 cm两个亚组(以3.5 cm为界的原因是3.5 cm是瘤体能否完整经食管经口取出的一个临界值;且肿瘤直径3.5 cm及其以下的食管固有肌层肿瘤研究较多,内镜手术安全性及有效性已得到较多的研究的证实,肿瘤直径>3.5 cm的研究相对较少)。
1.2 术前准备入院后完善血常规、肝肾功能、电解质、凝血功能、心电图、肺功能等检查,排除心肺功能和凝血功能障碍等手术禁忌证。告知手术相关风险及收益,签署手术知情同意书。
1.3 手术方式①STER组[4-7](图1):患者取侧卧位,静脉麻醉,气管插管。镜下明确瘤体位置并准确定位,于肿瘤上缘2.0~3.0 cm处黏膜下注射生理盐水+亚甲蓝混合液,充分抬举后,以TT刀纵行切开黏膜,长度1.0~1.5 cm,向瘤体方向分离黏膜下组织,建立黏膜下隧道,剥离瘤体周围组织,充分暴露瘤体,直视下以TT刀或IT刀逐步完整剥离。如瘤体较大,底部剥离困难,可使用圈套器辅助牵拉。热活检钳处理创面,金属夹夹闭隧道开口。测量瘤体大小,福尔马林固定后送检。②胸腔镜组[8-10]:患者取侧卧位,静脉麻醉,气管插管,消毒铺巾。根据瘤体位置建立观察孔和操作孔,建立人工气胸。探查胸腔,寻找瘤体位置,打开纵隔胸膜,游离病变部位食管。电钩纵行切开食管外膜及肌层,钝、锐性结合完整剥离瘤体,离断结扎滋养血管。夹闭瘤体下段食管,下胃管至手术部位,快速注入亚甲蓝,观察胸腔内有无溢出,检查食管黏膜是否破损。缝合肌层,放置纵隔引流管,逐层关胸。标本示家属后送检。

A:内镜下见食管黏膜下隆起,表面光滑;B:EUS显示病变呈低回声改变,起源于固有肌层;C:于肿瘤上缘3 cm处行黏膜下注射;D:建立黏膜下隧道;E:IT刀逐步完整剥离瘤体;F:热活检钳处理创面 ;G:金属夹夹闭隧道开口;H:测量瘤体大小
1.4 术后处理术后两组患者均禁食,给予全静脉营养治疗,然后逐步恢复饮食。同时给予抗生素预防感染、抑酸等对症治疗。患者术后规律随访,复查胸部CT或胃镜。
1.5 观察指标以肿瘤成功切除(成功将肿瘤切除,手术顺利完成)率及完全切除(肿瘤整块切除且包膜完整)率为主要疗效指标,手术时间、术中及术后并发症、术后住院时间、住院总费用以及肿瘤残留或复发情况为次要评价指标,比较两种手术方式的安全性及有效性。STER手术时间记录为黏膜切开至黏膜闭合的时间,胸腔镜手术时间记录为皮肤切开至皮肤切口缝合结束的时间。气体相关并发症包括气胸、纵隔积气和皮下气肿等,因胸腔镜手术需在胸腔建立人工气胸,故术侧胸腔积气、纵隔积气等不计入此类。远期并发症指手术相关且长期困扰患者的不适症状,包括胸痛、胸闷、进食不适等。
1.6 统计学处理采用SPSS 22.0分析数据。应用两独立样本t检验比较两组患者年龄、手术时间、住院总费用的差异;瘤体直径、术后住院时间等计量资料不符合正态分布,应用M(P25,P75)表示,两组间比较应用Wilcoxon秩和检验;性别、肿瘤部位、完全切除率、术中术后及远期并发症发生率等定性资料比较应用χ2检验或Fisher精确概率法。检验水准α=0.05。
2 结果
2.1 两组患者基本资料比较两组患者在年龄、性别、肿瘤直径和部位等方面比较差异均无统计学意义(表1)。STER组患者术后病理提示平滑肌瘤53例,间质瘤2例,神经鞘瘤2例;胸腔镜组术后平滑肌瘤35例,间质瘤3例,神经鞘瘤2例;两组患者肿瘤病理类型差异无统计学意义(χ2=0.931,P=0.628)。
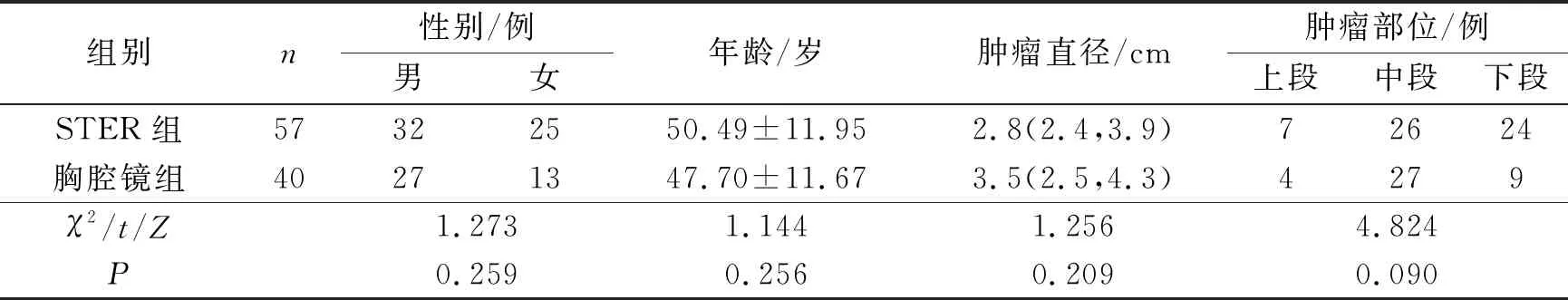
表1 两组患者基本资料比较
2.2 两组手术及并发症情况比较见表2。两种术式肿瘤成功切除率均为100%。不论肿瘤大小,STER组住院费用、术后胸痛和胸腔积液发生率均低于胸腔镜组。STER组发生2例严重不良事件( 1例剥离过程中黏膜破损严重,无法以钛夹闭合;1例术后隧道入口处黏膜裂开,均给予放置全覆膜支架,鼻饲流食处理,去除支架复查碘水造影正常),分别于术后第11天和第17天出院。胸腔镜组1例术后出现食管纵隔瘘,给予胃肠减压、鼻饲流食处理,术后1个月好转出院。

表2 两组观察指标比较
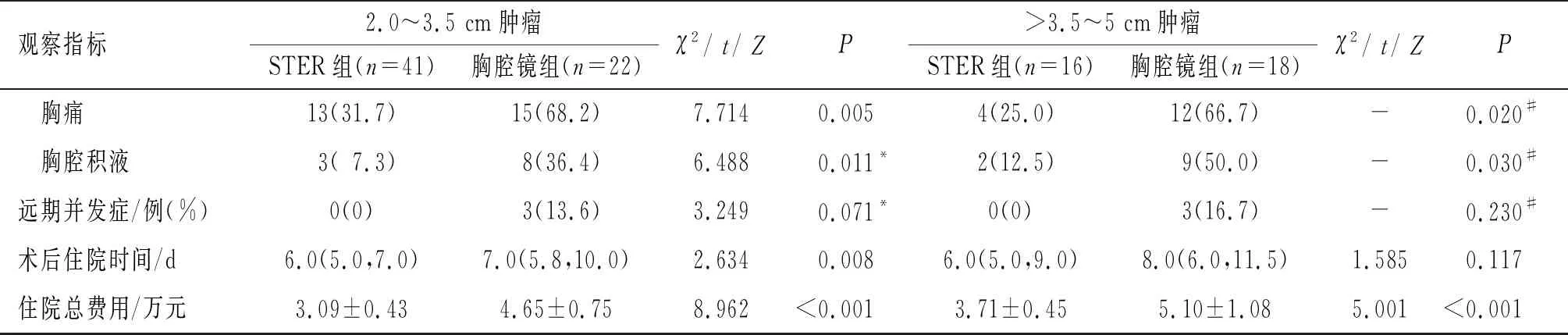
续表2
2.3 两组患者随访情况随访1~36个月,两组均无肿瘤残留及复发。胸腔镜组有6例患者出现远期并发症,STER组患者均无特殊不适。
3 讨论
胸腔镜下切除食管固有肌层肿瘤由来已久,尤其适合于直径2.0~5.0 cm瘤体的切除[11]。隧道内镜技术兴起于贲门失弛缓症的内镜治疗——经口内镜下肌切开术[12],2011年Xu 等[4]首次将其应用于黏膜下肿瘤的剥离,很好地解决了切除固有肌层肿瘤后穿孔的问题;内镜STER一般适用于直径小于5.0 cm的食管固有肌层肿瘤[13]。那么,对于直径2.0~5.0 cm瘤体,胸腔镜下切除和内镜STER均为常用的手术方式,这两者如何选择,本研究进行了初步的对比。
食管固有肌层肿瘤绝大多数为良性肿瘤;极少数为间质瘤、错构瘤,细胞生长活跃,具有恶性潜能[14],肿瘤破裂有播散的风险[2],因此完全切除率是常用的手术评价指标。本研究发现,对于直径2.0~3.5 cm瘤体,内镜STER和胸腔镜下完全切除率均较高,两组比较差异无统计学意义;对于直径>3.5~5.0 cm瘤体,胸腔镜手术完全切除率高于内镜STER。原因在于,内镜STER受隧道内径以及食管咽喉部管腔限制,3.5 cm以上形状不规则或马蹄形的瘤体往往取出困难,不得不将其在隧道内分块切除、推至胃内切块或者在食管腔内纵向削减瘤体直径后取出;而胸腔镜下切除术,可以适当延长操作孔或观察孔,大多数情况下可以将瘤体经胸壁完整取出。目前普遍认为肿瘤破裂可能造成播散,但相关研究并不完善。在本研究中未完全切除的间质瘤3例,均为低危险度,最长随访3 a,均未见肿瘤复发。
关于手术的安全性,对于直径2.0~3.5 cm肿瘤,术后发热发生率差异无统计学意义;但对于直径>3.5~5.0 cm肿瘤,STER组低于胸腔镜组;且STER组术后发热多为一过性,不超过38 ℃,1~2 d内即可恢复;而胸腔镜组术后多数患者CT显示有肺部感染征象。此外,STER组术后胸痛、胸腔积液发生率低于胸腔镜,无远期并发症;而胸腔镜组远期可存在切口痛、胸闷等并发症。这是因为胸腔镜为半开放式、纵隔内操作,不可避免地造成组织损伤,如肋间神经损伤导致术后胸痛,胸膜刺激或损伤引起反应性胸腔积液甚至胸膜粘连影响呼吸功能,以及手术相关性肺炎等等。而内镜STER仅在食管壁打开一黏膜切口,在黏膜层和固有肌层之间建立第三空间进行剥离,术后保留食管外膜、部分固有肌层,隧道入口以钛夹闭合良好,黏膜完整,因此不会造成食管外组织损伤,很好地避免了上述问题。
本回顾性研究发现,不论肿瘤大小,在治疗总费用上内镜STER更具优势,因此,对于直径2.0~5.0 cm食管固有肌层肿瘤患者,内镜STER可作为一项更为经济的选择。此外,相较于胸腔镜下切除术,需建立人工气胸,单肺通气;内镜STER双肺通气,对患者心肺功能要求较低,麻醉风险更少,适合年老体弱、心肺功能较差的患者;而且STER经口内镜下剥离,体表无创,不遗留疤痕,为美观需求较高的患者提供更好的手术选择。
综上所述,内镜STER与胸腔镜下切除食管固有肌层肿瘤均有很好的疗效,内镜STER更安全、经济。此外,对于直径2.0~3.5 cm肿瘤,内镜STER效率更高,值得一线推荐;对于直径>3.5~5.0 cm肿瘤,胸腔镜在完全切除方面优势突出。选择内镜STER还是胸腔镜下切除术,应综合考虑肿瘤性质、形状、患者身体状况、对美观的需求等多方面因素。
