盐酸戊乙奎醚用于老年患者胸腹手术麻醉的安全性评估
2021-10-19陈灵儿
陈灵儿
(南通大学附属医院 麻醉科, 江苏 南通 226000)
盐酸戊乙奎醚属于抗胆碱类药物,在有效抑制腺性分泌的同时不影响循环与心率,是临床使用范围最广的麻醉辅助药[1]。但有研究指出,盐酸戊乙奎醚药效持久,对患者中枢神经细胞的损伤较大,可能增加患者术后认知功能障碍(postoperative cognitive dysfunction,POCD)发生风险。而老年患者对胆碱类药物敏感性更高,POCD发生率更高[2]。亦有动物研究显示,机体术后认知功能异常程度与盐酸戊乙奎醚使用剂量有关[3]。目前临床常用剂量为0.020 mg/kg,该剂量下患者出现术后谵妄的几率为10%~20%,而随着药物剂量的减少,其发生率呈下降趋势[4,5]。为探寻盐酸戊乙奎醚应用于老年患者手术麻醉时的安全性,本研究在我院135例老年胸腹部手术患者麻醉前予以不同剂量盐酸戊乙奎醚,观察其麻醉效果及安全性,现报道如下。
1 资料与方法
1.1 一般资料
将我院2018年1月~2021年1月收治的135例老年胸腹部手术患者纳为研究对象。纳入标准:患者年龄≥65岁、美国麻醉医师协会(American Society of Anesthesiologists,ASA)Ⅰ~Ⅱ级、拟行胸部或腹部手术、无药物禁忌症、手术时间1~3 h、术中均选择双腔气管导管。排除标准:胸腹部手术禁忌者、术前合并精神障碍者、颅脑损伤史者、认知功能障碍者、长期使用镇静或镇痛药物者、术后不能配合完成测试者。将患者按照随机数字表法分为对照组、小剂量盐酸戊乙奎醚组、大剂量盐酸戊乙奎醚组,每组各45例。本研究经医院伦理委员会批准,患者知情且同意。
1.2 麻醉方法
①麻醉诱导前30 min,对照组患者静脉注射阿托品0.5 mg;小剂量盐酸戊乙奎醚组静脉注射盐酸戊乙奎醚0.01 mg/kg;大剂量盐酸戊乙奎醚组静脉注射盐酸戊乙奎醚0.015 mg/kg。②麻醉诱导:咪达唑仑0.05 mg/kg、舒芬太尼0.3 μg/kg、顺式阿曲库铵0.15 mg/kg、依托咪酯0.3 mg/kg;待患者睫毛反应消失后,行气管插管。③术中维持用药:丙泊酚4~5 mg/(kg·h)、瑞芬太尼6~8 μg/(kg·h)、顺式阿曲库铵0.1~0.5 mg/(kg·h),术中保持患者SpO2>95%,PetCO2在35~45 mmHg。④手术结束前20 min停止泵入顺式阿曲库铵,手术结束前5 min停止泵入丙泊酚与瑞芬太尼。手术结束后不给予任何拮抗类药物,自然苏醒后拔管。⑤术后两组均根据患者疼痛情况给予相应镇痛措施。
1.3 观察指标
①围麻醉期相关指标:统计三组睁眼时间、拔管时间、躁动发生率。②血流动力学指标:于注射麻醉药物前(T0)、麻醉诱导后10 min(T1)、麻醉诱导后20 min(T2)及麻醉诱导后30 min(T3),分别通过EGC2011型心电监护仪(联合科力科技有限公司,北京)检测患者围手术期收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)、心率(heart rate,HR)。③血清学相关指标:分别于术前24 h、术后24 h采集患者中心静脉血3 mL,采用酶联免疫吸附法检测血清S100β蛋白与神经元特异性烯醇化酶(neuronspecific enolase,NSE)水平。④认知功能:分别于术前24 h、术后24 h、术后48 h采用简易精神状态检查表(mini-mental state examination,MMSE)[6]评估患者认知功能,量表包含即刻记忆、计算能力、定向力、注意力、短期回忆、视觉空间能力、语言及组织能力等7个维度共30个项目。MMSE得分较之前下降≥2分可判定为发生认知功能障碍,并根据MMSE测量结果统计POCD发生率。
1.4 统计学方法
2 结果
2.1 两组患者一般资料
三组患者性别、年龄、ASA分级、手术类别、文化程度等一般临床资料比较,均无统计学意义(均P>0.05),具有可比性,见表1。

表1 三组一般临床资料比较
2.2 三组术后睁眼时间、拔管时间及躁动发生率
三组术后睁眼时间、拔管时间均无统计学差异(均P>0.05)。躁动发生率在三组间差异显著(P>0.05),且大剂量盐酸戊乙奎醚组躁动发生率显著高于对照组及小剂量盐酸戊乙奎醚组(均P<0.05),见表2。

表2 三组术后睁眼时间、拔管时间及躁动发生情况
2.3 三组SBP、DBP、HR指标比较
三组患者T0时SBP、DBP、HR比较均无统计学意义(均P>0.05)。T1时小剂量及大剂量盐酸戊乙奎醚组患者SBP、DBP均显著低于对照组(P<0.05),三组间HR比较无统计学意义(P>0.05)。T2、T3时小剂量及大剂量盐酸戊乙奎醚组患者的SBP、DBP、HR均显著低于对照组(均P<0.05),见表3。
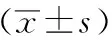
表3 三组患者T0、T1、T2、T3时SBP、DBP、HR比较
2.4 三组血清学相关指标比较
术后24 h三组血清S100β蛋白及NSE均较术前显著上升(均P<0.05),且大剂量盐酸戊乙奎醚组术后24 h的S100β蛋白及NSE均显著高于对照组及小剂量盐酸戊乙奎醚组(均P<0.05),见表4。

表4 三组血清相关物质水平检测
2.5 三组MMSE量表评分结果
对照组及小剂量盐酸戊乙奎醚组患者术前24 h、术后24 h、术后48 h的 MMSE评分无统计学差异(P>0.05)。大剂量盐酸戊乙奎醚组术前24 h、术后24 h、术后48 h的MMSE评分有明显统计学差异(P<0.05),且术后明显低于对照组及小剂量盐酸戊乙奎醚组,差异均有统计学意义(均P<0.05),见表5。
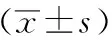
表5 三组MMSE量表评分结果
2.6 三组POCD发生率比较
三组术后24 h的 POCD发生率相比,差异有统计学意义(P<0.05),术后48 h的POCD发生率无统计学差异(P>0.05)。术后24 h大剂量盐酸戊乙奎醚组的POCD发生率显著高于对照组及小剂量盐酸戊乙奎醚组(均P<0.05),见表6。

表6 三组POCD发生率比较[n(%)]
3 讨论
研究显示,开胸手术前使用抗胆碱药物可有效抑制唾液腺及呼吸道腺体分泌,有利于维持患者呼吸道通畅,可降低术后相关并发症的发生率[7,8]。盐酸戊乙奎醚是一类新型抗胆碱药物,其主要通过选择性作用于M1、M3受体,有效减少腺体分泌,对血压和心率影响小。本研究结果显示,与阿托品相比,盐酸戊乙奎醚对患者围手术期不同时间点的SBP、DBP、HR影响更小,与朱涛等[9]学者研究结果一致。分析原因可能是盐酸戊乙奎醚对心率的作用主要是通过中枢神经系统反馈呈现为双向调节,还可抑制大脑皮层,降低儿茶酚胺分泌,改善外周循环阻力,降低血压,进而有效减少心肌耗氧。值得注意的是,盐酸戊乙奎醚属于醚类结构,易通过血脑屏障,具有较强的抗中枢M1受体作用,镇静作用较强,可能抑制患者术后觉醒,导致苏醒时间延迟,出现术后躁动、谵妄等神经性症状,增加术后相关并发症发生率[10-12]。同时,手术麻醉易对老年手术患者的认知功能造成负面影响,导致其记忆力减退、抽象思维障碍、社交能力减弱[13]。POCD的发生将延长患者住院时间、增加其医疗开销,处理不当甚至可发展为永久性认知功能障碍,严重影响其生存质量。研究表明,盐酸戊乙奎醚对认知功能的影响呈剂量相关性。本研究发现,大剂量盐酸戊乙奎醚的术后躁动均较其余两组延长,与陈静等[14]研究结果一致。分析其原因可能是大剂量盐酸戊乙奎醚过分作用于中枢神经系统,导致躁动。
血清S100β蛋白存在于中枢神经系统神经胶质细胞与雪旺氏细胞中。正常情况下,S100β蛋白不通过脑屏障,血中含量极低。但当神经细胞受损时,S100β蛋白将从细胞外渗进入脑脊液,其血清水平与患者神经功能受损程度存在良好的相关性。NSE仅存在于神经元细胞中,与S100β蛋白相似,仅在中枢神经细胞受损时才会通过血脑屏障进入脑脊液与体循环,血液NSE浓度能准确反应患者神经细胞受损程度[15,16]。本研究发现,三组患者术后24 h的血清S100β蛋白及NSE水平均较术前显著上升,且大剂量盐酸戊乙奎醚组上升幅度最大,提示其神经细胞受损程度最为严重。老年患者中枢胆碱能系统退化,乙酰胆碱合成量减少,对胆碱类药物的敏感性增加,而盐酸戊乙奎醚属于醚类结构,且药效强久,易穿透血脑屏障,故较大剂量盐酸戊乙奎醚将增加老年患者认知功能障碍[17]。
MMES评分是临床评估或筛选认知障碍人群的常用量表。本研究发现对照组、小剂量盐酸戊乙奎醚组术后各时间点MMES评分与其术前水平无显著差异,而大剂量盐酸戊乙奎醚组术后24 h MMES评分较其术前显著降低,提示其术后认知功能受到影响。本研究显示,大剂量盐酸戊乙奎醚组患者术后24 h的POCD发生率高达24.44%,明显高于对照组和小剂量盐酸戊乙奎醚组,与焦志华等[18]研究结果一致。
综上所述,麻醉前注射大剂量盐酸戊乙奎醚可增加老年胸腹部手术患者术后POCD发生率,而小剂量盐酸戊乙奎醚既能有效抑制腺体分泌,又对患者术后认知功能无明显影响。
