卵巢无性细胞瘤的MRI表现
2021-07-28陈兴发陈晓丹王运韬何庄贞刘向一
陈兴发 陈晓丹 王运韬 任 旺 何庄贞 林 琳 刘向一
福建省肿瘤医院(福建医科大学附属肿瘤医院)放诊科 (福建 福州 350014)
卵巢无性细胞瘤(dysgerminoma of the ovary)是一种由原始生殖细胞异常增生的恶性肿瘤,发病率较低,约占卵巢恶性肿瘤的1%~2%,占恶性生殖细胞肿瘤的45%[1]。目前国内相关文献大多数以个案报道为主[2],治疗上首选手术切除,肿瘤对放化疗均敏感,预后较好,因此术前准确定性诊断对于指导保留生育功能治疗方案有重要意义。本文回顾性分析了10例经我院术后病理确诊的无性细胞瘤的MR表现及临床资料,旨在提高术前诊断水平。
1 资料与方法
1.1 一般资料搜集2011年至2019年我院10例经手术病理证实的卵巢无性细胞瘤的临床资料、MR表现及病理结果。年龄13~54岁,平均年龄28.9岁,其中≤29岁8例(80%)。2例为体检发现,8例患者以腹盆部闷痛不适或发现腹盆部包块就诊,病程2天至2月不等,其余均无明显不适。
10例卵巢无性细胞瘤,术前行血生化及肿瘤标志物检测,其中1例血清β-HCG水平明显升高,6例血清乳酸脱氢酶(LDH)及碱性磷酸酶(ALP)均明显增高,1例AFP明显升高,4例CA125略升高。所有患者均行手术切除,手术病理结果:单纯型9例,混合型1例。
1.2 检查设备与方法采用GE 超导型MR1.5T机检查(Signa excite Ⅲ)。全组病例均行全腹部(中下腹+上腹)MR常规扫描、DWI扫描(b值为0、800s/mm2) 及增强扫描。中下腹部扫描范围从双肾门水平至耻骨联合下缘,上腹部扫描范围从自横膈顶至双肾下缘水平。中下腹部MR常规平扫包括轴位T1WIFSE、T2WIFSE、矢状位T2WIFSE、冠状位T
2WIFSE(FS),以及轴位DWI 序列。上腹部MR常规平扫包括轴位T2WIFSE、DWI 序列、T1同反相位、LAVA轴位平扫。增强扫描以2.5mL/s的速度经肘静脉注射对比剂Gd-DTPA,剂量为0.1mmol/kg,先行上腹部LAVA轴位(动脉期、门静脉期)、冠状位扫描,接着中下腹部LAVA序列(矢状位、横断位及冠状面位)扫描,最后行上腹部轴位延迟期(240s)扫描。
1.3 影像学分析由2名经验丰富的副主任医师共同阅读所有MR影像资料,着重观察肿瘤的部位、形态、大小、边界、信号特征以及转移情况等。
2 结 果
总例数、肿瘤的部位、大小、形态及边界:本研究10例无性细胞瘤,单纯型9例,混合型1例。共10个病灶,其中双侧1例,另9例为单侧(其中左侧5例、右侧4例);大小范围约6.6cm×11.6cm×10.0cm~26.4cm×17.3cm×22.0cm;圆形或椭圆形7例,分叶状3例;边界清楚9例,边界不清1例。
磁共振表现:8例为实性或以实性为主肿块,2例为囊实性肿块,肿瘤实性成分T1WI呈等或稍低信号,T2WI 呈等或稍高信号(图1A~图1D),DWI(b=800)呈明显高信号(图1E),肿瘤均可见T1WI、T2WI 均为低信号的纤维间隔及包膜结构,增强扫描单纯型实性部分呈轻-中度强化,囊变区域未见强化。混合型实性部分及纤维间隔强化较明显。包膜及实质内可见明显迂曲肿瘤血管。肿瘤纤维血管呈“间隔样排列”及实性部分呈结节样改变(图1F~图1G)。1例直接累及子宫,2例伴大网膜、盆底腹膜转移,1例伴腹膜后和盆腔淋巴结转移,10例均有腹腔积液。
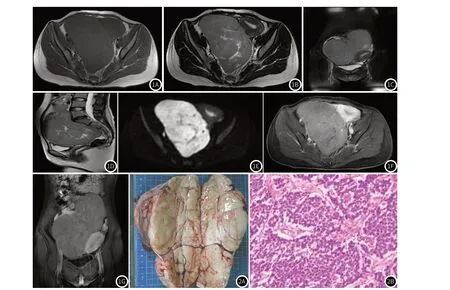
图1 患者,女,29岁。MRI显示:腹盆腔见一椭圆形肿物,呈T2WI等高信号、T1WI等低信号,DWI(b=800)呈高信号,边界清楚,信号欠均,大小约14.3cm×9.8cm×18.2cm,增强扫描肿瘤实质呈轻-中度强化,囊变区域未见强化,包膜及实质内可见增粗迂曲的血管,纤维血管呈“间隔样排列”,实质部分结节样改变。图2 典型病例手术病理:单纯型无性细胞瘤。肿瘤大体观:表面包膜完整,表面及实质内见粗大迂曲的血管。显微镜观察:肿瘤细胞呈巢状分布,呈圆形,大小一致,边界清楚,肿瘤细胞被淋巴细胞浸润的血管、纤维组织分隔。
3 讨 论
3.1 临床特征、病理无性细胞瘤是一种卵巢中低度恶性生殖细胞肿瘤,起源于尚未有性分化以前的原始生殖细胞。目前病因尚不明确,有研究者认为肿瘤细胞处于早期性腺未分化阶段,停滞于某种发育期而无法取得进一步分化的能力[3]。好发于青春期及育龄期女性,大部分发生于10~30岁,幼年及绝经后期相对少见[4]。本研究中发病年龄与文献报道基本一致。早期大多数无明显症状,肿瘤迅速生长后多以腹胀或腹/盆部肿块为主,可伴发生殖器官发育不全,一般表现为月经失调或原发性闭经,少数肿瘤发生扭转并以急腹症就诊。本研究患者有腹胀或腹痛症状者8例,余2例为体检发现。肿瘤大多数为单发,右侧发病约占50%,左侧发病约占35%,少数(约15%)亦可双侧发病[5]。右侧略多于左侧,既往有学者认为这与右侧卵巢组织分化较左侧迟缓且发育较差,常保留未分化的全能胚胎组织所致[6]。但本研究病例中左侧发病(5例)略多于右侧发病(4例),1例为双侧发病,与既往文献报道结果稍微偏差,可能与本研究例数较少有关。
无性细胞瘤大体观呈圆形、椭圆形或分叶状,表面可见包膜。肿瘤较大者可见血管。切面大部分实性,灰白色,肿体小者质韧,较大者则质地较软并常伴有出血、坏死、囊变及钙化。组织病理学上依据肿瘤细胞成分分为单纯型和混合型。前者主要由圆形或多边形肿瘤细胞构成,呈巢状、条索状、岛屿状排列分布,间质分隔可见有淋巴细胞浸润的纤维血管,有时可见合体滋养叶细胞成分以及伴有朗格汉斯细胞的肉芽肿改变;后者常合并卵黄囊瘤、绒癌或畸胎瘤成分[7]。本研究病例中单纯型9例,混合型1例。本研究中,10病例术后病理示肿块内纤维间隔主要由小血管和淋巴细胞浸润的纤维组织构成(图2)。免疫组化研究发现,CA117、NSE、LDH、胎盘ALP等对鉴别非无性细胞瘤和无性细胞瘤具有重要价值[8-9]。实验室检查发现,本研究中1例β~HCG升高,6例出现LDH伴ALP升高,可能与存在多核合胞体滋养层巨细胞有关[10]。本研究中1例混合型AFP升高,可能由于混合型能够分泌β-HCG及AFP有关。另外本研究中4例CA125轻微升高,但无明显特异性。
3.2 MRI表现无性细胞瘤大多为圆形、椭圆形或分叶状巨大肿块,本研究肿瘤最大径范围约11.7~26.4cm,平均约1 8.2 c m。本研究病例中实性或以实性为主肿块占80.0%(8/10),囊实性肿块占20%(2/10)。
单纯型无性细胞瘤大多数以实性或实性肿块伴部分囊性变为主,边界清楚,包膜完整,肿块巨大血液供应不足时常伴出血、坏死或囊性变,实性部分T1WI呈等或稍低信号,T2WI呈等或稍高信号,DWI呈高信号,瘤体内可见多发纤维血管分隔,T1WI、T2WI均为低信号,增强扫描实性部分逐渐由轻-中度强化、纤维血管及纤维包膜分隔强化稍明显。实性部分大部分强化相对均匀且强化程度相对较轻,有学者认为单纯型无性细胞瘤大部分为实性,囊变及坏死相对较少,可能与肿瘤细胞排列密集,细胞间质富含纤维组织,血管走行规则病理结构等有关。而混合型无性细胞瘤多为囊实性肿块,坏死囊变多见,边界常不完整,实性部分、囊壁及分隔强化程度较单纯型明显。肿瘤较大,恶性程度相对较高,更容易发生坏死及囊变,而肿瘤血管丰富呈丛状或蔓状分布,肿瘤成分复杂,故实性部分表现为不均匀明显强化[11]。
肿瘤表面及纤维间隔内可见邻近增粗的卵巢或子宫动脉供血,纤维血管呈“间隔样排列”,Tanaka首次报道“纤维血管间隔”为无性细胞瘤的特征表现[12-13],肿块被纤维血管间隔分隔成多个大小不一的结节状区域,笔者也认为纤维血管“间隔样排列”及肿瘤实性部分结节样改变对于诊断具有一定特异性。
无性细胞瘤主要通过直接侵犯子宫、膀胱以及淋巴结或腹膜转移。本研究1例直接累及子宫,2例伴大网膜、盆底腹膜转移,1例伴腹膜后及盆腔淋巴结转移。另外本研究中病例均有腹腔积液,1例中等量积液,其余9例为少量积液。
此外,无性细胞瘤应与卵巢其他肿瘤鉴别:(1)囊腺癌:卵巢最常见的肿瘤,中老年女性及双侧卵巢发病多见。CA125通常明显升高,大多数呈囊实性,肿瘤常可见囊壁及分隔不规则增厚以及壁结节。多伴转移及大量腹水等恶性征象,易鉴别。(2)颗粒细胞瘤:多见于中老年女性,病程较长,肿瘤常分泌雌激素,雌激素水平明显增高常导致并伴随子宫内膜增生、息肉及内膜癌。常多发囊变,分隔厚薄不一,实质及分隔呈中度强化。(3)其他生殖细胞肿瘤:如卵黄囊瘤,亦常见于儿童及年轻女性,AFP升高明显,恶性程度高,多呈囊实性表现,肿瘤易破裂引起腹膜广泛种植转移。
总之,年轻女性,病程较短,肿块生长迅速,以腹盆部包块或腹胀就诊。当MR检查发现卵巢以实性为主的肿瘤时,肿瘤内可见纤维血管呈“间隔样排列”及实质成分结节样改变,结合实验室检查部分患者血清LDH、ALP及HCG明显升高情况时,要考虑到无性细胞肿瘤可能,最终确诊仍需病理证实。
