腮腺脂肪瘤的CT与MRI影像学表现
2021-07-15刘红生段嘉峰孙鹏峰宁文锋
刘红生, 段嘉峰, 孙鹏峰, 高 明, 宁文锋
(1.西安交通大学医学院附属西安市中心医院放射科,陕西 西安 710003;2.西安交通大学口腔医院头颈肿瘤外科,陕西 西安 710003)
脂肪瘤是一种起源于脂肪组织的良性间叶肿瘤,好发于肩、背、臀、四肢的皮下部位,发生在腮腺的脂肪瘤非常罕见,国外文献报道其占腮腺良性肿瘤的0.5%~4.4%[1]。目前国内相关文献报道较少[2-4],临床上对其重视不足,易造成误诊。本研究收集2012年12月—2020年2月在我院经手术及组织病理学证实的、资料完整的腮腺脂肪瘤16例,分析其影像学表现,并与病理结果对照,旨在提高对该病的认识,现报告如下。
1 资料和方法
1.1 临床资料
本组16例病例中,男性10例,女性6例;发病年龄25~74岁,平均(50.31±13.31)岁。所有病例均为单侧发病,左侧7例,右侧9例。所有患者均以发现颌面部肿物就诊,病程2周~15年,其中1例曾有脂肪瘤切除病史,此次为复发病例。12例患者肿物为无痛性,4例有轻度不适感。肿块大多质地较软(10例),部分中等(4例),少数有囊性感(2例)。11例肿块活动度明显,而位于腮腺深部及多间隙受累者则活动度不明显或稍差。肿块表面光滑,部分有结节感,与皮肤无明显粘连,无压缩性,体位移动试验呈阴性。16例均无明显张口受限、听力障碍及面神经麻痹症状。
1.2 检查方法
CT扫描采用Philips Brilliance256层iCT(飞利浦公司,荷兰),扫描技术:120 kV,280 mA。嘱患者采取仰卧位,扫描范围为自眶上缘至颈根部,层厚0.9 mm。增强扫描使用非离子造影剂(碘帕醇)80 mL经肘静脉团注,注射速率为2.5~3.5 mL/s,延迟40 s。将扫描图像传输至影像归档和通信系统(picture archiving and communication system,PACS)工作站,常规行冠状位、矢状位重建。
MRI检查使用1.5T超导磁共振扫描仪(GE公司,美国),头颈联合线圈。扫描参数:FOV 25.6 cm×25.6 cm,激励次数2~4次,平扫轴位快速自旋回波T1、T2序列(T1WI序列TR 400 ms,TE 11.2 ms;T2WI序列TR 3 800 ms,TE 102 ms),冠状位快速自旋回波T2WI序列(TR 3 800 ms,TE 102 ms),轴位或冠状位T2压脂序列。对比剂使用钆喷酸葡胺(Gd-DTPA),按0.2 mmol/kg体质量的剂量经肘静脉注射,注射速率为2.0 mL/s,随后注入0.9%氯化钠注射液20 mL。增强后分别行轴位、矢状位及冠状位扫描(TR 230 ms,TE 8.7 ms)。
1.3 图像分析
由1名放射科副主任医师及1名有多年工作经验的放射科主治医师对所有图像作回顾性阅片,记录病变部位、大小、形态、边界、内部密度/信号(均匀或不均匀,有无出血、囊变、钙化)、增强特点及周围淋巴结情况等,分析影像学表现与病理所见,有不同意见时协商统一。
1.4 病理检查
所有标本均经4%中性甲醛固定,用石蜡包埋,5 μm连续切片后分别行苏木精-伊红(HE)染色。16例患者病理图片均由1名病理科副主任医师进行回顾性分析。
2 结果
2.1 影像学表现
2.1.1 肿瘤的部位、大小和形态16例病例均为单侧发病,其中左侧7例,右侧9例。位于浅叶10例,深叶5例,浅、深叶均受累1例。16例中有3例累及咽旁与颌下间隙。病灶最大直径为1.3~11.8 cm,平均(4.23±3.06)cm,其中3例>8.0 cm。病灶呈类圆形为4例,椭圆形7例,边缘分叶状、不规则肿块5例,其中2例呈哑铃状,自腮腺深叶向咽旁间隙延伸。
2.1.2 CT表现12例患者行CT检查,9例平扫表现为均匀脂肪密度肿块,CT值为115.4~-52.2 HU,其余3例呈混杂密度,CT值为-35.3~423.8 HU,以脂肪密度为主,其中2例可见骨样高密度团块,1例夹杂软组织密度影。病灶边缘光整9例,边缘不光整3例,有2例病灶推压鼻咽、口咽致侧壁内移,1例推挤下颌下腺致其向前移位。5例行增强CT检查,其中3例双期扫描未见明显强化,2例呈轻度不均匀强化或边缘强化。对照病理结果,呈均匀脂肪密度的9例肿瘤为经典型脂肪瘤,显微镜下可见肿瘤实质由大量分化成熟的脂肪细胞团组成;表现为不均匀密度的3例为变异型脂肪瘤,镜下肿瘤内含有成纤维细胞、钙化或脂肪母细胞。边缘光整的9例肿瘤具有完整的包膜,而边缘不光整的3例肿瘤局部突破包膜呈分叶状或局部浸润性生长。
2.1.3 MRI表现10例患者行MRI检查,6例平扫表现为均匀短T1稍长T2信号,4例表现为不均匀短T1、中等或稍长T2信号,其内伴有团状或条索样低信号,脂肪抑制序列呈均匀或不均匀低信号。7例病灶边缘光整,可见连续“暗边”,3例边缘不光整。5例患者行增强扫描,其中2例未见明显强化,3例呈轻度不均匀强化。病灶周边均未见明显肿大淋巴结。对照病理结果,呈均匀脂肪信号的6例在显微镜下肿瘤由分化成熟的脂肪细胞组成,无钙化、出血、囊变及坏死;表现为不均匀信号的4例病灶含有较多纤维结缔组织或区域性钙化,为变异型脂肪瘤,其中1例可见脂肪母细胞。病灶边缘光整的7例肿瘤具有完整的包膜,边缘不光整的3例肿瘤局部包膜不完整。
2.2 病理类型
11例经典型腮腺脂肪瘤由大量成熟的脂肪细胞团块构成,被覆纤维结缔组织包裹;4例纤维脂肪瘤,其内可见大量纤维结缔组织,2例可见钙化;1例脂肪母细胞瘤,显微镜下见大量成熟的脂肪细胞及少量腺体组织,其内可见脂肪母样细胞,免疫组织化学染色结果:CK(-)、Vim(-)、SMA(-)、S-100(-)、Ki-67(±)、GFAP(-)。所有肿瘤切面为实性,呈灰黄或灰白色,质地较软,有2例部分区域质硬似钙化。12例包膜完整,4例部分包膜不完整。术前影像学诊断准确率为87.5%(14/16),其中将1例纤维脂肪瘤误诊为畸胎瘤,1例脂肪母细胞瘤术前疑为分化较好的脂肪肉瘤。
典型病例影像学及病理表现见图1~3。
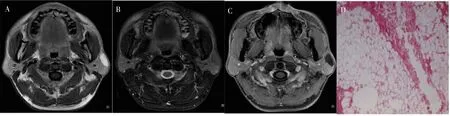
图1 经典型腮腺脂肪瘤Figure 1 Lipoma of parotid gland,classical type
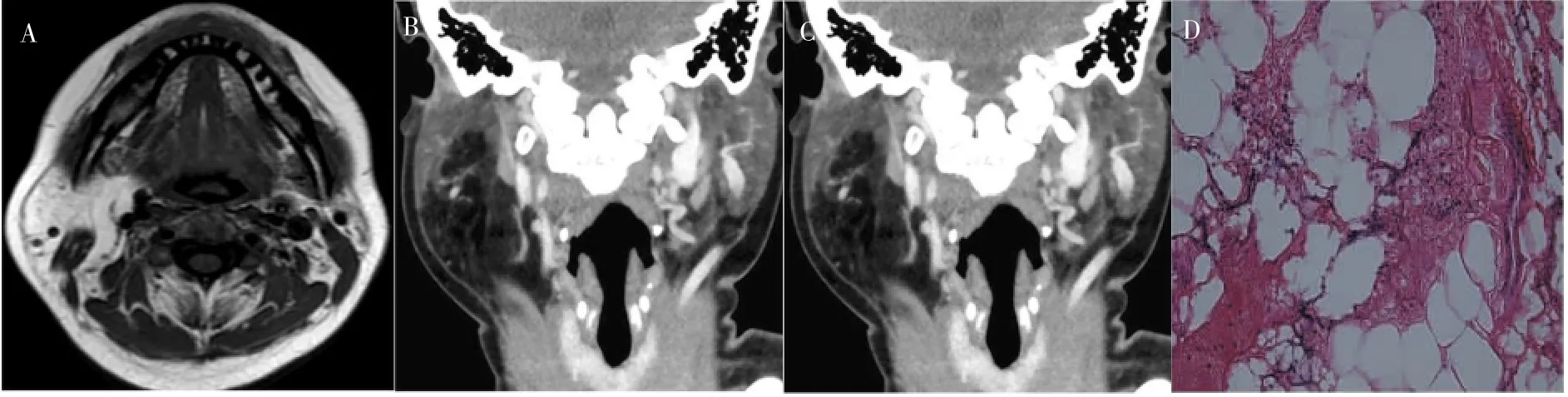
图2 腮腺纤维脂肪瘤Figure 2 Fibrolipoma of parotid gland
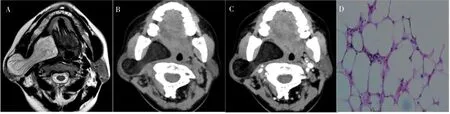
图3 腮腺脂肪母细胞瘤Figure 3 Lipoblastoma of parotid gland
3 讨论
腮腺良性肿瘤中,以多形性腺瘤最为常见,其次为腺淋巴瘤,脂肪瘤则较为少见。该病高发年龄为50~70岁,以男性多见,男女比例为3∶1[5]。本组中男性10例(62.5%),平均发病年龄为(50.31±13.31)岁。腮腺脂肪瘤的临床表现与腮腺其他良性肿瘤相似,不具有特征性。因腮腺表面存在腮腺咬肌筋膜,临床触诊时,常不如颈部及其他表浅部位脂肪瘤的触诊明确,早期易误诊[4]。
脂肪瘤起因尚未完全明确,大多文献将其归因于遗传、肥胖、内分泌失调、放射线、胰岛素注射、皮质类固醇治疗,甚至外伤等[6]。根据成分,腮腺脂肪瘤可分为血管脂肪瘤、纤维脂肪瘤、黏液脂肪瘤、软骨样脂肪瘤、脂肪母细胞瘤等多种类型[7]。组织学上该肿瘤由大量聚集在一起的成熟脂肪团构成,被覆一层薄的结缔组织包囊,该病90%符合病理学上经典型脂肪瘤的特征,其他的则被称为变异型脂肪瘤。本组16例中,11例为经典型、5例为变异型,变异型中4例为纤维脂肪瘤、1例为脂肪母细胞瘤。
腮腺脂肪瘤好发于腮腺浅叶,常为单侧、单发病灶,左侧多于右侧,比例约为5∶1[7]。位于深叶者较少见,但体积相对较大,直径常大于5 cm。肿瘤呈膨胀性生长,且常具有包膜,影像上病灶表现为边缘光整、类圆形或椭圆形的肿块,与周围组织分界清晰,少数病灶外形可不规则,呈分叶状或哑铃状[8]。本组16例均为单侧发病,10例(62.5%)位于浅叶,发生于深叶者有3例病灶最大直径大于8.0 cm,累及咽旁与下颌下间隙。本组病例发生的侧别与文献报道[7]的好发于左侧不符,有待于后续扩大样本分析。
颌面部脂肪瘤术前主要依靠超声、CT和MRI等影像学检查作出较为准确的诊断。超声检查方便,可初步提示肿块性质、血流情况、有无包膜及完整性等,故发生于浅表部位的脂肪瘤以超声检查为首选。但超声检查对于深在间隙内的脂肪瘤容易发生误诊,或不能明确其累及范围,需要依靠CT和MRI检查[9]。源于腮腺的经典型脂肪瘤CT表现为边界清楚的圆形、椭圆形脂肪密度肿块,有时呈分叶状,密度均匀一致,可伴细小纤维间隔,具有特征性。现有研究普遍认为其CT值约在-150~-50 HU[10],增强扫描无明显强化,与本研究结果一致。MRI可显示脂肪组织的高T1和相对低T2信号特征,肿瘤的边缘在MRI图像上呈“暗边”改变,有助于区分肿瘤周围的脂肪组织,被认为是腮腺脂肪瘤的最佳影像学检查方法[11]。变异型纤维脂肪瘤含有较多纤维结缔组织及钙化(骨化)成分,是其有别于经典型脂肪瘤的影像学特征,但含有较多钙化成分的脂肪瘤在临床上易被误诊为畸胎瘤。本组4例纤维脂肪瘤均含有大量的纤维结缔组织,有2例伴有不同程度的钙化,其中1例因CT图像上含有高密度钙化团块于术前被误诊为囊性畸胎瘤。但腮腺内囊性畸胎瘤罕见,表现为壁薄的囊性病灶,可伴有钙化,囊内容物为均匀水样密度,含脂质成分多时密度低。腮腺脂肪母细胞瘤是一种罕见的良性分叶状肿瘤,主要发生于5岁以下的婴幼儿,偶可发生于青年人;肿瘤由成熟程度不等的脂肪细胞构成,包括成熟的脂肪细胞、较为原始的星状间叶细胞及单泡或多泡状脂肪母细胞。本组的1例为早年2次手术后复发患者,本次术前曾怀疑为高分化脂肪肉瘤,但影像学检查显示其包膜尚完整,内无软组织成分及粗大纤维分隔,增强扫描未见明显强化,术后由病理免疫组织化学检查结果证实为脂肪母细胞瘤。
腮腺区脂肪瘤早期症状隐匿,在肿瘤生长过程中往往向颈部疏松结缔组织延伸而形成不同的形状,突向咽旁间隙时可导致咽侧壁和扁桃体移位,但很少侵犯邻近的组织结构。肿瘤较大时可压迫面神经,但很少引起面瘫症状[12]。本组病例术前均无明显的面神经相关症状。腮腺脂肪瘤的治疗一般选择保留面神经的腮腺部分或全叶切除术,手术根据肿瘤所在位置、大小来决定腮腺切除的范围。因此,术前影像学评估显得尤为重要。CT检查可以较为清楚地显示腮腺病灶的发生部位、边界、内部成分及周边情况等,增强CT还可以反映肿瘤血供情况,对于病变定位、定性诊断可提供更多信息。MRI与CT相比,除同样可提供肿瘤的位置及大小的信息外,脂肪抑制序列的应用可清楚地将脂肪瘤与其他类型的肿瘤区分开来,并能准确显示肿瘤与面神经的相对位置关系[13]。此外,对发生在腮腺深叶的脂肪瘤,MRI可以根据肿瘤周围结构受压和移位情况,将其与咽旁间隙原发性肿瘤相鉴别[14],为术前准确诊断及手术计划的选择提供信息。
综上所述,腮腺脂肪瘤影像学表现具有一定的特征性,且与肿瘤的病理所见具有相关性。但由于其发病隐匿,早期无明显临床症状,因而易被忽视。临床上应将CT与MRI等影像学检查方法相结合,有助于术前作出准确诊断,避免误诊。
