卒中后肩手综合征患者阶段性抗阻训练康复效果观察
2021-07-07王国英
王国英
(河南中医药大学人民医院/郑州人民医院,河南 郑州 450003)
脑卒中为神经内科常见病, 是脑组织缺血缺氧性坏死所致, 是目前单病种致残率最高的疾病,约2/3 患者会留有不同程度后遗症。 肩手综合征又称反射性交感神经营养不良, 为脑卒中常见的肢体障碍并发症,相关数据显示[1],脑卒中后肩手综合征(shoulder-hand syndrome,SHS)发生率高达70%。 该病可影响肢体任何部分,主要表现为手臂、腕关节及肩关节浮肿、疼痛,严重者可出现关节僵直、肌肉萎缩,使患者活动受限,逆转困难,多数患者会伴随终身,严重者会发展为固定的畸形,对其上肢功能活动造成极大的危害[2]。 脑卒中患者不仅表现为肢体功能障碍,且常伴随语言、认知等功能障碍,这些障碍对肩手综合征患者的预后产生不良影响。 脑卒中后肩手综合征主要采用非甾体类药物、 物理方法等治疗,具有一定疗效,但仍有部分患者遗留残疾;在治疗同时进行康复护理,提高患者自我管理能力,可在一定程度上促进肩手综合征改善。目前,脑卒中后肩手综合征护理方法包括康复技能训练、心理干预等,但整体效果不理想。 临床将脑卒中后肩手综合征分为早期、后期和后遗症期,阶段性抗组训练结合患者这一特点,分阶段制定训练程度,使患肢循序渐进承受训练内容。 本研究对卒中后肩手综合征患者采用阶段性抗阻训练结合综合康复护理, 取得了一定的临床效果,现报道如下。
1 对象
选取2016 年12 月—2018 年12 月我院收治的脑卒中后肩手综合征患者90 例,对其随机进行单双编号后采用随机数字表法分为观察组与对照组,每组45 例。纳入标准:(1)均符合脑卒中后肩手综合征诊断标准[3],临床分期参照江藤氏肩手综合征诊断标准;(2)中风次数不超过2 次;(3)无骨质等畸形改变,既往无肩关节不利、疼痛症状;(4)无重大器质性病变,无精神障碍,意识清醒;(5)均知晓本研究详情并自愿参与。排除标准:(1)合并心肌梗死、肝肾功能不全等重大疾病;(2)颅脑脊髓外伤等原因导致的肩手综合征。
2 方法
2.1 干预方法
2.1.1 对照组 采用综合康复护理, 连续训练1 个月。(1)心理护理:卒中患者往往具有情绪异常(如焦虑、烦躁、抑郁)现象[4]。 与患者加强沟通,使其知晓通过康复护理能够有效改善肢体功能障碍, 从而减轻患者不良情绪。(2)体位护理:患侧卧位患者,指导其伸展肘关节,前臂旋后,张开双手,防止肩关节受压;使用冷热交替湿敷法反复敷患肢肿胀处;健侧卧位患者,将患侧肘与手腕伸展开,前臂先前屈,并在腕下垫上枕头。 (3)运动训练:采用关节松动术松解患肢各关节;帮助患者做肩关节前屈、后伸、外展等被动运动; 待患者病情稳定后指导患者做肘关节屈曲、前臂旋前、旋后等主动活动;进行日常生活能力训练,如洗脸、刷牙、如厕、穿脱衣服等。
2.1.2 观察组 在对照组基础上, 结合阶段性抗阻训练,在康复治疗师和护士指导下,进行弹力带、沙包等抗阻训练,测试患者单次最大负荷(I Repitions Maximum,IRM),即用力阶段吸气、放松阶段呼气、深呼吸后屏气再用力呼气。(1)第1 阶段 训练阻力为50%IRM,进行搭桥训练、滚筒训练,护理人员指导患者利用健侧上肢带动患侧上肢进行肩关节屈曲、肘关节伸展、前臂旋后、腕关节背伸训练等,减轻颈部与患侧屈肌痉挛;重点在于增大关节活动度,防止肌肉、肌腱粘连,每个动作10 次为1 组,每次训练大约30 min,每天1~2 次,训练幅度应以无痛与能承受为度。 (2)第2 阶段 训练阻力为60%~80%单次最大负荷,非痉挛肌力练习、抗痉挛手法,护理人员指导患者取平卧位,按摩痉挛肌肉,使用滚法训练腕关节、指关节,使用推拿手法放松肩关节周围肌群;训练目的在于进一步增大关节活动;每个动作10 次为1 组,每次训练大约30 min,每天1~2 次。(3)第3 阶段 以大力量抗阻训练为主并配合关节本体感觉训练,指导患者循序渐进地进行上肢与全身运动,以身体可承受为度,避免过度运动造成损伤;进行拇指与四指伸展练习、日常生活活动训练及上肢为支撑点的躯干运动。 训练内容可减少,阻力相对增加,每次训练大约30 min,每天1~2 次。 2 组患者均连续训练1 个月。
2.2 观察指标
2.2.1 肩关节活动度 干预前、干预1 个月末,采用180°通用量角器测量2 组患者肩关节前屈、 后伸及外展角度。
2.2.2 Ashworth 评分 采用Ashworth 痉挛评定量表,评定患者干预前、干预1 个月末的痉挛情况,分为6 个等级,0 级为肌张力未增加,患侧被动活动无阻,计0 分;1 级为肌张力有一定增加,患侧被动活动时肩关节活动度终末端有轻微阻力,计1 分;1+级为肌张力轻度增加,患侧被动活动时,在肩关节活动度前50%范围内出现突然卡住, 在肩关节活动度后50%呈现轻微阻力, 计2 分;2 级为肌张力较明显增加, 在肩关节活动度大部分时阻力较明显, 活动受限,计3 分;3 级为肌张力中度增加,患侧被动活动时整个肩关节活动度内阻力明显,活动较困难,计4分;4 级为肌张力高度增加,患侧肢体僵硬,阻力很大,基本不可被动活动,计5 分。
2.2.3 日常生活自理能力 (activities of daily living ADL) 干预前、干预1 个月末,采用Barthel 指数进行生活自理能力评定,包括穿衣、如厕、进食、行走等10 项, 满分100 分,60 分以上表示患者基本可以自理,分值越高日常生活自理能力越好[5]。
2.2.4 疼痛数字评价量表(Numerical Rating Scale,NRS):干预前、干预1 个月末,评定患者疼痛变化,分值为0-10 分,0 表示无痛,10 表示最痛。
2.3 调查方法与质量控制 本研究一般资料与观察指标调查均采用问卷调查法, 由经过培训的护理人员发放, 采用统一指导语为患者讲解问卷填写方法,填写后当场收回,共发放90 份,回收90 份,回收率100%。本科室医生、康复治疗师、护理人员共同参与患者各指标的评价。
2.4 统计学处理 数据使用SPSS 21.0 处理, 本研究中呈正态分布的计量资料采用(±S)描述,2 组间比较采用独立样本t 检验, 组内干预前后比较采用配对样本t 检验。2 组间计数资料比较采用χ2检验。以P<0.05 为差异有统计学意义。
3 结果
3.1 2 组一般资料比较 共纳入观察组、 对照组患者各45 例。 2 组患者性别、年龄、疾病类型、受累肢体、 疾病分期等一般资料相比, 差异无统计学意义(P>0.05)。 见表1。

表1 2 组卒中后肩手综合征患者一般资料比较
3.2 2 组患者肩关节活动度比较 2 组患者干预前肩关节前屈、 后伸及外展角度相比差异无统计学意义(P>0.05),干预后2 组患者肩关节前屈、后伸及外展角度均较干预前增大(P<0.05),观察组明显大于对照组(P<0.05)。2 组在干预前后自身比较,在肩关节前屈、后伸及外展角度的差异也有显著改善(P<0.001)。详见表2。
表2 2 组卒中后肩手综合征患者肩关节活动度比较(±S,°)

表2 2 组卒中后肩手综合征患者肩关节活动度比较(±S,°)
前屈 后伸 外展n组别 t P t P t P观察组对照组45 45 53.32 21.60<0.001<0.001 35.05 17.89<0.001<0.001 34.78 27.23<0.001<0.001 tP干预前44.72±5.26 45.80±5.53 0.95 0.34干预后156.78±11.66 82.76±9.79 32.61<0.001干预前14.15±2.29 14.63±2.74 0.90 0.37干预后41.52±4.68 26.72±3.92 16.26<0.001干预前39.92±5.10 38.75±4.84 1.12 0.27干预后97.75±10.58 72.64±7.67 12.89<0.001
3.3 2 组患者Ashworth、生活自理与疼痛评分比较
干预前,2 组患者的3 项指标评分比较,差异无统计学意义(P>0.05),干预后,2 组患者Ashworth、疼痛评分均显著下降,生活自理评分显著升高,观察组明显优于对照组(P<0.05)。2 组在干预前后自身比较,3个评分的差异均有统计学意义(P<0.001)。 详见表3。
表3 2 组卒中后肩手综合征患者Ashworth、生活自理与疼痛评分比较(±S,分)
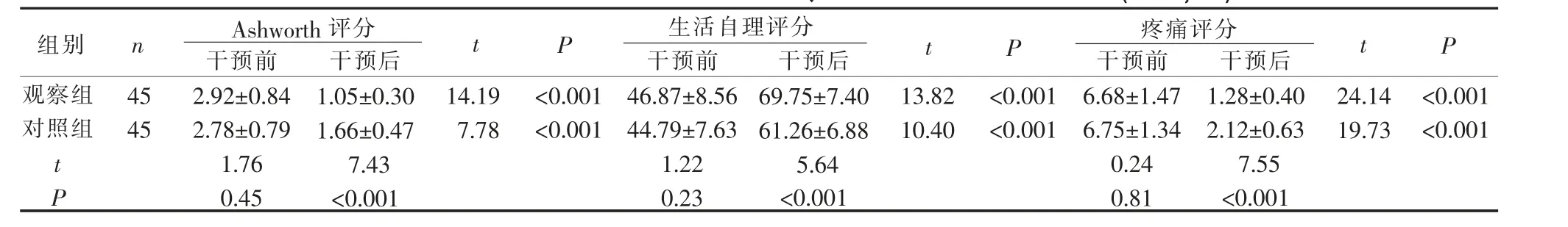
表3 2 组卒中后肩手综合征患者Ashworth、生活自理与疼痛评分比较(±S,分)
Ashworth 评分 生活自理评分 疼痛评分t P组别 n t P t P观察组对照组45 45 14.19 7.78<0.001<0.001 13.82 10.40<0.001<0.001 24.14 19.73<0.001<0.001 tP干预前2.92±0.84 2.78±0.79 1.76 0.45干预后1.05±0.30 1.66±0.47 7.43<0.001干预前46.87±8.56 44.79±7.63 1.22 0.23干预后69.75±7.40 61.26±6.88 5.64<0.001干预前6.68±1.47 6.75±1.34 0.24 0.81干预后1.28±0.40 2.12±0.63 7.55<0.001
4 讨论
4.1 对肩手综合征患者实施阶段性抗组训练和综合康复护理的重要意义 肩手综合征的发生与中枢神经损伤导致的血管运行功能障碍、 患肢长时间下垂所致体液循环不畅、 输液时发生液体外漏等因素有关[6-7]。 目前,临床对于脑卒中患者肩手综合征尚无特效治疗手段, 通常给予多疗法协同治疗,但疗效仍有待提高[8]。 综合康复护理为肩手综合征常用护理干预模式,且内容全面,心理护理有利于疏导患者负性情绪,改善心理状态,提高患者配合度, 确保其以更佳的心理状态进行患肢功能锻炼[9-10]。协助患者正确摆放体位,有利于促进静脉回流,减轻患肢水肿与疼痛。 适度运动训练通过帮助患者尽早活动, 可有效改善水肿, 预防肢体僵硬,从而提高关节活动度。 通过给予被动运动和主动运动来使得患者的关节活动范围得到扩展,预防其关节粘连[11]。综合康复护理中运动训练虽然也依据患者耐受程度进行循序渐进训练, 但并未对运动量进行量化处理, 护理人员在为患者制定运动量时主观性较强,导致部分患者超负荷运动,不仅起不到促进康复的效果,还可能增加患者痛苦。何雯雯研究指出[12],抗阻训练可改善脑卒中患者下肢功能。 因此,对肩手综合征患者实施阶段性抗组训练和综合康复护理具有重要临床意义。
4.2 阶段性抗阻训练可改善肩关节功能 我科根据脑卒中肩手综合征的阶段性特点将训练分为3个阶段, 并依据单次最大负荷设定各个阶段阻力。第1 阶段应该掌握基本姿势及运动,并进行正确运动,反复训练,促进中枢神经系统内新的神经通路建立。 第2 阶段进行神经促通,依据患者个体化特点重建正常运动功能模式,对上肢进行前屈、后伸、外展等主被动活动,使肩关节活动范围扩展,预防关节粘连;通过滚法、按摩等促进静脉血液流动,利用自发性姿势反射与平衡反应调节肌张力,改善肌肉痉挛状态[13]。 第3 阶段进行日常功能性、技巧性动作训练,以患者最大承受阻力,进行全身功能平衡训练,包括姿势控制、平衡反应、伸手、抓握、穿脱衣等日常动作,从而促进大脑高级运动中枢恢复和重建。 本研究中,脑卒中后肩手综合征患者采用阶段性抗阻训练结合综合康复护理,结果显示,观察组肩关节前屈、 后伸及外展角度均大于对照组,Ashworth 评分均低于对照组。 提示阶段性抗阻训练有利于改善肌肉痉挛状态,增加关节活动度,促进肩关节功能恢复。
4.3 阶段性抗阻训练可提高日常生活能力 上肢功能障碍对患者生活质量影响较大, 也影响着患者的生活积极性及自我成就感[14]。脑卒中导致中枢神经受损, 上运动神经元损伤后脊髓反射活动增高可引起痉挛,是由于运动控制紊乱所致[15-16]。 本研究中, 阶段性抗阻训练通过采用反射性抑制来抑制异常的姿势反射和肌张力, 并对痉挛肌进行持续牵伸训练,从而减弱牵张反射活动,改善痉挛状态。 临床研究已证实[17],抗阻训练可使核心肌群倾斜角度发生改变,激活核心肌,提高肌肉活动活性。 抗阻训练针对患者不同阶段进行抓握、进食、负重、穿脱衣服等日常活动训练,提高患肢灵活性,也提高了患者参与日常活动的积极性。 脑卒中后肩手综合征患者日常生活能力的恢复与生理、心理相关,该病作为重大应激源,可导致患者出现焦虑、抑郁等不良情绪,对其康复训练有较大的影响。 本研究中生活自理评分高于对照组,提示将阶段性抗阻训练与综合康复护理相结合,通过改善患肢灵活性及患者的情绪,进而增强其训练的积极主动性,从而促进其关节功能恢复,提高日常生活能力。
4.4 阶段性抗阻训练可减轻疼痛 肿胀与疼痛是肩手综合征主要临床表现之一, 在进行早期主被动活动时,动作应轻柔,在不增加患者疼痛情况下进行患肢活动。 阶段性抗阻训练以患者运动量耐受程度进行阶段训练,有利于减轻患者疼痛,提高训练积极主动性, 而积极主动训练反过来也可促进血液循环加快,改善痉挛,减轻患肢疼痛。本研究结果显示,观察组疼痛评分明显低于对照组, 表明阶段性抗阻训练有利于减轻患者疼痛, 提高患者参与训练的积极性。
