Epsilonε波的前世今生
2021-07-02吕航刘鸣
吕航 刘鸣
1994年,欧洲心脏病学会(ESC)颁布了第一部关于致心律失常性右室心肌病(arrhythmogenic right ventricular cardiomyopathy,ARVC)的诊断指南,明确提出 epsilon(ε)波是 ARVC 的主要诊断标准之一[1]。 但人们发现,ε波是ARVC 的晚期表现,早期普通心电图检出率不高,导致其敏感性不高。 在2010年 ESC 颁布的第二部 ARVC 诊断指南中,ARVC 的诊断标准有3 条:一是符合2 个主要标准;二是符合1 个主要标准+2 个次要标准;三是符合4个次要标准[2],而ε波仍是主要诊断标准之一。 近年来,陆续有文献报道在其他疾病中也发现了ε波,这表明ε波并不是ARVC 独有的病理生理表现。 本文对ε波从发现到命名的历史变迁,以及目前临床研究的最新进展进行综述。
1 ε波的发现和命名
ε波的发现其实是一次意外,它并不是在ARVC 中首次被发现的。 1971年,Fontaine 教授在给一位心肌梗死合并室速患者做心外膜标测时,意外地在 QRSε波的终末部记录到小棘波,随后Fontaine等[3]在1973年法国内科杂志上发表了第一批关于这种小棘波的研究结果,但当时并没有“波”这一术语。 1977年 Fontaine 教授在其著作中,在心外膜标测记录的小棘波原图上添加了字母“ε”[4],这一现象也被美国心脏协会(AHA)在一次会议上以抽象形式提出来[5]。 但此时ε波尚未与ARVC 有任何联系,直到1982年Marcus 教授在24例右室发育不良患者中总结了ARVC 的临床表现,并且在13例患者中记录到“ε波”,当时被称为“心室后激动波” (ventricular post-excitation wave)[6]。两年后,Fontaine 教授对15例ARVC 患者进行体表心电图分析,并通过心外膜标测及组织学检查,指出ARVC 患者的心室后激动波并非右束支阻滞,而是由于右室游离壁远端发生阻滞所致[7]。
关于ε波的命名,Pérez-Riera 等[8]曾问过 Fontaine 教授,他答道:“心电图波形的命名及其选择的原因是一个漫长的故事。”正如Hurst 教授在一篇关于心电图波形命名的文章中所述,“ε波”的命名很好,因为ε在希腊字母中位于δ 之后,在心电图中δ波有“激动前”的含义,而ε波正好相反,其为激动后所发生的心电现象[9]。 此外,ε在数学中还代表很小的量。
2 波的检测方法
在ARVC 中,ε波产生的原因实质上是正常的心肌组织被脂肪组织所替代,而造成心肌除极延迟的心电图表现。 根据2010年国际工作组指南(TFC)中发布的北欧、瑞士、意大利和北美ARVC注册管理机构统计报告,ε波在ARVC 中的检出率在 1%~25%,总体检出率 13%(105/815)[10]。
2.1 心电图机频响范围的设置
由于ε波振幅很小,因此可能会受心电图机滤波器设置的影响,根据《2007 AHA/ACC/HRS 心电图标准化与解析建议》,青少年及成人采集频率为150 Hz,儿童采集频率为 250 Hz[11]。 由于心电图频谱与其他高频噪声(如肌颤波)频谱存在重叠,因此,为避免噪声干扰、确保图形美观,临床上往往将低通滤波频率设置为40 Hz[12],但这会导致部分重要信息的丢失,使ARVC 患者中ε波的检出率降低。 我们记录了一位ARVC 患者分别在25、45、100、150 Hz 下采集的心电图(图 1,箭头所示为ε波)。 从图1 中可以看出,25 Hz 时仅在 V1导联记录到ε波,45 Hz 时可在V1、V2导联记录到波,而将采集频率调至 100 或 150 Hz 时,ε波出现导联可扩展至V3、V4。 另外,在采集ε波时,将心电图机的走纸速度调整为50 mm/s、电压调整为20 mm/mV,可获得较为清晰的ε波(图2)。

图1 不同采集频率下ε波在致心律失常性右室心肌病患者中的心电图表现Fig.1 ECG manifestations of εwave in a patient with arrhythmogenic right ventricular cardiomyopathy under different acquisition frequencies
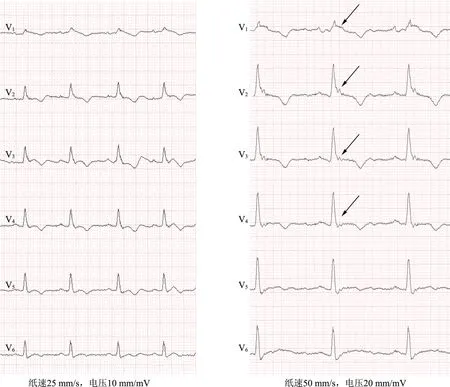
图2 不同走纸速度及电压设置下检出ε波的对比Fig.2 Comparison of detected ε waves under different paper speeds and voltage of electrocardiograph
2.2 记录导联的选择:右胸导联、右室导联及Fontaine导联
在ARVC 的早期,心脏结构可能没有变化或只有些微变化,并且仅限于右室的局部区域(通常位于右室流入道、流出道或心尖,又被称作“发育不良三角”)[6]。 随着疾病的进展,ARVC 可累及整个右室,乃至左室后侧壁[13]。 在记录心电图时,临床医师通常会关注右胸导联变化,但由于患者病程及病变分布部位的不同,常常会漏检一部分ε波。 因此,除标准12 导联外,建议加做右室导联及Fontaine 导联,有助于发现ε波。
Fontaine 导联是胸前双极改良导联,它将左臂电极放置在剑突上,右臂电极放置在胸骨柄上,左下肢电极放置在V4导联位置[14],以便有针对性地记录右室“发育不良三角”内产生的电位差。
Wang 等[15]运用标准右胸导联(S)、右室导联(R)及 Fontaine 导联(F),对 32例 ARVC 患者进行心电图检测,ε波检出率分别为37.5% (12/32)、37.5%(12/32)和50%(16/32),且差异均无统计学意义(P>0.05);而联合运用3 种导联时,检出率高达66%(21/32)。
2.3 信号平均心电图
在某些ARVC 患者中,体表心电图有时难以捕捉到ε波(却可被心外膜电图清楚记录到),原因是延迟心肌电位不足以传导到皮肤,除非将其放大数倍,但这又可能会被骨骼肌噪声所掩盖。 因此,为了减少这种噪声干扰,神经电生理学家利用信号平均技术显示 30 ms 内的延迟电位[5]。 另外,在ARVC 患者的正常家庭成员中,有4%~16%的信号平均心电图(signal average electrocardiogram,SAECG)存在异常,因此,其可被视为评估疑似ARVC 患者的重要检查标准[16]。
2.4 便携式环路心电记录仪
Fontaine 教授2017年报道了一例心肌炎合并ARVC 患者,该患者普通心电图正常,但在便携式环路心电记录仪上清晰地记录到了ε波。 他发现该装置在解剖学上靠近右室游离壁,因此可以更好地记录ε波。 与心外膜电极比较,环路心电记录仪的电极位置更加稳定,电极间距(6 cm)大于心外膜电极(1.2 mm)和普通导管心内膜电极(12 mm),这样就可以记录到更多的心肌电位[17]。 这说明便携式环路心电记录仪可提高ε波检测的敏感性,但目前在我国国内尚未普遍开展该技术,很重要的原因在于该设备价格昂贵,限制了其临床应用。
3 ε波的动态变化
3.1 进展性ε波
ε波可分为摆动波、小尖峰波(向上、向下两个亚型)和潜在的平滑波(V1导联中QRS 持续时间比V3导联长25 ms)3 种类型。 每一种类型的ε波在ARVC 患者中并非固定不变,而是随着病程及病变部位的不同发生变化[15]。 我们对1例 ARVC 患者进行了长达 11年的随访,其 2007年、2014年和2015年的心电图见图3。 从图3 中可以看到 V1导联ε波的变化过程(箭头所指的为ε波,小尖波从向下转而向上),这是疾病进展的结果。

图3 1例进展性ε波Fig.3 A case of progressive ε waves
3.2 药物诱发的ε波
Wang 等[15]观察到 1例 ARVC 患者,入院心电图上未发现ε波;次日发生室速,静注普罗帕酮70 mg后,室速终止并恢复窦律,此时心电图V1、V2导联上出现ε波;第3 日心电图上ε波消失,他们因此认为是普罗帕酮的应用减慢了被脂肪组织包裹心肌的传导速度。 如果推测成立,那么影响心肌传导的药物就有可能影响ε波的检出率。
3.3 运动试验诱发的ε波
2013年,Perrin 等[18]通过平板运动试验对 30例无症状ARVC 患者与30例健康者进行比较,观察在运动期间的心电图异常及心律失常发生情况。在这30例无症状ARVC 患者中,有90%存在PKP2基因突变,对其中28例进行了平板运动试验,有4例在运动期间新出现ε波,而健康者在运动期间均未诱发出ε波。 2015年,Adler 等[19]观察到 1例DSP基因突变的无症状ARVC 患者,在运动后出现波。 这个发现很重要,因为它表明在部分无症状的ARVC 患者中,可能通过运动诱发ε波。 更为重要的是,电活动先于结构改变,运动诱发的ε波可能是心律失常易感性的早期标志,而平板运动试验可以为无症状的ARVC 患者制定运动处方。
3.4 射频消融后出现的ε波
Caldwell 等[20]在给 1例反复发生室速的 ARVC患者进行消融后检测到ε波,并且随访12 个月后波仍持续存在。 他们认为,ε波持续存在的原因是射频消融增加了右室瘢痕,但这并不预示着室性心律失常的风险增加[20]。
4 ε波在其他疾病中的表现
4.1 右室心肌梗死
ε波最早是在心肌梗死伴室速患者的心外膜电图中被发现的[3]。 2005年 Zorio 等[21]在 1例右室心肌梗死患者的体表心电图上清晰地记录到ε波,其在房早、室早及房颤时保持不变,直至10 d 后消失。 超声及心脏磁共振成像均未发现有脂肪组织浸润心肌;电生理检查未诱发出室速,仅观察到下壁存在碎裂电位;3 d 后ε波再次出现,最终患者因心脏破裂而死亡。
心肌梗死后出现的ε波代表心肌坏死后周围存活心肌细胞的局部延迟除极。 右室梗死时,因病变部位距胸壁较近,ε波容易在胸前导联(V1、V2)出现。 而ε波消失后再次出现,可能与心肌梗死后机械并发症(如室壁瘤)有关。
4.2 心脏结节病
当心脏结节病累及右心室时,可能会在右室流入道、流出道或心尖出现传导延迟,从而在心电图上检出ε波、在 SAECG 上观察到晚电位[22]。 心脏结节病的诊断与ARVC 相近,但两者在处理方案上完全不同(前者应用免疫抑制剂,后者需进行家族筛查)[23],因此鉴别诊断尤为重要。 心脏结节病在心电图上可能会表现为不同程度的房室阻滞及室内阻滞,且病变先累及左心室更多见[24]。 另外,当该病全身受累时,往往会出现心脏外的结节表现。正电子发射计算机断层显像(PET)有助于鉴别心脏结节病与ARVC,但也有报道称ARVC 患者会出现炎症性表现[25]。 心内膜活检被认为是鉴别两者的金标准[2],但有一定风险,应用中存在争议[26]。Nery 等[23]报道,在电压解剖图引导下的心内膜活检可以更精准地定位到低电压区,从而增加了检查的准确性及安全性。
4.3 法洛四联症患者术后出现的ε波
法洛四联症根治术术后患者由于加宽右室流出道的补片不具备收缩功能,因此有可能形成右室流出道瘤。 美国贝勒心脏与血管研究所在2011年[27]及2014年[28]分别报道了 2例法洛四联症患者术后形成巨大的右室流出道瘤,其中1例患者在心电图上发现了ε波。 我们也观察到1例接受法洛四联症根治术的患者,术后一年多反复发生右室流出道室速,并在术后心电图上发现ε波(图4 中箭头所示)。
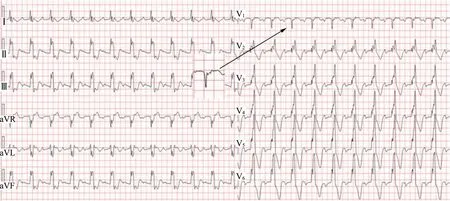
图4 法洛四联症术后出现的ε波Fig.4 Appearance of ε waves after the repair of tetralogy of Fallot
4.4 Uhl's 畸形
Uhl's 畸形又称“羊皮纸样心脏病”,由 Uhl等[29]于1952年首次描述。 它的特点是右室心肌部分或完全缺失,并伴有严重的右室收缩和舒张功能障碍。 存活至成年的Uhl's 畸形患者可能会出现右心衰竭或心律失常。 Cooper 等[30]报道了 1例 Uhl's畸形的30 岁女性患者,心电图特征是Pε波高尖、右束支阻滞,所有导联QRSε波后均可见明显的ε波;磁共振检查显示右房右室有严重扩张迹象。
4.5 酷似ε波的左心耳电位
Arantes 等[31]报道了 1例肥厚型梗阻性心肌病伴阵发性房颤患者在消融过程中转窦律,并记录到左心耳电位位于QRSε波后,体表心电图酷似ε波。因此,当房颤患者转为窦律后,心电图上如记录到酷似ε波时,应考虑存在左心耳电位的可能,而电生理检查有助于两者的鉴别诊断。
4.6 镰状细胞贫血
Hurst[9]曾简要提到,在 1例镰状细胞贫血患者的心电图上发现了ε波。 而ε波产生的原因有可能与肺动脉高压导致的右心室肥厚有关。
4.7 Ebstein's 畸形
Prejean 等[32]在 2015年美国心脏病学会(ACC)会议上壁报展示了1例Ebstein's 畸形患者在电复律后出现ε波。 他认为ε波可以用右心室部分心房化来解释。
5 结论
ε波是诊断ARVC 的主要标准,是右室延迟除极所产生的一种心电现象。 因受病程及病变部位的影响,普通心电图对ε波检出率不高,多种检测方法结合有助于早期发现ε波。 但ε波并非ARVC 特有的病理生理特征,在其他疾病中也有发现,所以仅凭ε波诊断 ARVC 存在一些争议[33]。 正确解读波至关重要,只有充分结合患者的临床表现、影像学特征以及其他电活动的改变,才能更好地认识疾病、治疗疾病。
