快速康复外科护理在脑动脉瘤介入栓塞围术期的应用效果
2021-05-10吕凤英吴细凤王素卿
吕凤英 吴细凤 王素卿
脑动脉瘤又称颅内动脉瘤,是指脑内动脉壁的结构发育不良,或因脑外伤、动脉硬化等因素造成动脉壁损伤及老化,导致局部血管壁向外膨大,进而形成囊状的瘤体[1]。该病患者在日常生活中,如果因情绪波动或是用力过猛、过于疲劳等,导致颅内血压升高,致使动脉瘤破裂,轻则使患者全身或半身瘫痪,重则直接威胁生命[2]。因此,脑动脉瘤被视为头颅内的“定时炸弹”。针对该病采用介入栓塞治疗的围术期内,护理人员应当分术前、术中、术后三个阶段,分别制定针对性较强的护理方案,目的在于:平复患者消极心绪,引导其积极配合治疗,提高介入治疗成效,使患者早日康复出院[3]。目前,临床治疗脑动脉瘤的主要方式为手术治疗及介入治疗。其中,介入治疗的难度较高,会在患者的股动脉处穿刺,植入导管导丝,将微导管送到脑动脉瘤的开口处,植入三个及以上的弹簧圈,对脑动脉瘤进行栓塞,达到防止其破裂,保护患者生命安全的目的[4]。本研究旨在分析快速康复外科护理模式应用于脑动脉瘤介入栓塞治疗法围术期时的临床应用效果,现梳理相关内容,面向社会公布。
1 资料与方法
1.1 一般资料
本院急诊、神经外科等科室于2019年8月—2020年8月共收治脑动脉瘤患者104例,将之作为分析对象。
纳入标准:(1)借助头颅动脉CTA、脑血管造影检查等方式,确诊为脑动脉瘤的患者;(2)临床症状表现为头痛、呕吐、意识障碍的患者;(3)治疗依从性较高,自愿参与本研究并签署知情同意书的患者。
排除标准:(1)送抵本院时(及之前),已经出现脑动脉瘤破裂现象,经抢救无效后死亡的患者;(2)合并心血管疾病,肝肾等脏器功能严重受损的患者;(3)对尼莫地平、氨基己酸、甘露醇等药物过敏的患者;(4)治疗依从性较差,对本研究不予认同的患者。
采用随机法对104例患者进行随机分组,具体情况如下。
(1)观察组:52例,男:女=27∶25,年龄34~65岁,平均(49.64±1.24)岁。
(2)对照组:52例,男:女=28∶24,年龄33~64岁,平均(50.37±1.31)岁。
针对两组患者的一般资料行统计学分析比对,性别、年龄分布差异无统计学意义(P>0.05)。
1.2 研究方法
在脑动脉瘤介入栓塞围术期内,采用常规神经外科护理模式护理对照组患者,包含健康知识宣讲、生命体征监测,用药指导等;采用快速康复外科护理模式,护理观察组患者,具体内容如下。
(1)术前。①引导患者入住病房后,帮助患者整理随身携带物品,包括更换病号服,对外带生活用品进行常规消毒等。②向患者及家属介绍脑动脉瘤的病因、危害性;在此基础上,以通俗易懂的语言和极大的耐心,进一步向患者方介绍脑动脉瘤介入栓塞治疗的具体过程,解答患者提出的疑问,帮助患者降低对该疾病的恐惧感,避免情绪激动,平复其心绪,保持乐观、积极向上的态度。③在病房内适当添加暖色系物品,注重对温度、湿度、空气清新程度的调整,为患者创造出良好的休息环境。④告知患者:在围术期内,需注意对各项动作的幅度进行控制,包含扭动颈部、咳嗽、起身等,避免过大的压力作用于颅内,导致脑动脉瘤破裂。⑤缩短术前禁水时间,减少或尽量不使用鼻胃管减压。
(2)术中。①在介入栓塞治疗前2小时,为患者提供适量的葡萄糖,指导其饮用,防止患者在治疗期间出现低血糖现象,进而对治疗过程造成干扰。②带帮助患者安稳坐于轮椅之上,将之推进手术室后,按照医师的要求,使患者以相应的姿势卧在手术床上;该过程需保证患者机体的舒适感,可在腰腹等处下方增设靠枕。③医师植入导管导丝的过程中,护士必须时刻观察患者生命体征(血压、血糖)监测结果,发现任何异常均需及时告知医师。④如实记录术中补液剂量及患者的尿量,防止患者着凉[5]。
(3)术后。①协助医师完成整理工作,确认医疗器材无任何遗漏情况后,将患者护送回病房。②帮助患者保持平卧的姿势,摇动病床,适当抬高头颈部,为其带好吸氧面罩。③为避免患者机体酸碱失衡,可进行持续性输液。④监测患者的血气指标,发现疑似并发症迹象时,立刻告知医师。⑤患者清醒后,告知其介入治疗已经取得成功,叮嘱其应注意静养,避免情绪激动[6]。
(4)术后康复护理。①术后8 h后,患者即可起身活动。由护士帮助患者缓慢调整机体姿势,从平卧转换为倚靠式的坐姿,保证背部与床板紧密接触。②从上肢开始活动,控制适当的力度,动作幅度不宜过大。③帮助患者下床,擦拭身体,避免发生压疮等不良情况。④每日分早、中、晚三次,帮助患者进行小范围活动(如散步、打太极拳等),每次持续时间约为5~10 min,不可产生疲劳感。⑤适当补充维生素、纤维素、微量元素等营养物质;早期食物应以流食为主,逐渐恢复胃肠消化功能,并保持大便通畅。⑥运用多种模式,帮助患者充分止痛,加快术后康复速度。首先,细化镇痛药物给药流程,如氟比洛芬酯、双氯芬酸钠等药物的使用必须具备合理性;其次,医护人员需与患者进行充分沟通,帮助患者转移注意力,降低主观痛感;⑦在必要的情况下,可采用按摩身体等方式,帮助患者舒缓疼痛。
1.3 观察指标界定
(1)以Barthel量表评价两组患者护理后的自理能力,Barthel量表总分共110分,得分越高表明能力越强[7]。Barthel量表共分为进食、洗澡、修饰、穿衣、控制大便、控制小便、如厕、床椅转移、平地行走、上下楼梯共计10项,具体的评分标准如下。
①进食。能够独立完成(能够借助合适的餐具将食物送入口中,完成咀嚼及吞咽)得10分,部分独立或需要他人进行部分帮助(如他人喂食等)得5分,完全无法自行进食,需别人进行全面帮助得0分。
②洗澡。能够独立(可自行进出浴室,完成机体擦拭、冲洗,无需他人帮扶)进行得10分,部分独立得5分,需他人全面协助得0分。
③面部及头发修饰。独立进行(自行洗脸、刷牙、梳头、刮胡子等)得10分,部分独立5分,他人全面帮助0分。
④穿衣。独立(穿脱衣物、系扣子、拉拉链、弯腰穿拖鞋、系鞋带等)10分,部分独立5分,他人全面帮助0分。
⑤控制大便。可完全控制10分,每周失控次数为1~3次得5分,每周失控4次以上得0分。
⑥控制小便。可完全控制得10分,24小时内失控次数为1次得5分,24小时内失控次数≥2次得0分。
⑦自行如厕。自行完成如厕全过程,完成下体清洁、穿好衣物得10分,部分独立得5分,全程由他人协同得0分。
⑧床椅转移。自行完成(实现从床移动到椅子处,无论是否经过休息,可自行返回)得15分,部分需要他人帮助得10分,需要他人极大帮助得5分,完全依靠他人完成得0分。
⑨平地行走。自行完成(连续行走距离需超过45 m)得15分,部分借助他人力量支撑躯体得10分,需他人进行极大程度配合得5分,完全依靠他人推着轮椅行走得0分。
⑩上下楼梯。自行完成(能够完成至少1层楼高楼梯的上下)得10分,需他人部分帮助得5分,他人帮扶程度较大不得分。
根据患者的最终得分情况,按照如下标准进行自理能力评级。
①无需依赖:患者得分为100分,完全无需他人帮助,生活基本恢复正常;
②轻度依赖:得分61~99分,仅在小部分特定事项中需要他人帮助,生活无忧;
③中度依赖:得分41~60分,很多事项均需他人帮助,生活质量较低。
④重度依赖:得分在40分及以下,几乎所有事项均需他人帮助,完全无法自主完成,毫无生活质量可言。
统计两组患者的住院时长。
(2)向两组患者发放调查问卷,收集其对护理工作的满意程度,分为特别满意、比较满意、一般、不满意四个等级。具体标准为:①特别满意:认可护理人员的工作,对于自身与护士的沟通过程、需求满足率等均感到满意;②比较满意,极少部分存在“瑕疵”,整体较为满意;③一般,患者并未给出很明确的回答,但言语及神情中透露出些许不满;④不满意,患者明确表示对护理工作感到不满,并指出护理人员工作中存在的不足之处。总满意率=(特别满意例数+比较满意例数)/总例数×100%[5]。
1.4 统计学分析
本研究产生的所有数据均纳入SPSS 23.0统计学软件进行分析。其中,针对计量资料行t检验,所有结果均以(±s)的形式予以呈现;针对计数资料行χ2检验,相关结果以(n,%)的形式呈现;当P<0.05时,表明组间差异具有统计学意义[8]。
2 结果
2.1 两组患者术后恢复情况对比
观察组Barthel评分、住院时长分别为(79.61±6.42)分、(7.68±0.36)d,均优于对照组的(73.33±6.31)分和(9.12±0.46)d,P值均<0.05,差异有统计学意义。
表 1 两组患者术后恢复情况对比 (±s)

表 1 两组患者术后恢复情况对比 (±s)
?
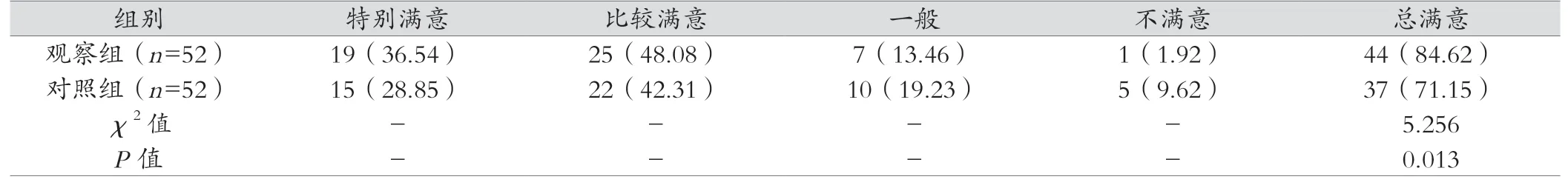
表2 两组患者对护理的满意度对比 [例(%)]
2.2 两组患者对护理满意度对比
观察组患者对护理的满意度为84.62%(特别满意、比较满意分别为19例、25例),优于对照组71.15%(15例、22例),P<0.05,差异有统计学意义。
3 讨论
现代医学理论认为,应在保证治疗成效不变的前提下,尽量提高患者术后康复速度。常规的神经外科护理模式,仅仅围绕生命体征监测、用药指导等有限的内容开展,并未“激发”患者的主观能动性,使其长时间处于“被动接受护理”的状态。此举并不利于患者术后恢复[9]。而快速康复外科护理的特别之处在于,能够从患者、医护人员、医院三个层面,分别使临床受益[10]。
(1)患者层面:术后康复速度的提升建立在舒适度提升和满意度提升的基础上。换言之,患者的术后恢复效果不仅不会降低,反而会得到提升。在减少住院时长的情况下,患者治疗疾病的成本也会随之降低,可在一定程度上避免“因病返贫”[11]。
(2)医护人员方面:①快速康复外科护理模式的建立意味着医疗技术的提高、诊疗路径的规范化,能够整体性地提高医护人员的工作能力;②加快患者术后康复速度,可以使医护人员产生成就感,进而以高昂的斗志投入工作,有助于逐渐形成充满激情的医疗工作团队;③护理工作的节奏更加紧凑,基于连续性的护理工作,可使临床数据更加丰富、完整;④可解决传统护理模式下频繁产生的医患纠纷,有利于形成和谐的医患关系[12]。
(3)医院层面:①缩短患者的住院时间,可降低患者死亡风险、降低并发症发生几率,有助于提高医院的口碑;②降低医保支出,可整体性提高我国社会的效益,可成为解决养老金、医保缺口的一种有效途径[13]。
本研究结果显示,接受快速康复外科护理的患者,其住院时长普遍低于接受普通护理的患者;在Barthel评分中,观察组的平均水平显著优于对照组,表明快速康复外科护理的实际效果占优。由此可见,快速康复外科护理能够显著提高患者的自理能力及对护理工作的满意度[14]。
综合而言,快速康复外科护理模式具备全程化、系统化、全面化的特性[15-16]。随着“充分止痛、术后尽快下床、早期恢复口服饮食”等理念不断推广且深入人心,此种新型护理模式必将获得更加广阔的应用范围。
