小鼠子宫内膜异位症造模周期研究及组织形态学动态观察
2021-04-07胡靖之陈景伟
孟 鑫,李 颖,胡靖之,谭 晶,白 羽,赵 晴,陈景伟
子宫内膜异位症(endometriosis, EMs)是指具有活性的子宫内膜组织(腺体和间质)生长在宫腔被覆黏膜以外的部位[1],是妇女慢性盆腔疼痛、不孕、痛经的主要原因之一,严重影响着患者的生活质量。由于目前EMs的发病机制依然不甚明确,临床治疗效果也欠佳,动物模型就成为深入研究EMs必不可少的工具。理想的EMs动物模型应具备良好的临床相似性,相似性越高越有利于EMs发病机制及临床治疗等方面的研究,现阶段EMs动物模型建立方法发展已较成熟[2],但关于模型建立成功最佳周期的相关研究还较少,研究结果也不尽相同,短至4 d[3],长达4周[4],因此有必要对EMs最佳造模时间进行考察,本研究采用自体移植法构建KM小鼠EMs模型,对最佳造模周期进行探索,并动态观察不同时间异位病灶的生长情况及组织形态学特点,以期为EMs的后续研究提供最佳的实验观察时机。
1 材料与方法
1.1实验动物 选择SPF级雌性KM小鼠50只,6~8周龄,体质量20~25 g;购自北京维通利华实验动物技术有限公司,实验动物许可证号:SCXK(京)2016-0011,实验动物使用许可证号:SYXK(冀)2016-0047。实验动物饲养及观察在河北中医学院科研中心进行,期间给予标准颗粒饲料,自由饮水,通风良好。
1.2药品和试剂 戊酸雌二醇片,拜耳医药保健有限公司广州分公司,批号:469A;硫酸庆大霉素注射液,石药集团欧意药业有限公司,批号:068180408;0.9%氯化钠注射液,异氟烷,4%多聚甲醛溶液,2%戊巴比妥钠溶液,碘伏,苏木素染液,伊红染液。
1.3主要仪器及设备 VMR型小动物麻醉机,美国MIDMARK公司生产。
1.4实验分组及造模方法 根据实验设计,将小鼠适应性喂养2周后,随机分为假手术组10只和模型组40只。造模方法参考文献[5]并加以改进,造模前3 d将戊酸雌二醇片1 mg研碎于蒸馏水20 ml中配成1︰20的混悬液,以1 mg/kg剂量连续灌胃3 d,并做阴道涂片,使其处于统一的动情周期。造模时手术全程在小动物麻醉机下进行,采用异氟烷持续吸入方式麻醉小鼠,将异氟烷倒入麻醉机中,将小鼠放入麻醉机诱导盒内,1 min后小鼠麻醉成功,取出仰卧位固定,并为其戴上面罩,以维持麻醉效果。碘伏常规消毒腹部皮肤,铺巾,于尿道口上方2 cm处沿腹部正中线纵行切开,切口约3 cm,逐层剖开,找到左侧子宫,于近卵巢端结扎子宫两端,剪下中间段约2 cm并迅速放入0.9%氯化钠注射液中,修剪其余组织后将其纵行剪开,并注意区分子宫内外面,展开,将其内膜面贴附于小鼠右侧距切口2 cm处的腹壁内面上,并用4-0可吸收线将子宫块对角缝合固定于腹腔内壁,硫酸庆大霉素注射液冲洗腹腔后逐层关腹。手术操作保持无菌,全程操作在5 min内完成。在造模后第1、2、3、4周分别观察异位病灶生长情况及形态学特征。假手术组开腹找到左侧子宫后常规关腹,于术后第4周处理。
1.5组织收集及处理 模型组分别于术后第1、2、3、4周采用2%戊巴比妥钠溶液45 mg/kg行腹腔注射麻醉,麻醉成功后碘伏消毒腹部并沿腹部正中线剖开,观察异位病灶生长情况,取腹壁异位病灶及一侧子宫,去除多余脂肪组织和血迹,4%多聚甲醛溶液固定,常规石蜡包埋,4 μm连续切片行HE染色,显微镜下观察病理特征。
1.6造模成功评定标准[6]移植物体积增大;移植物表面及附近有新生血管形成;移植物生长为透明或半透明样的囊泡状,呈暗红色或棕色,内含清亮液体;病理检查可见子宫内膜腺体组织和间质细胞,其间有炎性细胞浸润。
1.7观察指标
1.7.1大体观察:取材同时观察异位病灶存活率,生长情况,位置及与周围组织的关系;用双脚规测量异位病灶的大小,并计算异位病灶体积,留取异位病灶进行称重。
1.7.2组织形态学观察:将已固定好的组织常规石蜡包埋,切片,烤片,脱蜡并HE染色处理后,于显微镜下观察异位病灶及子宫内膜的组织形态学特点和差异。
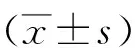
2 结果
2.1术后存活率 本实验采用自体移植法建立EMs小鼠模型,术后第1天1只小鼠死亡,可能与术后损伤大血管出血过多有关,其余小鼠全部存活,术后存活率高达97.5%。
2.2造模成功率 根据造模成功评定标准,并经大体观察和组织病理学分析判定计算造模成功率,造模成功率(%)=移植成功小鼠只数/造模小鼠总只数×100%。结果显示,术后1、2、3、4周造模成功率比较差异无统计学意义(P>0.05)。见表1。

表1 不同时间小鼠子宫内膜异位症模型建立成功率比较
2.3大体观察
2.3.1异位病灶形态:与EMs患者病灶表现相似[7],模型组小鼠异位病灶形态也呈现多样性,其颜色、粘连情况随着时间的延长而逐渐变化。造模术后1周可观察到移植组织块已与腹壁组织牢固黏附,并生长为异位结节,质地较硬,呈隆起的小囊泡状,内含液体,表面覆盖有小的新生血管和脂肪组织,异位病灶颜色较暗,半透亮,部分与周围脂肪组织广泛粘连,可分离,见图1A。术后2周可见异位病灶颜色为暗红色或棕色,呈透亮囊泡状,内含浑浊液体,表面有丰富的新生血管覆盖,与周围组织粘连较致密,见图1B。术后3周与术后4周均可见异位病灶呈透亮的小囊泡状,内部充满清亮液体,质地柔软,表面覆盖更为丰富的血管网,见图1C、1D。随着造模周期的延长,盆腔粘连更加广泛严重,异位病灶常包埋在粘连组织里,见图1E。假手术组小鼠均未见异位病灶形成。

图1 子宫内膜异位症小鼠造模术后不同时间异位病灶生长特点 A:模型组小鼠术后1周;B:模型组小鼠术后2周;C:模型组小鼠术后3周;D:模型组小鼠术后4周;E:模型组小鼠术后3周粘连情况
2.3.2异位病灶体积、重量及形态、颜色、粘连和血管生成情况:随着造模周期的延长,模型组小鼠异位病灶体积和重量不断变化,与术后1周、2周相比,术后3周、4周异位病灶体积明显增大,术后3周、4周异位病灶重量明显增加,差异均有统计学意义(P<0.05或P<0.01);而术后1周与2周相比、术后3周与4周相比,无论是异位病灶体积还是重量,差异均无统计学意义(P>0.05)。见表2。

表2 子宫内膜异位症小鼠造模术后不同时间异位病灶体积、重量及形态、颜色、粘连和血管生成情况比较
2.4HE染色镜下观察 低倍镜下:可见异位病灶已生长为1个或多个囊腔样结构,腔内均质呈淡染,未见细胞结构,异位病灶各层结构与在位子宫内膜结构相似,腔内壁由上皮细胞层、间质细胞层、肌层组成,腔外壁覆盖一层纤维结缔组织,但与在位子宫内膜不同的是,异位内膜各层结构薄厚不一,层次不明,间质与肌层组织界限不清,常错杂交织在一起,见图2。高倍镜下:异位内膜上皮细胞层以砥柱状细胞或立方状细胞呈环形或锯齿状生长,部分上皮细胞可见核下空泡和顶浆分泌,部分区域内膜也可呈乳头状生长,有炎性细胞浸润;间质细胞层内可见丰富的血管,但腺体数量相对在位子宫内膜稀少,甚至消失,腺上皮细胞呈柱状或立方状;肌层较薄,平滑肌的环形、纵状结构不清晰,其内血管相对较少,有不同程度的纤维化。见图3。

图2 子宫内膜异位症模型小鼠子宫及异位病灶HE染色低倍镜下特征(×200) A:术后1周子宫;B:术后1周异位病灶;C:术后2周子宫;D:术后2周异位病灶;E:术后3周子宫;F:术后3周异位病灶;G:术后4周子宫;H:术后4周异位病灶

图3 子宫内膜异位症模型小鼠子宫及异位病灶HE染色高倍镜下特征(×400) A:术后1周子宫;B:术后1周异位病灶;C:术后2周子宫;D:术后2周异位病灶;E:术后3周子宫;F:术后3周异位病灶;G:术后4周子宫;H:术后4周异位病灶
3 讨论
EMs是一种周期性、激素依赖性的妇科常见慢性疾病,具有复发、转移、侵袭等恶性疾病特点,其发病率逐年上升[8-12]。EMs发病机制较复杂,常见的发病机制理论有经血逆流学说、化生学说、转移学说、新生儿宫血学说等[13],但到目前为止,仍然没有一种学说可以完全解释EMs的发生原因,临床治疗效果也欠佳。因此,动物模型就成为研究EMs发病机制、发展动态变化及临床治疗策略的理想工具。
目前可以用于构建EMs模型的动物主要包括灵长类动物、啮齿类动物等[14]。灵长类动物虽然可以自发性形成EMs,但是受价格昂贵、造模周期长等原因的限制而无法广泛使用。而啮齿类动物价格便宜,动情周期短,造模成功率高,尤其是鼠类成了现阶段EMs模型建立的常选动物类型。已有的鼠类EMs模型的构建方法主要分为同种移植和异种移植,其中常用的同种移植方法有自体移植法和腹腔注射法。虽然腹腔注射法造模很大程度上避免了手术对动物的创伤,但是实验过程中需要一批供体小鼠,增加了实验成本,另外还会存在受体小鼠对非自然组织的排异反应等问题,从而影响实验效果。所以本研究采用KM小鼠以自体移植法来建立EMs模型,考虑到小鼠子宫较小,分离子宫内膜的难度太大,为了保证实验的顺利进行,我们将子宫全层组织通过手术的方式移植至小鼠腹壁上,成功建立了有效、理想的EMs模型,并于造模后选取了1周、2周、3周、4周不同的时间段分别从造模成功率、大体形态及HE染色方面进行动态观察,从而找出EMs小鼠模型的最佳造模周期。
查阅相关文献发现,EMs动物模型的建立方法多样,成功率也不尽相同,本实验采用自体移植法建立EMs小鼠模型,术后小鼠存活率高达97.5%,与实验人员操作熟练、手术时间短、手术过程保持无菌、关腹前抗生素冲洗腹腔降低感染、术中采用小动物麻醉机避免麻醉过量等因素有关。实验在不同时间经大体和组织学观察发现部分EMs小鼠模型在术后1周时即可有异位病灶形成,可用于EMs早期形成的相关研究;4个时间点间的造模成功率虽然并无差异,但是术后1周略低于术后2、3、4周,可能与异位病灶生长时间较短、生长不充分有关。此外,在实验过程中还发现,异位病灶的颜色、形态及粘连情况随着时间的延长而不断改变,异位病灶从早期呈暗红色、棕色,不断发展为后期的白色或透亮,囊泡的形态也逐渐由半透亮发展为透亮,血管不断生长,粘连逐渐加重,也从侧面反映了实验造模过程符合EMs的自然发展规律,与相关文献结论一致[15]。本实验还通过观察不同时间小鼠异位病灶发现,无论是异位病灶体积还是重量,术后1周、2周皆明显小于术后3周、4周,提示异位病灶在早期呈现出不断生长的趋势;术后3周与4周异位病灶体积和重量比较差异并无统计学意义,且发现术后4周异位病灶较术后3周异位病灶生长周期长,囊肿表面张力增大,盆腔粘连范围扩大,粘连组织增厚,操作过程中剥离难度增加,极易造成异位病灶囊壁破损。另外,结合组织病理学观察可见术后3周异位病灶已出现了子宫内膜上皮细胞,腺体或腺体样结构和间质改变,与术后4周无差别。实验结果提示EMs造模术后3周是较理想的观察时机,这时异位病灶的生长已趋于稳定,体积、重量均已达到最佳,操作方便,剥离成功率高,组织形态学也发展成熟,无需再等到术后4周观察,进而缩短了实验周期,减少了人力和物力的浪费。
理想的动物模型应该尽可能地接近人类疾病的生长进程,可以准确地反映疾病的特点和发展过程,而成功建立EMs动物模型,并选择最佳的观察时间,对于确保实验的下一步进行有着至关重要的作用。根据本实验结果,以KM小鼠自体移植法可以成功建立EMs模型,并进一步验证了在造模术后1周便可成功观察到部分异位病灶,其生长过程符合疾病的自然规律,持续生长至术后3周时达到最佳状态,后渐趋于稳定。本研究结果便于后续根据具体实验目的选择最佳的观察时机,也为EMs各方面深入研究提供了一定程度的参考价值。
