原发脊柱Rosai-Dorfman病的影像学表现
2021-03-22何小华李向东
陈 耿,王 婕,何小华,李向东,王 蔚
Rosai-Dorfman 病(Rosai-Dorfman disease,RDD)又称窦组织细胞增生伴巨淋巴结病(sinus histiocytosis with massive lymphadenopathy,SHML),是一种罕见的良性组织增生症[1],主要位于淋巴结内,淋巴结外好发于皮肤、上呼吸道和骨,其次为胃肠道、下呼吸道、口腔及软组织等,原发于脊柱的RDD 罕见[2]。本研究回顾性分析9 例经病理确诊的原发淋巴结外脊柱RDD 患者的临床资料,分析其CT、MRI 征象特点及鉴别诊断要点,以期提高对原发淋巴结外脊柱RDD 的认识,为临床诊疗提供参考依据。
1 资料与方法
1.1 一般资料
收集2012年3月至2020年6月经手术病理证实的9 例原发淋巴结外脊柱RDD 患者,其中男6例,女3例,年龄19~65岁。临床表现主要为脊髓受压和/或神经根压迫引起的颈部或胸背部疼痛、肢体乏力等症状,持续且无明显缓解,不伴发热及淋巴结肿大等全身症状。全部病例均行MRI平扫及增强扫描,7例行CT平扫。
1.2 影像学检查和图像分析
患者取仰卧位。CT扫描采用西门子双源CT机,管电压120 kV,管电流100~360 mA,重建层厚5 mm。MRI 扫描采用西门子sonata 1.5T 和GE HDXt 3.0T超导型MRI成像系统,脊柱线圈。具体参数:矢状位T2WI序列(FSE序列,TR=2 320 ms,TE=110 ms,层厚3 mm,层间距1 mm,FOV 240 mm×240 mm/320 mm×320 mm),矢状位T1WI 序列(FSE 序列/T1FLAIR 序列,TR=500 ms/600 ms,TE=20 ms,层厚3 mm,层间距1 mm,FOV 240 mm×240 mm/320 mm×320 mm),横轴位T2WI 序列(FSE序列,TR=3 000 ms,TE=90 ms,层厚3 mm,层间距0.5 mm,FOV 200 mm×200 mm)。经肘静脉注射对比剂泛影葡胺(剂量0.1 mmol/kg 体质量)进行增强扫描,包括横轴位、冠状位及矢状位T1WI 压脂序列(各参数同平扫T1WI),扫描层面及层数与平扫一致。
由2 名放射科高年资主治以上医师采用盲法独立阅片,分析相应图像,明确病变位置、形态、密度/信号、强化方式及邻近骨质改变等。意见不同时协商达成一致。
2 结果
2.1 病变部位
2例位于颈椎,4例位于胸椎,1例同时累及颈椎、胸椎及颅底,2例颈椎及胸椎均有病灶,所有病灶位于椎体或椎管内髓外硬膜外/下,累及相应硬脊膜。
2.2 影像学表现
2.2.1 CT 表现 平扫呈等密度,CT 值44~85 HU。3 例累及相应椎体/附件(2 例位于寰枢椎),CT 表现为骨质溶骨性改变,骨皮质不完整,其中1例内见点状残存骨嵴(呈高密度),未见骨膜反应,周围未见明显软组织肿块影;6例位于椎管内髓外硬膜外/下,CT对病变的显示不如MRI。
2.2.2 MRI表现 以周围肌肉为参考,T1WI序列呈等信号,T2WI 序列呈等/稍低信号,增强扫描呈均匀明显强化,但强化程度大部分弱于相邻脊膜,累及相应硬脊膜并沿脊膜生长,可见“长尾巴”征,部分病例相应水平脊髓受压、变性/不变性;2例病例累及椎旁软组织。所有病例未见明显包膜,内部未见坏死、液化、出血、钙化表现。
2.3 手术方式、大体及病理学结果
根据病变部位、性质、侵犯范围选择手术方式。4例(位于胸椎)行胸椎后路肿物完全切除术,3 例(1 例颈椎、胸椎及颅底均有病灶,2 例颈椎及胸椎均有病灶)行胸椎后路肿物部分切除术,2 例(位于寰枢椎)行颈椎后路椎体复位内固定术+自体髂骨植骨术(仅取部分组织活检)。
术中肉眼可见病变呈灰白色/黄棕色/白色鱼肉状,与周围软组织分界不清,质地中等坚韧,血供丰富。活检组织病理学结果提示纤维结缔组织增生,可见组织细胞、淋巴细胞、浆细胞和少许中性粒细胞浸润,其中组织细胞大部分体积较大,胞浆丰富且透明,内有较大空泡状核,局部可见吞噬淋巴细胞和浆细胞的组织细胞;免疫组织化学染色:特异性表达S-100和CD68,不表达CD1a。
2.4 术后随访
本组4 例病灶完全切除,随访时间1 年6 个月至3年不等,复查MRI均未见复发征象。
3例患者术后残留病灶,其中2例给予辅助放射治疗,1 例放疗3 个月后疼痛症状未缓解,复查MRI提示复发,再次行手术切除,术后疼痛仍未消失,予以糖皮质激素治疗6个月,随访1年6个月病灶基本消失(图1),疼痛稍好转;另1例随访2年未见复发征象。1 例未做进一步治疗,随访2 年6 个月复查MRI 未有明确病变进展,临床症状亦未见加重。
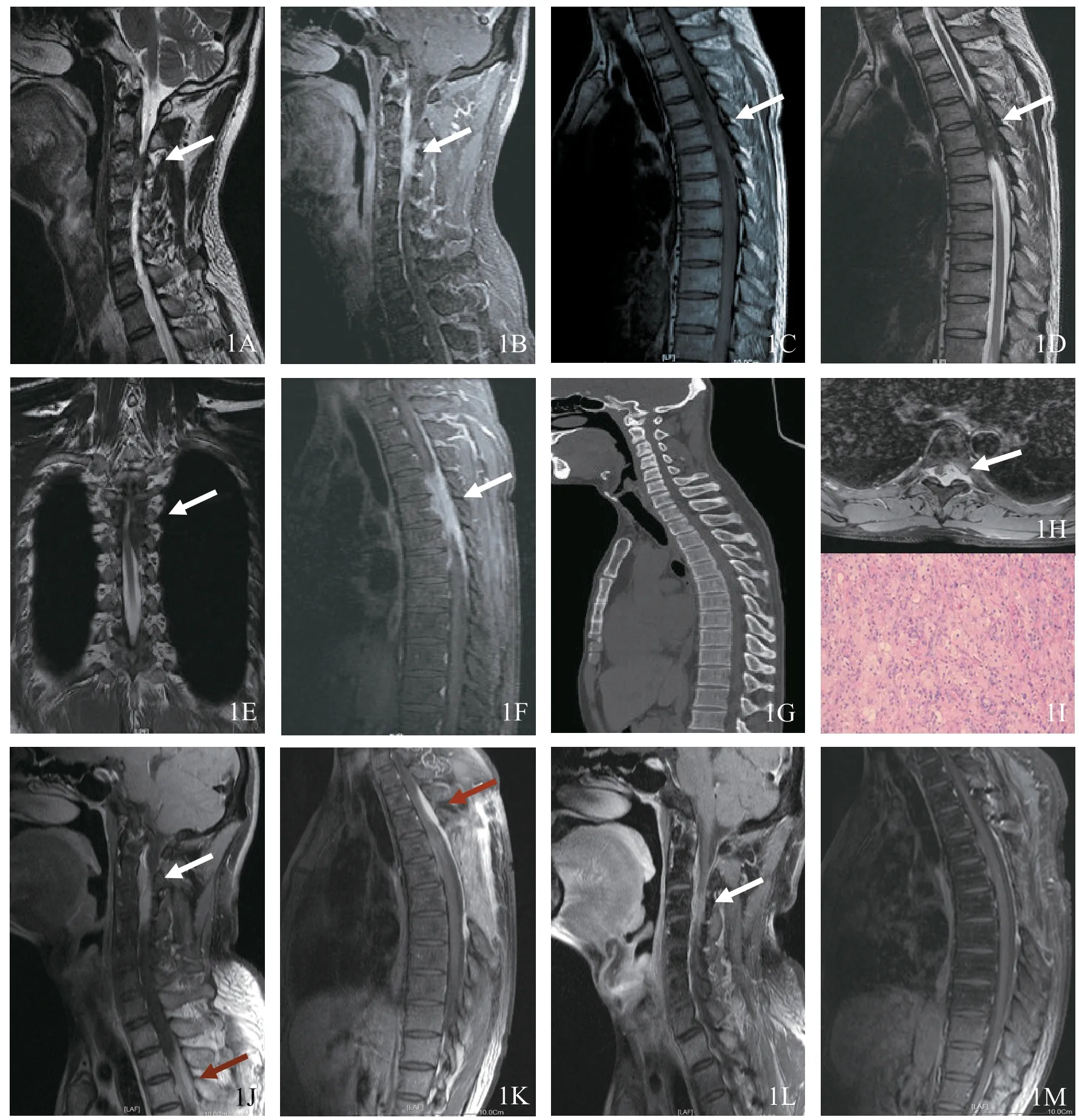
图1 原发脊柱Rosai-Dorfman病MRI表现(男,39岁)1A 颈椎矢状位T2WI,可见C3~C4水平椎管内髓外右侧稍低信号肿块(白色箭头所示)1B 增强扫描T1WI+FS 可见病变明显强化,相应周围脊膜可见强化,有长尾巴征表现 1C 胸椎矢状位T1WI,T4~T7水平椎管内髓外可见等信号病变 1D 矢状位T2WI病变呈等、稍低混杂信号 1E 冠状位T2WI示脊髓略受压1F 增强扫描病变明显均匀强化,相应周围脊膜可见强化,有长尾巴征表现 1G 颈胸椎CT矢状位重建示椎体骨质未有明显异常改变 1H 胸椎CT增强扫描横轴位示病变位于髓外向椎旁生长 1I 活检组织病理学图片示纤维结缔组织间散在组织细胞吞噬淋巴细胞、浆细胞(苏木精-伊红染色,×200)1J,1K 椎管内肿物部分切除术+颈胸椎病变部位放疗后3个月,颈椎、胸椎增强扫描T1WI+FS示C3~C4水平椎管内髓外右侧仍见肿块,T4~T7水平椎管内髓外肿块大部分切除,T2~T3水平椎管内可见新发肿块(红色箭头所示)1L,1M T2~T3椎管内肿物切除术+激素治疗,术后18 个月复查颈椎、胸椎增强扫描T1WI+FS示C3~C4水平椎管内髓外右侧肿块缩小,胸椎肿块基本消失
2 例患者仅取部分病灶活检,未做任何治疗,分别随访1 年、2 年6 个月,复查CT 及MRI 结果,提示骨质受侵情况较前好转,骨质局部出现硬化表现,临床症状未见明显加重。
3 讨论
RDD 是由Rosai 和Dorfman[1]于1969 年首次详细报道并命名的一种罕见良性组织增生症,2016 年WHO 中枢神经系统肿瘤分类将该病列入组织细胞肿瘤范畴[3]。根据病变发生的部位,RDD可分为淋巴结型、结外孤立型、混合型(同时累及淋巴结和淋巴结外器官)3种亚型[4],其中以淋巴结型为主,原发于脊柱的罕见。目前RDD的发病原因仍不明确,一般认为可能与病毒感染、免疫功能障碍有关[4]。
3.1 临床特点及组织病理学特点
原发脊柱RDD 可位于椎体、髓内或髓外,好发于30~50岁中年人,男性稍多见,患者多因脊髓和(或)神经根的压迫症状就诊,临床表现为反复颈部/胸背部疼痛,痉挛瘫或截瘫,不伴淋巴结受累、发热、血沉加快等全身症状。大部分患者肌力及肌张力正常,部分患者手掌及手指感觉减退。
RDD确诊需要依靠组织病理学检查[4-5],其组织病理特点与淋巴结内病变相似[6-7],结节状分布的结构特点及“明暗”相间的分布特征是诊断RDD 病的重要线索。其中“明区”内组织细胞大部分体积较大,胞浆丰富且透明,内有较大的空泡状核,可见小核仁,局部可见特征性“伸入现象”[7];“暗区”内主要是浸润的炎症细胞。免疫组化特异性组织细胞表达S-100 和CD68,不表达CD1a,有助于确诊。
3.2 影像学特征
复习相关文献[8-10],结合本研究结果,原发脊柱RDD 的影像学表现主要具有以下特点:①病灶可单发或多发,多发者可呈跳跃性,未见明确包膜。②CT 具有较高的空间分辨率,对骨质的显示较好,病灶呈等密度。③MRI 具有良好的软组织分辨率及多参数成像特点,对于显示肿块范围及与周围结构毗邻关系有较大优势;病灶T1WI序列呈等信号,T2WI 呈稍低/等信号,增强扫描呈均匀明显强化,提示病变部位血供丰富;病灶累及相应硬脊膜,可见“长尾巴”征,手术操作时病灶可能与周围组织无法分离。④病灶内部密度/信号均匀,坏死、液化、出血或钙化罕见。⑤病变可侵蚀周围骨质或发生于椎体,但一般为溶骨性骨质改变,可伴有反应性骨质硬化,部分内见粗大骨嵴,提示良性病变,有自限性倾向。
3.3 鉴别诊断
淋巴结外原发脊柱RDD 需与脊膜瘤、淋巴瘤、朗格汉斯组织细胞增生症、结核、非特异性炎症或肉芽肿等进行鉴别。
3.3.1 脊膜瘤 起源于蛛网膜内皮细胞或硬脊膜的纤维细胞[11],一般自硬膜下呈宽基底向椎管内生长,边界清晰,伴有脊膜尾征(一般长度较RDD短),增强扫描强化程度与硬脊膜一致,且通常较RDD明显。脊膜瘤往往引起骨质受压、边缘硬化,很少向椎管外生长;RDD则附着于脊膜上生长,边界不清,可向椎管外生长。
3.3.2 淋巴瘤 以累及椎体为主,单发或多发,自椎体向椎管内生长,骨质破坏为溶骨性[12],不会出现硬化和粗大骨嵴,不出现长尾巴征,可伴有椎管内髓外硬膜外肿块及椎旁软组织肿块,多位于胸段,范围较长,一般呈包鞘状环绕脊髓硬膜囊生长[13],常伴有全身症状。其MRI表现与RDD相似,鉴别上有一定困难。
3.3.3 朗格汉斯组织细胞增生症 又称嗜酸性肉芽肿[14],好发于青少年,其所引起的骨质溶骨性改变常导致椎体变扁,多位于颈胸段,可形成软组织肿块,较少累及椎管内。T1WI呈等信号,T2WI呈稍高信号,增强扫描明显强化。
3.3.4 脊柱结核 一般累及椎间隙为主的相邻椎体及椎旁软组织,边界不清,椎体周围可形成冷脓肿,T2WI 内部信号不均匀、边缘呈等信号而内部脓肿呈高信号,形成干酪样坏死时呈稍低信号,增强扫描强化不均匀,内部脓肿或者干酪样坏死无强化。
3.3.5 非特异性炎性或肉芽肿性病变 如特发性肥厚性硬脊膜炎[15],是一种罕见的硬脊膜炎症性疾病,其特征是硬脊膜发生肥厚性纤维增生,典型MRI 表现为沿硬脊膜生长的长条状软组织肿块,T2WI序列上呈稍低信号,增强扫描边缘呈均匀明显强化,内部强化程度较轻。
3.4 治疗和预后
主要治疗手段包括手术切除、激素治疗、化疗和放射治疗[16]。能否完整切除病灶对患者的预后至关重要,病灶刮除后需行病理学检查明确诊断。本组4例病变局限于胸椎者行手术予以完全切除,随访期间复查MRI均未见复发迹象。
对无法完整切除病变的病例,无症状者可随访观察,有症状者可联合激素治疗、放疗或化疗[17]。但放疗剂量和周期仍未明确,激素及化疗疗效的可靠性和持久性也不确定[4,18]。本组对术后残留病灶酌情给予辅助放疗等治疗,也有病例未做进一步治疗,随访结果均满意。
RDD 具有高度侵袭性,但也有学者认为其有一定的自限性,可自行缓解[19]。本组2例症状不明显且位于寰枢椎者仅取部分病灶活检,未做任何治疗,随访期间复查CT及MRI提示骨质受侵情况较前好转,骨质局部有硬化表现,临床症状未见明显加重,与国外自限性报道相一致[19]。
综上,淋巴结外原发脊柱RDD 临床罕见,有高度侵袭性,但亦有良性组织增生表现,具有一定的自限性;明确诊断需依靠病理学检查,其影像学表现,特别是MRI 征象,可为该病的诊断、鉴别诊断、手术定位和预后提供重要的影像学依据。
