利福昔明预防自发性细菌性腹膜炎有效性和安全性的Meta分析
2021-03-03程书平张庆玉谭诗云
程书平, 李 明, 张庆玉, 谭诗云
武汉大学人民医院 消化内科, 武汉 430060
自发性细菌性腹膜炎(spontaneous bacterial peritonitis,SBP)是失代偿期肝硬化常见的且危及生命的严重并发症之一,在住院的肝硬化腹水患者中,发病率在7%~30%[1]。感染是导致肝硬化高病死率的危险因素之一,大约31.5%的患者在感染后1个月内死亡,66.2%的患者在1年内死亡[2]。目前,SBP的发病机制不明确,可能与肠道菌群过度生长、肠道通透性增加、细菌移位、全身免疫功能障碍等因素相互作用有关[1-3]。一般认为,细菌先从肠腔转移到肠系膜淋巴结,再进入静脉循环系统,并最终在腹水中定植,待机体防御能力下降时发病[1]。这些细菌主要为革兰阴性杆菌,如大肠杆菌、肺炎克雷伯菌、链球菌属等[4]。为了降低SBP的发病率及死亡率,给予抗生素预防SBP尤为重要,尤其是伴有腹水蛋白<15 g/L、Child-Pugh评分≥10分、SBP病史、消化道出血史、肝性脑病(HE)史等危险因素的患者[1-3]。研究[3-4]表明,抗生素初级预防可以降低晚期肝硬化患者SBP的发病率,延缓肝肾综合征(hepatorenal syndrome,HRS)的发展,提高生存率。目前,各指南关于抗生素预防SBP意见并不统一,常用的抗生素主要有喹诺酮类药物、复方磺胺甲恶唑、利福昔明等[4-5]。诺氟沙星是一种胃肠吸收相对较差的喹诺酮类药物,对革兰阴性杆菌的效果较好,是SBP初级预防、二级预防最常用的抗生素[6]。但随着长期使用,革兰阳性菌和耐药菌不断增加使其效果逐渐下降[4]。利福昔明是一种不可吸收的广谱抗生素,在肠腔中可以达到较高水平,耐药性较低,具有防止细菌过度生长、易位、不良反应少等优点,常用于HE治疗及预防[7]。近年来研究[8]发现,利福昔明可用于预防SBP,并有望替代喹诺酮类药物,但临床证据不足。由于研究复方磺胺甲恶唑片预防SBP的文献较少且比较陈旧,本文只对利福昔明和诺氟沙星关于SBP预防的临床试验进行了系统回顾和分析,目的是评价利福昔明预防SBP的有效性及安全性,并与诺氟沙星进行比较,为临床实践提供证据。
1 资料与方法
1.1 检索策略 计算机检索中国知网、万方数据、中国生物医学数据库、PubMed、Embase、Cochrane图书馆建库至2020年7月5日发表的有关于利福昔明的随机对照试验(randomized controlled trial,RCT)、队列研究。中文检索词:自发性腹膜炎、自发性细菌性腹膜炎、肝硬化腹水、利福昔明、诺氟沙星、预防、随机对照试验;英文检索词:Spontaneous bacterial peritonitis,Spontaneous peritonitis,peritonitis,Rifaximin,Norfloxacin,prevention,Randomized controlled trial,RCT。使用布尔逻辑对上述主题词及自由词进行组合检索。
1.2 文献纳入及排除标准 纳入标准:(1)通过影像学或病理活检诊断为肝硬化,均伴有不同程度肝功能减退或门静脉高压相关肝硬化失代偿临床表现,如黄疸、腹水、HE病史、食管胃底静脉曲张或静脉曲张出血史等;(2)肝硬化病因不限;(3)有SBP发生的危险因素之一(平均腹水蛋白<15 g/L、平均Child-Pugh评分≥10分或Child-Pugh评级B级以上、SBP病史、消化道出血病史、HE病史等);(4)语言限中英文。排除标准:(1)腹膜及腹膜外感染、最近1个月内使用抗生素、活动性消化道出血、HRS、HE在2级以上、免疫抑制剂治疗、肝癌或其他恶性肿瘤、妊娠等患者;(2)无法获取可用数据;(3)病例报道、病例对照研究、综述、专家共识、会议论文;(4)无对照研究;(5)动物研究。
1.3 干预方案 试验组为利福昔明联合常规治疗;对照组为安慰剂联合常规治疗或诺氟沙星联合常规治疗或常规治疗,两组药物剂量不限,随访需≥1个月。
1.4 结局指标 (1)SBP发病率;(2)消化道出血;(3)HRS;(4)HE;(5)死亡率;(6)腹水细菌培养;(7)不良反应。
1.5 文献筛选和信息提取 由2名研究员独立进行文献检索、文献筛选、数据提取。如存在异议,由第3位研究员协助解决。提取内容包括:研究的国家及时间、研究病例数、年龄、性别、干预措施、试验时间、结局指标等。
1.6 文献质量评价 采用纽卡斯尔-渥太华量表(NOS)评估队列研究的质量。<6分为低质量研究,≥6分为高质量研究。使用改良Jadad量表对所纳入RCT进行质量评价。主要内容包括随机方法产生、随机化隐藏、盲法、退出与失访。总分为7分,<3分为低质量研究,≥3分为高质量研究。
1.7 统计学方法 本研究采用RevMan 5.3软件进行Meta分析。分类资料采用OR及95%CI计算效应量。对各研究进行异质性检验,当组内各研究无显著统计学异质性时(P≥0.10,I2≤50%),采用固定效应模型进行Meta分析;当组内各研究存在显著异质性时(P<0.10,I2>50%),进行敏感性分析寻找异质性来源,如仍存在高度异质性,则采用随机效应模型。对于不能合并的数据进行描述性分析,采用漏斗图评估文献发表偏倚。
2 结果
2.1 文献筛选过程及质量评价 依据检索策略共检出580篇,使用EndNoteX 9软件去重后剩余334篇,经过阅读题目及摘要初步获得63篇文献,阅读全文排除不符合纳入标准、数据不全、无对照组等50篇文献,最终得到13篇文献[8-20](图1),共纳入2207例患者,其中试验组1268例,对照组939例,纳入研究的基本信息见表1,在Lutz等[16]研究中分为利福昔明组、系统性抗生素组和无预防组,只提取利福昔明组和无预防组。13项研究中,6项为RCT,7项为队列研究,均为英文文献。在6项RCT研究中Jadad评分均≥3分(表2)。7项队列研究NOS评分在6~9分(表3)。
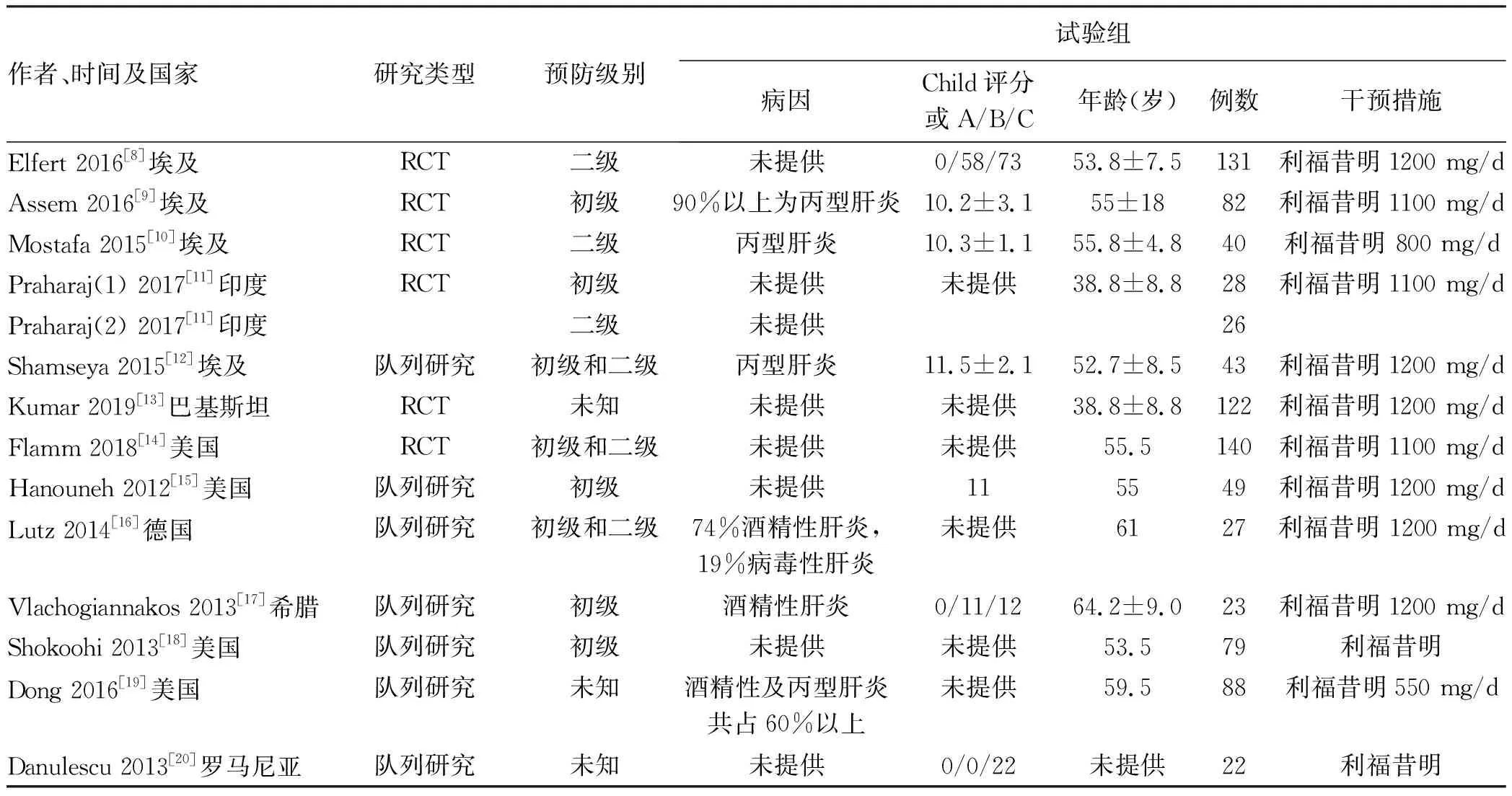
表1 纳入文献基本信息
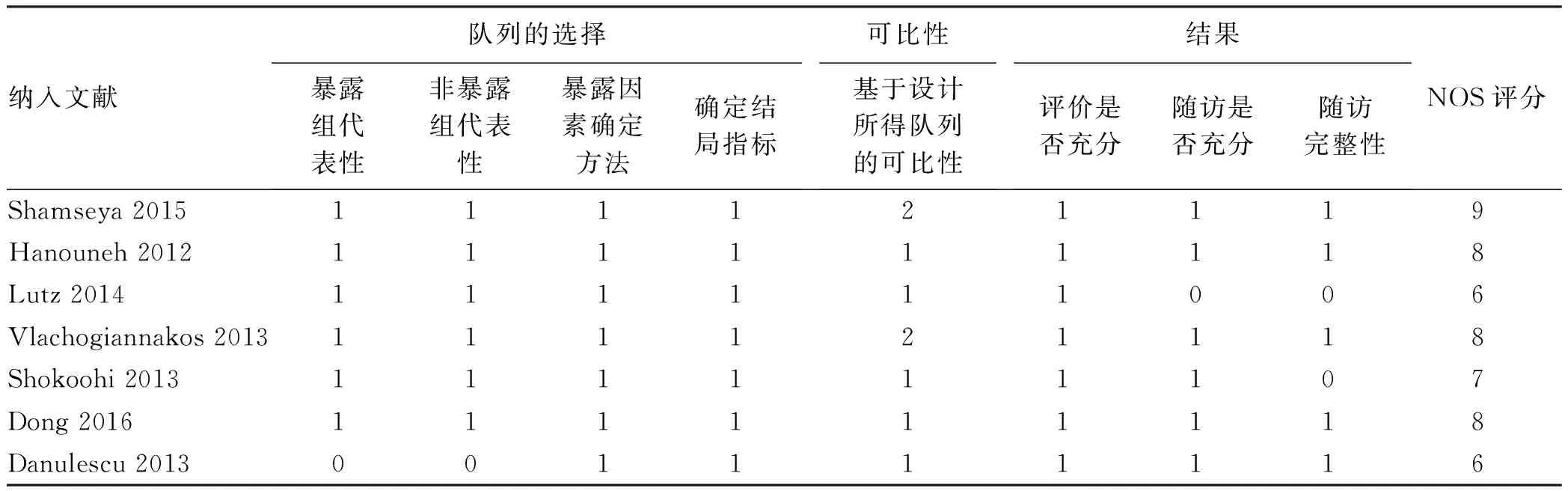
表3 队列研究文献质量评价
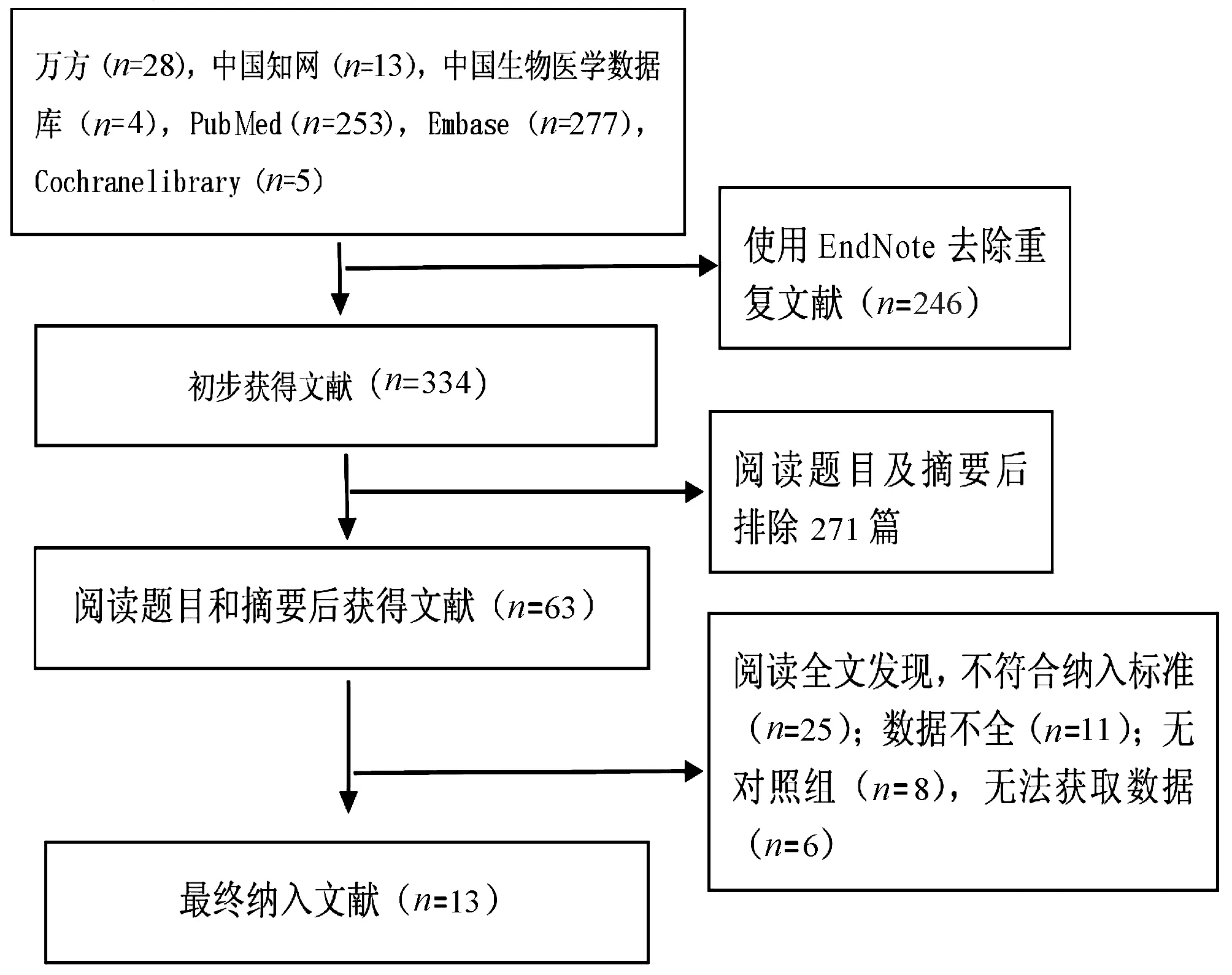
图1 文献筛选流程
2.2 Meta分析结果
3)辩证分析问题和解决问题的能力。世界上的事物都是存在普遍联系的,根据这个准则,事物内部以及事物之间应当存在相互的影响,都将会在一定程度上影响事物的发展方向。基于这种观点,教师在教学过程中应当培养学生在学习中的辩证思维能力,以辩证的思维思考问题,能够提高学生解决问题的能力,提高学生独立思考的能力,对于提高教学质量具有重要作用。
2.2.1 SBP发病率 13项研究[8-20]报道了利福昔明与对照组关于SBP的发病率,其中7项研究[14-20]关于利福昔明和无预防组比较,结果显示2组间SBP发病率比较差异无统计学意义(I2=67%,OR=0.48,95%CI:0.18~1.27,P=0.14)。进行敏感性分析发现,Lutz等[16]研究认为使用利福昔明是SBP的危险因素,该研究试验组仅为27例,研究质量较差,剔除该研究后各研究间异质性较前下降,结果显示利福昔明组SBP发病率低于对照组(I2=54%,OR=0.36,95%CI:0.14~0.96,P=0.04);6项[8-13]研究进行了利福昔明与诺氟沙星比较,结果显示利福昔明组SBP发病率低于诺氟沙星组(I2=0,OR=0.39,95%CI:0.25~0.62,P<0.001)(图2)。
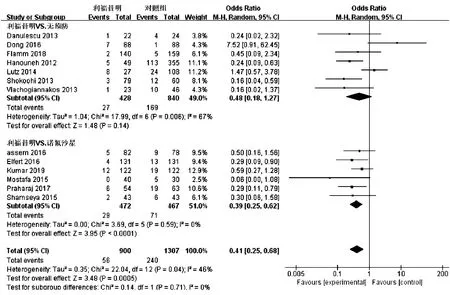
图2 利福昔明与对照组预防SBP发病率Meta分析
根据预防类型的不同,对两组进行亚组分析。在利福昔明与无预防组的7项研究中,有3项研究[15,17-18]为初级预防;其余4项研究[14,16,19-20]中,纳入患者均包含SBP病史和无SBP病史的患者,无法进行二级预防分析。在初级预防的3项研究间无明显异质性(P=0.85,I2=0),采取固定效应模型分析,结果显示利福昔明组SBP发病率低于无预防组(OR=0.21,95%CI:0.10~0.43,P<0.001)(图3);在利福昔明与诺氟沙星比较的研究中,Praharaj等[11]研究中分别对初级预防与二级预防进行了分析,遂将此研究按初级预防和二级预防分为2组进行分析。共有2项研究[9,11]报道两组在SBP初级预防的比较,各研究间无明显异质性(P=0.75,I2=0),采用固定效应模型分析,结果显示2组间SBP发病率比较差异无统计学意义(OR=0.56,95%CI:0.23~1.35,P=0.20)(图4);3项研究[8-9,11]报道了两组在SBP二级预防的比较,各研究间无明显异质性(P=0.50,I2=0),采用固定效应模型分析,结果显示利福昔明组SBP发病率低于诺氟沙星组(OR=0.18,95%CI:0.08~0.43,P<0.001)(图4)。

图3 利福昔明与无预防组初级预防Meta分析

图4 利福昔明与诺氟沙星初级预防和二级预防Meta分析
2.2.2 消化道出血 5项研究[8-9,12,14,17]报道了利福昔明与对照组关于消化道出血的比较,其中2项研究[14,17]关于利福昔明和无预防组比较,各研究间无明显异质性(P=0.33,I2=0),采用固定效应模型分析,结果显示2组间消化道出血发病率比较差异无统计学意义(OR=0.46,95%CI:0.19~1.13,P=0.09);3项研究[8-9,12]报道了利福昔明与诺氟沙星关于消化道出血的比较,各研究间无明显异质性(P=0.93,I2=0),采用固定效应模型分析,结果显示利福昔明组消化道出血发病率与诺氟沙星组相似(OR=0.99,95%CI:0.49~2.01,P=0.99)(表4)。
2.2.3 HRS 5项研究[9,12,14,17,19]报道了利福昔明与对照组关于HRS的比较,其中3项研究[14,17,19]关于利福昔明和无预防组比较,各研究间无明显异质性(P=0.77,I2=0),采用固定效应模型分析,结果显示利福昔明组HRS发病率低于无预防组(OR=0.34,95%CI:0.15~0.77,P=0.01);2项研究[9,12]报道利福昔明与诺氟沙星关于HRS的比较,各研究间无明显异质性(P=0.47,I2=0),采用固定效应模型分析,结果显示2组间HRS发病率比较差异无统计学意义(OR=0.40,95%CI:0.10~1.57,P=0.19)(表4)。
2.2.4 HE 共有4项研究[8,12,14,17]报道了利福昔明与对照组关于HE的比较,其中2项研究[14,17]关于利福昔明和无预防组比较,各研究间无明显异质性(P=0.52,I2=0),采用固定效应模型分析,结果显示利福昔明组HE发病率低于无预防组(OR=0.55,95%CI:0.32~0.95,P=0.03);2项研究[8,12]报道了利福昔明与诺氟沙星关于HE的比较,各研究间无明显异质性(P=0.70,I2=0),采用固定效应模型分析,结果显示利福昔明组HE发病率低于诺氟沙星组(OR=0.35,95%CI:0.15~0.82,P=0.01)(表4)。

表4 利福昔明对其他肝硬化并发症Meta分析结果
2.2.5 死亡率 共有6项研究[8-9,12,15,17,19]报道死亡率,其中3项研究[15,17,19]关于利福昔明与无预防组比较,各研究间无明显异质性(P=0.30,I2=18%),采用固定效应模型分析,结果显示利福昔明组死亡率较无预防组低(OR=0.59,95%CI:0.37~0.95,P=0.03);3项研究[8-9,12]报道了利福昔明与诺氟沙星关于死亡率的比较,各研究间无明显异质性(P=0.83,I2=0),采用固定效应模型分析,结果显示利福昔明组死亡率低于诺氟沙星组(OR=0.55,95%CI:0.34~0.92,P=0.02)(图5)。

图5 利福昔明与对照组死亡率Meta分析
对死亡原因进行亚组分析,结果显示利福昔明组与对照组相比,可降低消化道出血、感染性休克、HRS、HE相关死亡率,但只有HRS(OR=0.26,95%CI:0.07~0.96,P=0.04)及HE(OR=0.37,95%CI:0.15~0.91,P=0.03)相关死亡有统计学差异(表5)。
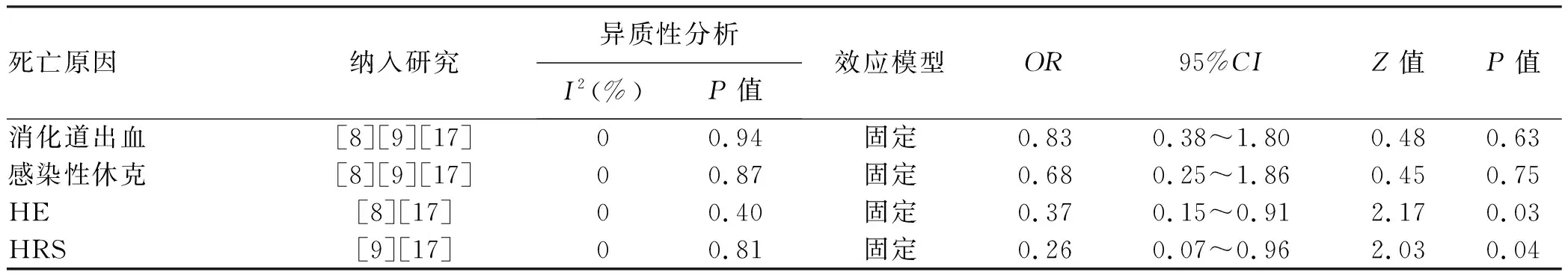
表5 利福昔明关于死亡原因Meta分析
2.2.6 腹水细菌培养 5项研究[8,10,12,15-16]描述了SBP患者腹水细菌培养情况,数据无法进行Meta分析,遂进行描述性分析(表6)。

表6 利福昔明与对照组SBP腹水细菌培养信息

图6 利福昔明与对照组不良反应Meta分析
2.2.8 发表偏倚 采用漏斗图评估SBP发病率(图7)及死亡率(图8)是否存在发表偏倚,结果显示漏斗图两边分布不均匀,表示可能存在发表偏倚。

图7 利福昔明预防SBP发病率漏斗图

图8 利福昔明预防SBP死亡率漏斗图
3 讨论
本Meta分析结果显示,在利福昔明与无预防组对比中,使用利福昔明降低了68.6%的SBP发生风险,在初级预防中更高,约80%,这与Goel等[5]报道相近。本文缺少二级预防数据,据报道[3],SBP首次发病后,在没有足够预防措施的情况下,1年复发率高达70%,加之SBP治疗期间广谱抗生素使用增加耐药风险,因此推测利福昔明对二级预防SBP的效果可能低于初级预防。在利福昔明与诺氟沙星的对比研究中,利福昔明预防SBP的效率更高,比诺氟沙星多降低约60%的SBP发生风险。但在亚组分析中发现,两者在初级预防时无统计学差异,二级预防时利福昔明则明显优于诺氟沙星(P<0.05),这与Menshahawy等[21]的Meta分析结果大致相似。Sidhu等[22]Meta分析结果显示长期使用利福昔明可以替代诺氟沙星预防丙型肝炎肝硬化SBP。本研究由于纳入的大多研究没有提供肝硬化病因,未对其进行亚组分析,利福昔明预防SBP是否受肝硬化病因影响还需进一步证实。结合本研究腹水细菌培养结果,利福昔明组SBP均为革兰阴性菌,且耐药发生率较低,而以诺氟沙星为对照组的3项研究[8,10,12]中,革兰阳性菌比率高于革兰阴性菌,并且在Elfert等[8](二级预防)报道所有培养阳性的细菌均对诺氟沙星耐药,这可能与诺氟沙星长期使用导致耐药和革兰阳性菌高发病率有关。在过去十年中,随着抗生素的广泛使用,SBP的微生物谱正在发生改变,革兰阳性菌和多重药耐菌的SBP发病率逐渐升高,应引起重视[23]。
除了SBP,本文还对消化道出血、HRS、HE等肝硬化相关并发症进行了分析。结果发现,利福昔明并没有降低肝硬化患者消化道出血风险,这与Salehi等[24]研究不一致,他们认为可能与利福昔明控制细菌移位及促炎细胞因子(IL-6、TNFα等)来改善血流动力学有关,这需进一步的研究证实。本研究发现利福昔明能降低HRS的发生风险,与Kamal等[25]报道一致。利福昔明组HRS发病率虽然低于诺氟沙星组,但两组之间并没有统计学差异,因此诺氟沙星也可以降低HRS发生风险[2]。Navasa等[26]报道,在患有SBP的肝硬化患者中,IL-6、TNFα等炎症因子水平上升会增加肾损伤和死亡的发生风险。Mostafa等[10]研究进一步证实,利福昔明和诺氟沙星可显著降低促炎性细胞因子(TNFα和IL-6)的平均血清水平,并显著提高血清中抗炎细胞因子(IL-10)的水平。这些炎症因子可能成为HRS检测和治疗的新靶点。本研究还发现利福昔明能降低HE的发生,这与大多研究结果相同。其主要是通过减少肠道产氨气细菌和肠道细菌移位,从而降低血氨水平及内毒素活性、改善大脑认知等机制来预防HE发生[27]。总之,利福昔明除了可以预防SBP及HE外,还可能对HRS、消化道出血等其他肝硬化并发症有效,未来需进行大样本、高质量的RCT求证。
与无预防组相比,利福昔明降低了大约50%的死亡风险,与Kimer等[28]研究结果一致,这可能与利福昔明减少HE、HRS、SBP等肝硬化并发症发生有关。对患者死亡原因进行亚组分析发现,利福昔明能降低HE及HRS的死亡率,但不能降低消化道出血和感染性休克的死亡率,但本分析仅纳入3项研究,样本量较少,需前瞻性大样本研究进一步验证。纳入2项关于利福昔明与诺氟沙星不良反应的研究,两组均未出现严重不良反应,利福昔明的不良反应主要有头痛、腹痛、腹胀、便秘、腹泻、恶心、呕吐等,与诺氟沙星相比,利福昔明的不良反应更少,与Assem等[9]研究结果不一致。据报道[29],利福昔明上市后的不良反应监测结果显示,20多年来,临床应用利福昔明治疗的2600万例患者中仅有425例不良反应事件报告,不良反应发病率低于1/60 000。在肝硬化住院的患者中,利福昔明在暴露后30 d内未增加抗生素耐药性细菌感染的风险(OR=0.4,95%CI:0.04~2.8),可能与利福昔明对耐药细菌突变体的选择水平较低有关[4]。因此,利福昔明运用于肝硬化患者安全性较好。
本研究纳入的文献为中高质量临床研究,但仍存在一定的局限性。主要缺点有:(1)大部分前瞻性研究没有对初级预防及二级预防进行分开研究,因此本文无法对利福昔明与无预防组进行二级预防分析;(2)部分研究利福昔明剂量及给药次数存在差异,可能会对结果有影响;(3)由于本Meta分析纳入的大多研究没有提供患者肝硬化病因,遂未对肝硬化病因进行亚组分析,可能会对结果产生一定的影响;(4)本研究阳性报道数占优势,且均为英文文献,可能存在发表偏倚。
综上所述,利福昔明预防SBP的有效性及安全性较好,考虑到长期使用诺氟沙星对细菌敏感性下降的情况,利福昔明是SBP二级预防更好的选择,但还需大样本、多中心、高质量的RCT进行验证。
利益冲突声明:本研究不存在研究者利益冲突,特此声明。
作者贡献声明:程书平负责课题设计,资料分析,撰写论文;张庆玉、李明参与收集数据,修改论文;谭诗云负责拟定写作思路,指导撰写文章并最后定稿。
