健脾补肾、益气祛浊法治疗糖尿病肾病Ⅲ期的疗效观察及对免疫功能的影响*
2021-03-01王震宇高超邢秀玲康花民袁玲
王震宇 ,高超 ,邢秀玲 ,康花民 ,袁玲
(1.唐山市中医医院急诊科,唐山 063000;2.开滦总医院赵各庄医院外科,唐山 063000;3.唐山市妇幼保健院中医科,唐山 063000;4.华北理工大学附属医院重症医学科,唐山 063000;5.唐山市工人医院内分泌科,唐山 063000)
糖尿病肾病是糖尿病常见的慢性微血管并发症之一,其主要的病理改变是肾小球硬化,糖尿病肾病的发生发展与氧化应激、微炎症状态、微循环改变、血流动力学改变等有重大关联[1]。目前西医治疗以基础治疗为主,包括控制血糖、血脂、血压、低蛋白饮食,病情严重时给予代替治疗[2]。中医治疗以辨证给予中草药、中成药及单味中药治疗。中医认为糖尿病肾病Ⅲ期的病机为脾肾气虚,湿浊内阻导致人体水液代谢失常,进而致使本病发生和发展[3]。治疗糖尿病肾病Ⅲ期的方法为健脾补肾、益气祛浊法,方药由升阳祛湿防风汤加黄芪、升麻、炙甘草组成,升阳祛湿防风汤出自《脾胃论》,具有健脾补肾、益气祛浊功效,主治脾肾气虚、湿浊内阻证。本研究通过观察糖尿病肾病Ⅲ期患者中医症状评分、空腹血糖(FBG)、收缩压(SBP)、舒张压(DBP)、胆固醇(TC)、尿白蛋白排泄率(UAER)、β2微球蛋白(β2-MG)、血肌酐(SCr)等生化指标及免疫功能指标的变化来评价健脾补肾、益气祛浊法治疗方案的临床疗效,报道如下。
1 对象与方法
1.1 研究对象及分组 选取2018年3月—2019年3月在唐山市中医医院住院的脾肾气虚、湿浊内阻证糖尿病肾病Ⅲ期患者,共70例。按照随机数字表法分为2组,每组35例,按就诊先后次序予以编号01—70,运用SPSS 23.0统计软件生成70个随机数字,分别对应70个编号,然后将随机生成的70个随机数字从小到大排列,前35位作为对照组,后35位作为治疗组。共纳入患者70例,研究期间治疗组2例未按时复査,1例未按要求服药,对照组3例未复査,最终完成试验64例,其中治疗组32例,对照组32例。治疗前两组患者在性别、年龄、病程、体重指数(BMI)、糖化血红蛋白(HbA1c)等方面比较,差异无统计学意义(P>0.05)。见表1。本研究已经过医院伦理委员会审核通过(编号:TSZYLL003)。

表1 两组患者一般资料比较
1.2 诊断标准
1.2.1 西医诊断标准 2型糖尿病诊断参照《中国2型糖尿病防治指南(2013版)》[4]。糖尿病肾病Ⅲ期参考Mogensen诊断分期标准中的MogensenⅢ期[5]。糖尿病肾病Ⅲ期:2型糖尿病病史;半年内2次或2次以上检测尿微量白蛋白在 20~200 μg/min,或24 h尿蛋白定量在30~300 mg/d,血肌酐和肾小球滤过率均属于正常范围。
1.2.2 中医诊断标准 参照《中药新药临床研究指导原则》制定脾肾气虚、湿浊内阻证的诊断标准[6]。主症:腰膝酸软,小便频数或少尿,肢体水肿,或浑浊如脂膏,纳呆,疲乏,脘腹胀满。次症:面色无华,恶心呕吐,便溏泄泻。舌脉:舌淡胖、苔薄白,脉细带滑。
1.3 纳入标准 1)符合西医诊断标准和中医辨证标准。2)年龄在30~65岁之间。3)近两周内未使用其他中草药及中成药。4)患者知情同意并签署知情同意书。
1.4 排除标准 1)发热、酮症酸中毒、剧烈运动引起的尿蛋白増加者。2)充血性心力衰竭、明显高血压病、泌尿道感染、急性或慢性肾小球肾炎及近期应用肾毒性药物引起的尿蛋白増加者。3)妊娠、哺乳妇女。4)合并心功能不全、呼吸衰竭、肝功能衰竭者。
1.5 剔除标准 1)未按照疗程服药者。2)治疗结束后失访者。3)治疗过程中出现严重不良事件者。
1.6 治疗方法 两组均接受基础治疗及护理。低盐低脂饮食,糖尿病饮食,积极治疗原发病。降糖治疗:积极降糖治疗,通过口服降糖药或皮下注射胰岛素治疗使患者血糖基本达标。
1.6.1 对照组 给予缬沙坦胶囊(北京诺华制药有限公司,国药准字H20040217),80 mg/片,每日1次,疗程8周。
1.6.2 治疗组 在对照组的基础上给予中药汤剂口服,方药组成:黄芪20 g,升麻10 g,炒苍术15 g,防风 10 g,茯苓 15 g,炒白芍 10 g,炒白术 15 g,炙甘草5 g。每日1剂,中药饮片购自中国康美药业,经唐山市中医医院中药房鉴定后均符合《中华人民共和国药典》(2015版)标准。由唐山市中医医院煎药室煎制,每剂煎至300 mL,分装2袋,每袋150 mL。每次1袋,每日2次,分早、晚饭前30 min温服,疗程8周。
1.7 观察指标
1.7.1 中医症状评分 参照《中药新药临床研究指导原则》[6]中医症状分级量化表制定。中医症状包括腰膝酸痛、脘腹胀满、疲乏、纳呆、水肿,根据症状无、轻、中、重的轻重程度,分别计为 0、2、4、6 分。
1.7.2 生化指标 测定两组患者治疗前后SBP及DPB,采用HF-180全自动生化分析仪测定FBG、TC、β2-MG、UAER、SCr。
1.7.3 细胞免疫指标 采用ELITE流式细胞分析仪测定 T 细胞亚群指标 CD3+、CD4+、CD4+/CD8+水平变化。
1.8 疗效判定标准 参考《中药新药临床研究指导原则(试行)》疗效判定标准制定[6]。疗效指数=(治疗前症状积分-治疗后症状积分)/治疗前症状积分×100%。痊愈:疗效指数≥90%,显效:疗效指数为60%~89%,有效:疗效指数为30%~59%,无效:疗效指数<30%。
1.9 统计学方法 采用SPSS 23.0软件进行统计分析。计量资料采用均数±标准差(±s)表示,治疗前后比较采用配对t检验,组间比较采用独立样本t检验,计数资料采用率或构成比表示,组间比较采用卡方检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者治疗前后中医症状评分、FBG、TC、血压比较 治疗前两组患者中医症状评分、FBG、TC、血压比较差异无统计学意义(P>0.05)。治疗组治疗前后自身比较,各项指标差异均有统计学意义(P<0.05),对照组治疗前后比较,SBP及DBP差异有统计学意义(P<0.05)。治疗后治疗组中医症状评分、FBG、TC低于对照组,两组比较差异有统计学意义(P<0.05),两组SBP及DBP比较,差异无统计学意义(P>0.05)。见表 2。
表2 两组患者治疗前后中医症状评分、FBG、TC、血压比较(±s)
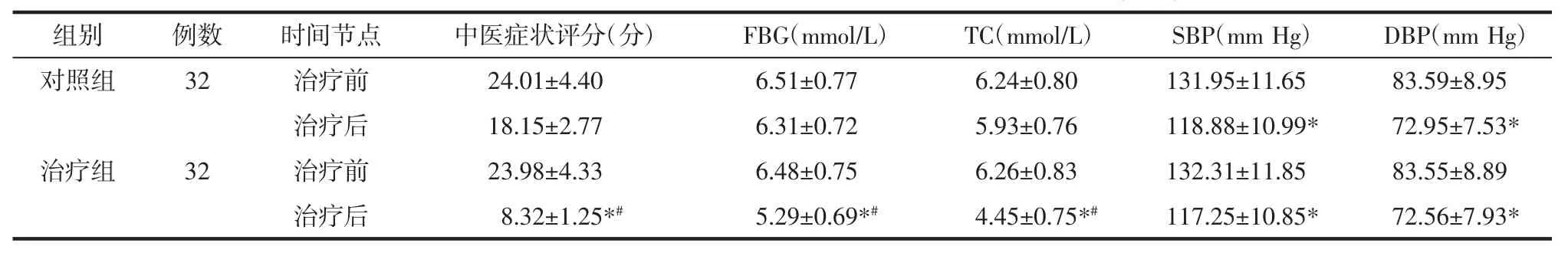
表2 两组患者治疗前后中医症状评分、FBG、TC、血压比较(±s)
注:1 mm Hg≈0.133 kPa;与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05。
组别 例数 时间节点 中医症状评分(分) FBG(mmol/L) TC(mmol/L) SBP(mm Hg) DBP(mm Hg)对照组 32 治疗前 24.01±4.40 6.51±0.77 6.24±0.80 131.95±11.65 83.59±8.95治疗后 18.15±2.77 6.31±0.72 5.93±0.76 118.88±10.99* 72.95±7.53*治疗组 32 治疗前 23.98±4.33 6.48±0.75 6.26±0.83 132.31±11.85 83.55±8.89治疗后 8.32±1.25*# 5.29±0.69*# 4.45±0.75*# 117.25±10.85* 72.56±7.93*
2.2 两组患者治疗前后肾脏损害指标比较 治疗前两组患者UAER、SCr、β2-MG比较,差异无统计学意义(P>0.05)。治疗后两组患者 UAER、SCr、β2-MG较本组治疗前降低,组内比较差异有统计学意义(P<0.05),且治疗后治疗组低于对照组,两组比较差异有统计学意义(P<0.05)。见表3。
表3 两组患者治疗前后肾脏损害指标比较(±s)
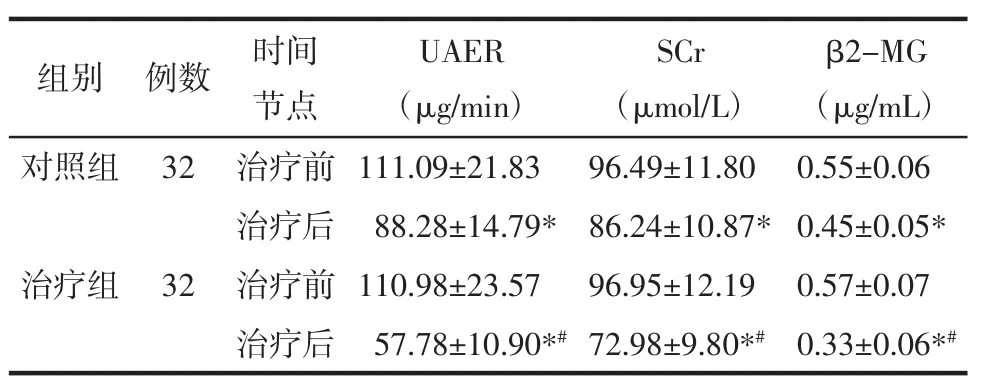
表3 两组患者治疗前后肾脏损害指标比较(±s)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05。
组别 例数 时间节点UAER(μg/min)SCr(μmol/L)β2-MG(μg/mL)对照组 32 治疗前 111.09±21.83 96.49±11.80 0.55±0.06治疗后 88.28±14.79* 86.24±10.87* 0.45±0.05*治疗组 32 治疗前 110.98±23.57 96.95±12.19 0.57±0.07治疗后 57.78±10.90*#72.98±9.80*# 0.33±0.06*#
2.3 两组患者治疗前后免疫功能比较 治疗前两组患者 CD3+、CD4+、CD4+/CD8+水平比较,差异无统计学意义(P>0.05)。治疗后两组患者 CD3+、CD4+、CD4+/CD8+水平明显高于治疗前,CD8+水平明显低于治疗前,组内比较差异有统计学意义(P<0.05)。治疗后治疗组患者 CD3+、CD4+、CD4+/CD8+水平明显高于对照组,CD8+水平明显低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组治疗前后免疫功能比较(±s)
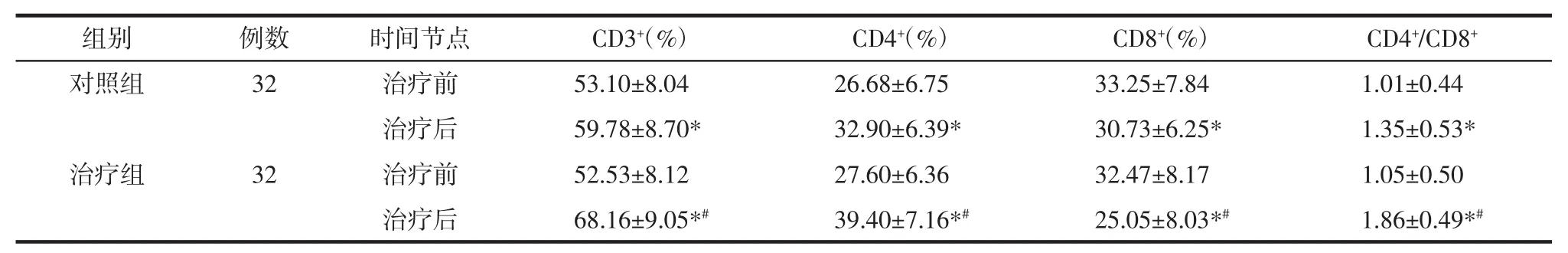
表4 两组治疗前后免疫功能比较(±s)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05。
组别例数时间节点CD3+(%)CD4+(%)CD8+(%)CD4+/CD8+对照组 32 治疗前 53.10±8.04 26.68±6.75 33.25±7.84 1.01±0.44治疗后 59.78±8.70* 32.90±6.39* 30.73±6.25* 1.35±0.53*治疗组 32 治疗前 52.53±8.12 27.60±6.36 32.47±8.17 1.05±0.50治疗后 68.16±9.05*# 39.40±7.16*# 25.05±8.03*# 1.86±0.49*#
2.4 两组患者疗效比较 治疗结束后治疗组、对照组总有效率分别为93.75%、62.50%,组间比较差异有统计学意义(P<0.05)。见表5。
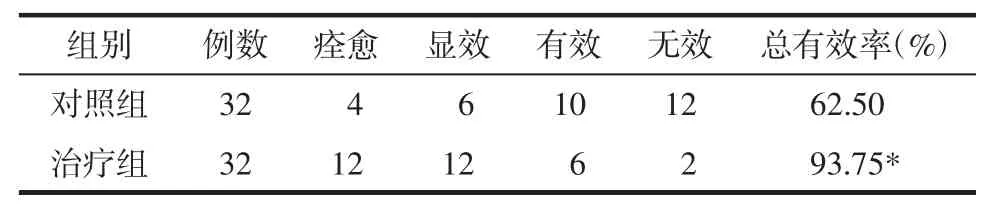
表5 两组临床疗效比较 例
3 讨论
目前认为糖尿病肾病的发生与遗传因素、代谢机制紊乱、血流动力学改变、炎症反应、氧化应激等诸多因素有关[7]。病理改变包括肾小球硬化、肾小管间质纤维化及肾血管病变。目前对糖尿病肾病的研究指标也多基于肾小球结构和功能的改变。FBG、TC、血压等因素是控制糖尿病肾病的关键[8]。肾功能指标是反映肾小球功能的指标,直接反映了肾小球功能水平[9]。免疫功能紊乱是糖尿病肾病患者体内存在的对肾小球具有迫害性的因素,改善免疫功能有利于肾脏功能恢复[10]。本研究治疗组临床疗效总有效率高于对照组,是因为益气祛浊方可从整体改善患者失调状态。健脾补肾、益气祛浊法治疗糖尿病肾病体现了整体观念及辨证论治思想。
糖尿病肾病与中医消渴病肾病相吻合,根据本病不同阶段的病机变化及临床表现,消渴病肾病Ⅲ期可归纳到“水肿”“尿浊”“肾劳”等病范畴[11]。中医认为糖尿病肾病Ⅲ期的主要病机为脾肾气虚、湿浊内阻。多数学者比较赞同的观点为糖尿病肾病Ⅰ期至Ⅱ期病机为阴虚燥热,糖尿病肾病Ⅲ期病机为脾肾气虚、湿浊内阻,糖尿病肾病Ⅳ期至Ⅴ期病机为阴阳两虚、痰瘀阻滞[12]。本研究针对基本病机采用健脾补肾、益气祛浊法治疗,对糖尿病肾病Ⅲ期患者的肾小球具有保护作用,更利于糖尿病肾病Ⅲ期患者康复。
健脾补肾、益气祛浊法方药由李杲升阳祛湿防风汤加黄芪、升麻、炙甘草而成。升阳祛湿防风出自《脾胃论》,具有升举阳气、升清降浊之功效,加黄芪、升麻、炙甘草共同达到健脾补肾、益气祛浊功效。方中君药为黄芪,具有补气升阳功效,为补气之要药。《珍珠囊》云:“黄芪甘温纯阳,其用有五:补诸虚不足,一也;益元气,二也;壮脾胃,三也;去肌热,四也;排脓止痛,活血生血,内托阴疮,为疮家圣药,五也。”现代研究显示大剂量黄芪可以明显改善糖尿病肾病患者血液微循环、蛋白尿、低蛋白血症,减轻氧化应激与肾损伤[13]。臣药为炒苍术、炒白术、茯苓、防风,此4味药辅助黄芪补气,同时可以祛除因气虚导致水液代谢障碍产生的湿邪。湿浊之邪是糖尿病肾病Ⅲ期发病之标,而脾肾气虚是发病之本。只有标本同治,才有利于疾病的痊愈。炒白术具有补气健脾、燥湿利水功效。炒苍术具有燥湿健脾、祛湿浊功效。《珍珠囊》云:“能健胃安脾,诸湿肿非此不能除。”现代研究显示白术、苍术可以增强特异性免疫和非特异性免疫作用,提高机体的免疫力[14]。茯苓具有健脾利水渗湿作用,防风具有祛风胜湿功效,两药合用使湿浊之邪从小便、玄府而解。现代研究显示茯苓可以改善糖尿病患者的体质量、BMI、腰围,同时可以改善患者的胰岛素抵抗,对肾小球具有保护作用[15]。炒白芍为佐制药,白芍酸寒敛阴而和脾,可以制约燥湿、渗湿、胜湿过度导致的阴伤。升麻为佐助药,具有升阳举陷功效,恢复脾升胃降功能,使清阳上升,浊阴下降,张大宁教授重用升麻治疗糖尿病肾病,可以明显改善糖尿病肾病患者的蛋白尿[16]。炙甘草为使药,具有调和诸药作用。
本研究显示健脾补肾、益气祛浊法治疗糖尿病肾病Ⅲ期疗效显著,可有效降低患者β2-MG、UAER、SCr水平,改善糖尿病肾病患者体内免疫功能,有效保护糖尿病肾病Ⅲ期患者的肾小球,延缓糖尿病肾病进展。
