95例患儿的听力损失高危因素与耳聋基因的相关性
2021-02-11余凤慈谭允宁邝雪芳何清泉
余凤慈,刘 芸,谭允宁,邝雪芳,何清泉
(佛山市妇幼保健院耳鼻咽喉科,广东 佛山 528000)
听力损失是导致耳聋障碍的常见疾病,新生儿发病率约为2.5‰[1],而发病的新生儿中约1/2存在导致听力损失的高危因素[2]。既往对新生儿听力筛查与听力损失高危因素的相关研究较多,对耳聋基因筛查的研究也陆续有所报道,但对耳聋基因异常与耳聋高危因素的相关性研究不多。本研究选择2015年1月1日至2017年12月31日于佛山市妇幼保健院听力中心就诊的存在高危因素并检查发现听力损失的患儿进行耳聋基因筛查,探讨听力损失高危因素与耳聋基因异常的相关性。
1资料与方法
1.1研究对象
选择2015年1月1日至2017年12月31日在佛山市妇幼保健院就诊的有听力损失高危因素同时存在听力筛查异常的患儿95例为研究对象,男52例,女43例。研究对象纳入标准:①患儿年龄为0~3岁;②快速脑干诱发电位(automated auditory brainstem response,AABR)和(或)耳声发射(otoacoustic emission,OAE)检查未通过;③声导抗仪(中耳分析仪)和耳内镜检查排除中耳积液;④行听性脑干检查V波阈值>30dBnHL;⑤具有耳聋高危因素的患儿;⑥通过医院伦理委员会认证并审批通过,患儿家属的同意,并签订知情同意书。
听力损失程度分级:根据听力较好耳的听性脑干诱发电位(auditory brainstem response,ABR)的波V阈值将听力损失程度分为:V波阈值≤30dBnHL为正常,31~50dBnHL为轻度听力损失,51~70dBnHL为中度听力损失,71~90dBnHL为重度听力损失,≥1dBnHL为极重度听力损失[3]。
1.2耳聋基因检测
选取2015年1月1日至2017年12月31日在佛山市妇幼保健院听力中心就诊的病例,通过采集末梢血,制作成血片送至深圳华大基因研究院,采用基质辅助激光解吸附或电离飞行时间质谱技术,结合PCR原理和质谱技术,高通量检测耳聋易感基因GJB2、GJB3、SLC26A4和线粒体12SrRNA(MTRnR1)的20个突变位点的突变情况,包括GJB2位点:235de1C,167de1T,176_191de116 GCTGCAAGAACGTGTG,299_300de1AT,35de1G;GJB3位点:538C>T,547G>A;SLC26A4位点:IVS7-2A>G,281C>T,1174A>T,1226G>A,IVS15+5G>A,1975G>C,2027T>A,2162C>T,2168A>G,1229C>T,589G>A;线粒体12SrRNA位点:1494C>T,1555A>G。
1.3问卷调查
统一设计调查问卷,采用现场调查方式。问卷内容主要包括:13项听力损失高危因素,听力损失高危因素的统计参照中华人民共和国卫生部印发的《新生儿疾病筛查技术规范(2010年版)》。患儿就诊时,接诊医生先让患儿家长填写问卷内容,再询问患儿家长并查看患儿的既往病史资料,内容包括:一般情况,有无先天性耳聋家族史、新生儿黄疸达到换血要求、新生儿窒息、入住新生儿重症监护病房(neonatal intensive care unit,NICU)、TORCH感染、出生低体重(<1 500g)、新生儿呼吸窘迫综合征、颅面形态畸形等,颅面形态畸形包括耳廓、耳道畸形等。
1.4统计学方法
应用SPSS 25.0统计软件对数据进行分析,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1听力测试结果
95例受检者中,重度及以上听力损失21例,中度听力损失34例,轻度听力损失40例;发现耳聋基因突变者10例,占10.53%(10/95),其中GJB2基因突变占比为6.32%,SLC26A4基因突变占比为4.21%。
2.2耳聋基因筛查结果
有高危因素的听力损失患儿耳聋基因异常情况见表1。其中有永久性听力障碍史(先天性耳聋家族史)的31例患儿无合并其他高危因素,24例入住NICU的患儿中有17例新生儿黄疸达到换血要求、新生儿窒息、机器通氧超过48h的患儿是重复病例;13例机器通氧超过48h的患儿分别与出生低体重(<1 500g)、新生儿呼吸窘迫综合征的患儿为重复病例,其中6例出生低体重(<1 500g)、7例新生儿呼吸窘迫综合征的患儿分别与机器通氧超过48h的患儿为重复病例,实际总病例数为95例。
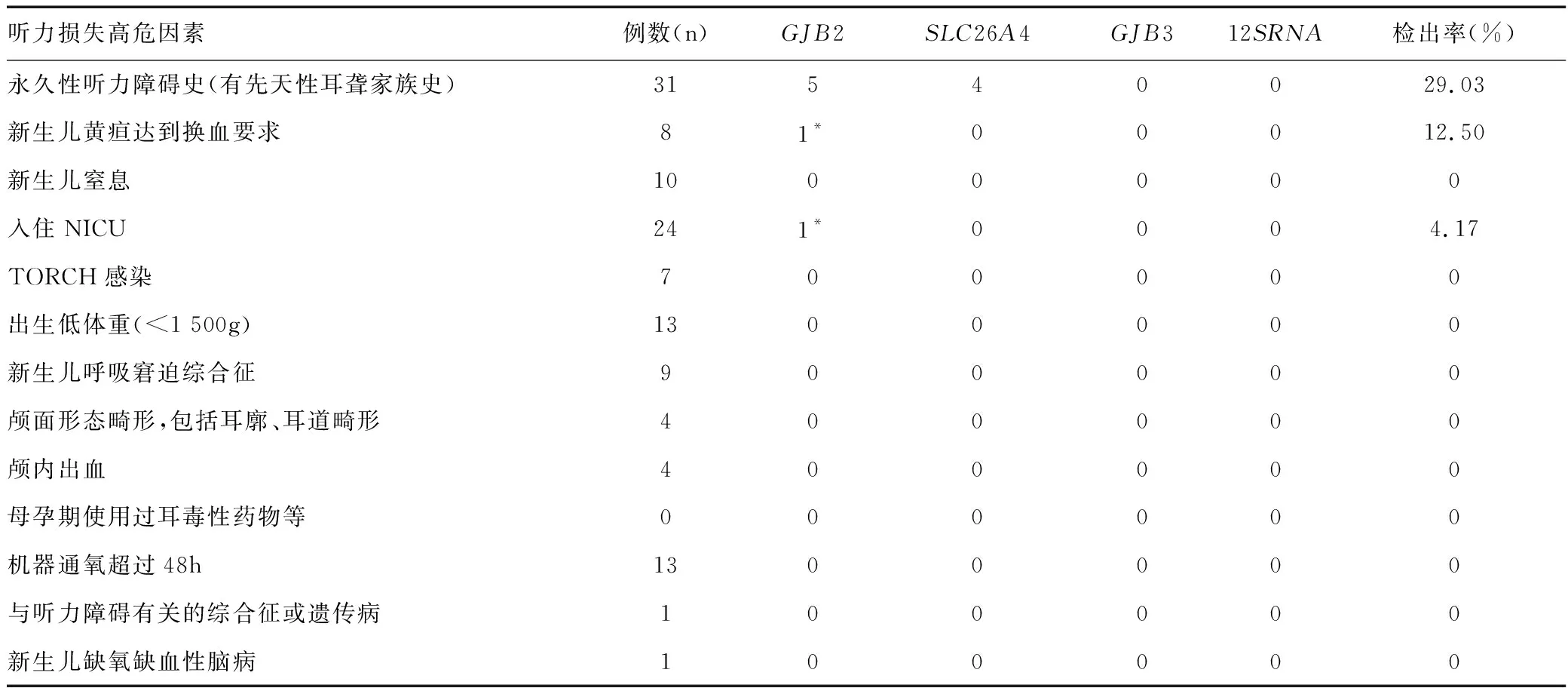
表1 不同高危因素的听力损失患儿耳聋基因突变分布Table 1 Distribution of deafness gene mutation in children with hearing loss with different high-risk factors
31例有永久性听力障碍史(先天性耳聋家族史)的患儿中,检出有耳聋基因突变9例,检出率为29.03%,占比最高。其他高危因素中,其中入住NICU及新生儿黄疸达到换血要求这两项分别有1例患儿发病,实际为同一个病例。有永久性听力障碍史(先天性耳聋家族史)的患儿与入住NICU的患儿的耳聋基因突变检出率比较,差异有统计学意义,χ2=5.622,P<0.05;与新生儿黄疸达到换血要求的患儿比较,差异无统计学意义,χ2=0.912,P>0.05。其他有高危因素发病的患儿未携带突变的耳聋基因。
2.3耳聋基因异常分布
10例耳聋基因突变者中,GJB2基因突变占比为60.0%,SLC26A4基因突变占比为40.0%。具体耳聋基因异常情况见表2。
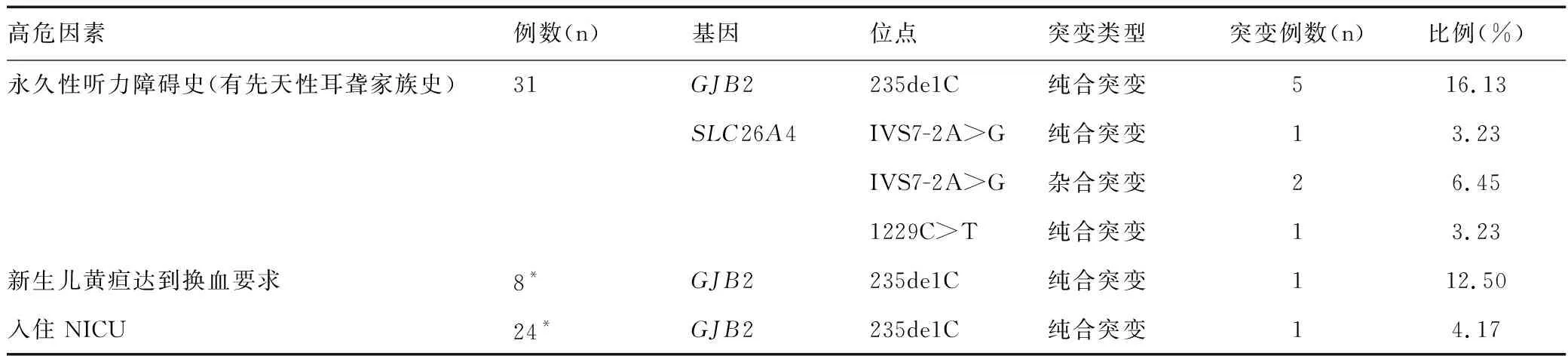
表2 10例耳聋基因突变检测结果Table 2 Result of detection of gene mutation in 10 cases with deafness
2.4耳聋基因异常患儿的其他家庭成员耳聋基因异常情况
5例GJB2基因突变患儿父母耳聋基因筛查结果显示,1例患儿父亲、母亲均为235de1C纯合突变,4例患儿的父亲、母亲均为235de1C杂合突变,1例GJB2基因突变患儿父母未做耳聋基因筛查,见表3。
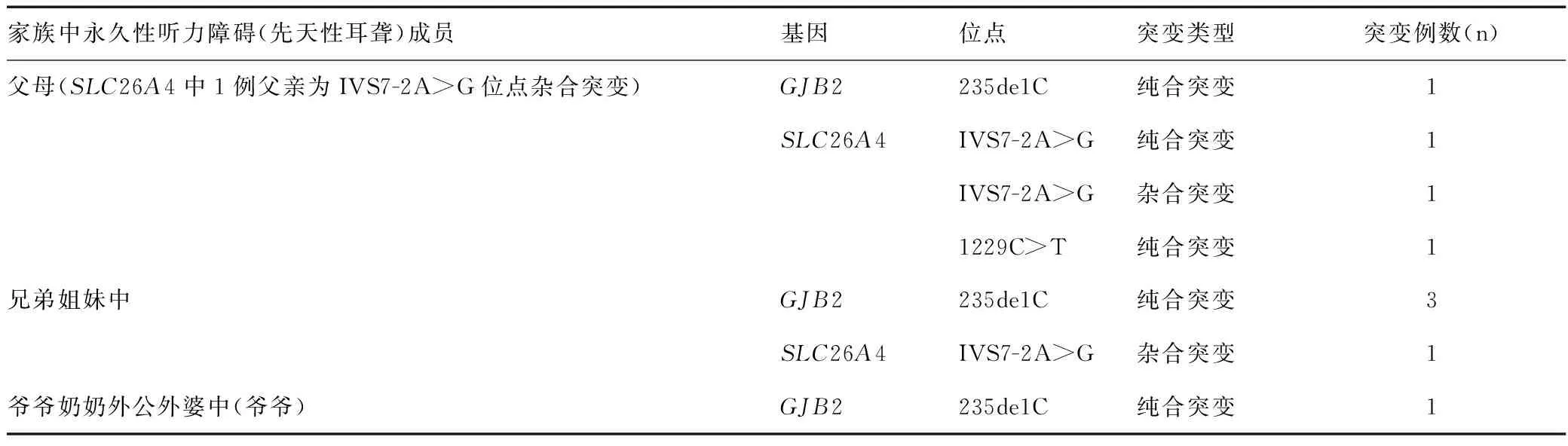
表3 耳聋基因异常患儿的其他家庭成员耳聋基因异常情况Table 3 Gene abnormalities of other family members of children with deafness gene abnormalities
2.5耳聋基因异常患儿的听力损失情况
6例GJB2基因突变患儿,均为双耳重度或重度以上听力损失,4例SLC26A4基因突变患儿,目前其中1例双耳重度以上听力损失,1例双耳中度听力损失,1例一耳中度、一耳轻度听力损失,1例双耳轻度听力损失。GJB2、SLC26A4基因突变患儿不同听力损失程度分布见表4。

表4 GJB2、SLC26A4基因突变患儿不同听力损失程度分布(n)Table 4 Distribution of hearing loss in children with GJB2、SLC26A4 gene mutation(n)
3讨论
3.1听力损失与耳聋基因突变相关
0~12岁发病的GJB2及SLC26A4基因突变相关耳聋,发病年龄主要集中在婴儿及幼儿期,均以极重度听力损失为主,且发病年龄越小,极重度听力损失比例越高[4]。人群中致聋基因突变携带率高[5],其中GJB2基因突变携带率为8%~9%,SLC26A4 基因突变携带率1%~2%,线粒体基因突变携带率为0.23%[6]。先天性耳聋患者中的耳聋基因携带率更高,有报道提示大约60%的新生聋儿与遗传因素有关[7]。GJB2基因是引起我国常染色体隐性遗传性非综合征型耳聋的最主要致病基因,在普通耳聋群体中检出率为15%~25%[8-10];SLC26A4基因在耳聋患者中的突变检出率为5%~15%[10-12]。本研究主要对听力损失患儿进行统计,发现10.53%与耳聋基因相关,其中GJB2基因突变携带率约为6.32%,SLC26A4 基因突变携带率约为4.21%,考虑到本研究仅对4个常见的耳聋基因的20个位点进行了检测,纳入的病例有限,具有局限性。
3.2具有高危因素的听力损失患儿GJB2基因突变分析
GJB2 基因突变可引起编码的缝隙连接蛋白26(connexin26,Cx26)异常,导致K+进入内淋巴液的循环受阻,进而引起Corti氏器钾中毒,最终引起感音神经性聋,是最常见的致聋因素[13]。2018年王登茂等[14]报道,其研究中的GJB2基因235delC位点纯合突变患儿及235delC位点复合突变患儿,其听力损失均较为严重。本研究中10例耳聋基因突变并听力损失的患儿,6例GJB2基因突变患儿均为双耳重度或重度以上听力损失,1例GJB2基因突变患儿家族中未有先天性耳聋家族史,父母也未行耳聋基因筛查,5例GJB2基因突变患儿家族中有先天性耳聋患者,其中1例为父母双方均为GJB2基因235de1C位点纯合突变,3例为兄弟姐妹中有GJB2基因235de1C位点纯合突变,1例为爷爷GJB2基因235de1C位点纯合突变,考虑均与遗传相关,父母双方各将携带的GJB2基因突变位点遗传给患儿而致病。
3.3具有高危因素的听力损失患儿SLC26A4基因突变分析
SLC26A4基因突变主要表现为前庭导水管扩大,感音神经性听力障碍,可引起中度至极重度耳聋[15]。SLC26A4基因突变是引起中国人大前庭水管综合征(enlarged vestibular aqueduct,EVA)的主要原因[16]。部分EVA患儿出生时听力可正常,1岁以后患儿开始行走活动,容易发生头部碰撞,碰撞后内淋巴液经扩大的前庭水管从内淋巴囊倒流入耳蜗或前庭,损伤毛细胞,从而导致波动性听力下降[17]。本研究的10例基因突变患儿中,4例SLC26A4基因突变患儿,听力损失以轻、中度听力损失多,但当发生头部碰撞等,会导致波动性听力下降;1例患儿IVS7-2A>G位点纯合突变,其父母也均为此位点纯合突变;1例患儿1229C>T位点纯合突变,其父母也均为此位点纯合突变,其父母双方各将SLC26A4基因突变位点遗传给患儿,导致患儿也出现此基因突变位点的纯合突变;2例SLC26A4基因IVS7-2A>G位点杂合突变患儿;1例父亲、1例哥哥为SLC26A4基因IVS7-2A>G位点杂合突变,均考虑为父母一方将SLC26A4基因IVS7-2A>G位点遗传给患儿,此2例患儿检测出SLC26A4基因单个位点突变。2018年于晓宇等[18]报道对中国华东地区135例非综合征性EVA耳聋先证者SLC26A4 基因筛查中,也有报道非综合征性EVA耳聋患者携带SLC26A4单等位基因突变,74.07%的患者携带有SLC26A4双等位基因突变,7.41%的患者携带SLC26A4单等位基因突变,而18.52%的患者未检测到任何SLC26A4基因突变;另一方面本检测为耳聋基因筛查,具有局限性,而SLC26A4基因含21个外显子[14],可能还有SLC26A4基因其它位点的杂合突变但未在此次检测范围内,建议进行该基因外显子测序。
3.4永久性听力障碍史与耳聋基因突变相关性
本研究中10例耳聋基因突变并听力损失的患儿,其中9例具有永久性听力障碍史这一高危因素,占永久性听力障碍史高危因素患儿的29.03%,检出率最高,与其他高危因素中有发病并入住NICU的患儿比较,差异具有统计学意义(P<0.05)。GJB2基因突变患儿与SLC26A4基因突变患儿的对比,由于病例数较少,未做统计学分析。轻、中度听力损失患儿中,SLC26A4基因突变多见,重度及以上听力损失中,GJB2基因多见。
耳聋是最主要的感觉缺陷之一,我国每年新增6万~8万听力障碍儿童[19],流行病学研究发现中国人群的耳聋主要由GJB2、SLC26A4、线粒体12SrRNA等基因突变引起,但不同的地区突变位点存在差异[20]。本研究提示,95例患儿的听力损失高危因素中,永久性听力障碍史(有先天性耳聋家族史)与耳聋基因GJB2、SLC26A4异常具有相关性,永久性听力障碍史(有先天性耳聋家族史)的家庭,部分耳聋遗传与耳聋基因GJB2、SLC26A4异常遗传相关,当父母双方均同时携带同一致病耳聋基因,包括同一基因相同位点、不同位点,就有一定几率生出耳聋患儿,根据遗传模式,告知先天性耳聋患儿发生的概率和风险[21]。具有永久性听力障碍史的家庭,家庭成员均须进行耳聋基因筛查,对耳聋遗传给下一代的预防具有重要意义,同时,通过耳聋基因筛查,可以发现遗传性耳聋者。早诊断,早干预,早期发现耳聋基因携带者,为耳聋遗传咨询提供依据,指导减少相同基因携带者婚配,对预防日后耳聋患儿出生有远期意义。
