超声引导颈浅丛神经阻滞联合全身麻醉对颈动脉内膜剥脱术患者术后恢复质量及认知功能的影响
2020-10-09王涛陈秀侠黄晶晶孟香弟李霞
王涛,陈秀侠,黄晶晶,孟香弟,李霞
(徐州医科大学:1麻醉学系,2附属医院麻醉科,3急救与救援医学系,江苏 徐州 221004)
缺血性脑卒中是威胁我国居民健康的重要的脑血管疾病。颈动脉内膜斑块切除术(carotid endarterectomy,CEA)是现有治疗颅外段颈动脉粥样硬化性严重狭窄、保证颅脑灌注的最有效手段[1,2]。CEA易发生心血管和呼吸系统并发症,因此围术期需维持全身循环稳定,减轻疼痛和炎性应激反应,避免出现心、脑、肺等重要器官的损害[3]。近年来,CEA的麻醉方式主要包括颈丛神经阻滞、全身麻醉等[4, 5]。本研究主要分析比较超声引导下颈浅丛神经阻滞联合全身麻醉与单纯全身麻醉对CEA患者恢复质量(quality of recovery-15,QoR-15)和简易精神状态检查(mini-mental state examination,MMSE)评分的影响,评估超声引导下颈浅丛神经阻滞联合全身麻醉在CEA中的应用价值。
1 对象与方法
1.1 研究对象
选取2018年11月至2019年8月在徐州医科大学附属医院择期行颈动脉内膜剥脱术的患者60例。入选标准:(1)年龄50~75岁;(2)美国麻醉医师协会分级(American Society of Anesthesiologists,ASA)Ⅱ~Ⅲ级;(3)术侧为单侧;(4)心、肺、肝肾功能无明显异常;(5)签署知情同意书并愿意接受随访。排除标准:(1)既往有抑郁、精神分裂等精神疾病史;(2)对侧颈动脉重度及以上狭窄;(3)有局麻药过敏史、颈部感染;(4)呼吸道梗阻、甲亢等病史;(5)有颅脑手术或脑外伤病史;(6)术前有明显失语、认知功能障碍、运动缺损等临床卒中症状。采用随机数表法分为2组:超声引导颈浅丛神经阻滞联合全身麻醉组(研究组)和全身麻醉组(对照组),每组30例。本研究经医院伦理委员会批准(XYFY2019-KL077),患者均签署知情同意书。
1.2 麻醉方法
患者入室后常规开放外周静脉通路,进行桡动脉穿刺置管并监测有创动脉压。研究组患者于麻醉诱导前先在超声引导下行颈浅丛神经阻滞,经过超声定位后以平面外技术进针,确认针尖位于胸锁乳突肌浅层、颈浅筋膜与颈深筋膜浅层之间,回抽无血后注射1%利多卡因 + 0.25%罗哌卡因10 ml。余操作2组均相同。麻醉诱导采用静脉给予依托咪酯0.3 mg/kg、舒芬太尼0.2 μg/kg、苯磺酸顺式阿曲库铵0.3 mg/kg,气管插管后行机械通气,控制呼吸频率12 次/min,潮气量6~8 ml/kg,维持呼气末二氧化碳分压(partial pressure of carbon dioxide in end expiration,PETCO2)约40 mmHg(1 mmHg=0.133 kPa)。麻醉维持采用全凭静脉麻醉方式:丙泊酚0.05~0.10 mg/(kg·min)、瑞芬太尼0.05~0.30 μg/(kg·min),使脑电双频指数(bispectral index,BIS)值维持在40~50,术中间断给予苯磺酸顺式阿曲库铵维持肌肉松驰,维持体温在36℃~37℃。术中循环的管理策略:取患者术前3天各测量时间点的无创袖带压的平均值为基础血压。在诱导后颈动脉阻断开放前将平均动脉压(mean artery pressure,MAP)维持在基础水平,在颈动脉阻断期,将MAP提高10%~20%,颈动脉阻断开放后,维持MAP为基础血压的85%~90%。术中升压药选择泵注去氧肾上腺素,降压药为乌拉地尔。根据术中血压情况适当调整血管活性药的使用。其中在颈动脉阻断与颈动脉开放期间控制性升压与降压阶段,维持MAP的相关血管活性药物不计入使用率。
1.3 观察指标
(1) 术前1 d(S1)、术后1 d(S2)、术后2 d(S3)、术后7 d(S4)时的QoR-15和MMSE评分。(2)基础(T1)、麻醉诱导后(T2)、切皮时刻(T3)的收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)、MAP、心率(heart rate,HR)。(3)围术期主要不良事件(低血压、高血压、恶心呕吐、低氧血症等)及血管活性药(升压药、降压药)使用率。(4)术中舒芬太尼、瑞芬太尼、丙泊酚用量。
QoR-15量表总分为150分,分值越高代表恢复越好,包括身体舒适性、自理能力、心理支持、情绪状态和疼痛5个方面,绝大部分患者3 min内可以完成,一般认为QoR-15评分差值≥10分有临床意义[6],且其中的疼痛评分越低代表疼痛程度越高。所有患者恢复质量及认知功能评分均由受过训练的同一实验者进行测试与评估。
1.4 统计学处理
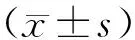
2 结 果
2.1 2组患者基线资料比较
2组患者基线资料比较差异无统计学意义(P>0.05;表1)。
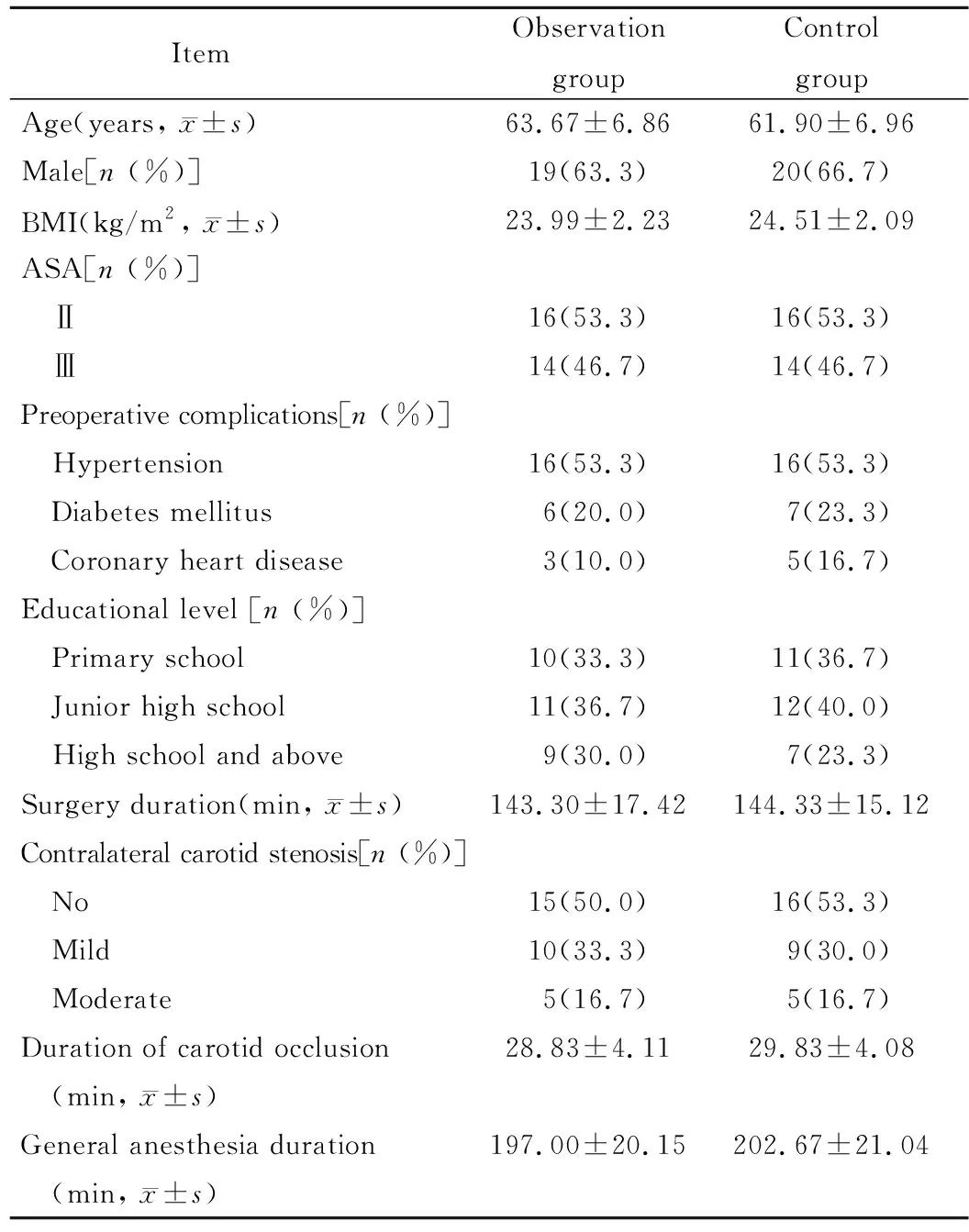
表1 2组患者基线资料比较Table 1 Comparison of baseline data between two groups (n=30)
2.2 2组患者各时间点QoR-15评分比较
与术前比较,对照组术后1、2 d时的QoR-15总分、身体舒适度、自理能力、疼痛评分均显著降低(P<0.05),研究组术后1、2 d时QoR-15总分、自理能力、疼痛评分降低(P<0.05),而2组术后7 d时QoR-15总分、身体舒适度、自理能力、心理支持、情绪状态、疼痛评分差异均无统计学意义(P>0.05)。研究组患者术后1 d时的QoR-15总分、身体舒适度、疼痛得分以及术后2 d时的自理能力、疼痛得分均显著高于对照组患者,差异均有统计学意义(P<0.05),2组患者各时间点的情绪状态、心理支持评分组间比较差异均无统计学意义(P>0.05;表2)。
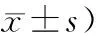
表2 2组患者各个时间点QoR-15评分比较Table 2 Comparison of QoR-15 score at different time points between two groups (n=30, points,
2.3 2组患者各时间点MMSE评分比较
2组患者MMSE评分在各时间点组间比较差异均无统计学意义(P>0.05)。与术前比较,2组患者术后各时间点的MMSE值均明显降低,差异有统计学意义(P<0.05;表3)。
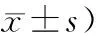
表3 2组患者各时间点MMSE评分比较Table 3 Comparison of MMSE scores at different time points between two groups (n=30, points,
2.4 2组患者各时间点血流动力学的比较
与术前比较,2组患者麻醉诱导后的DBP、MAP、HR均明显降低(P<0.05),对照组切皮时刻的SBP、DBP、MAP均增高,而研究组仅HR减慢(P<0.05)。研究组患者切皮时的SBP、DBP、MAP、HR均显著低于对照组(P<0.05),说明研究组血流动力学更稳定(表4)。
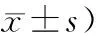
表4 2组患者各个时间点SBP、DBP、MAP、HR的比较Table 4 Comparison of SBP, DBP, MAP, HR at different time points between two groups (n=30,
2.5 2组患者围术期主要不良事件发生率及血管活性药物使用率的比较
研究组患者高血压、恶心呕吐、低氧血症发生率及降压药物使用率均显著低于对照组,差异有统计学意义(P<0.05;表5)。

表5 2组患者围术期主要不良事件发生率及血管活性药物使用率的比较Table 5 Comparison of incidence of major adverse events and use of vasoactive drugs between two groups during perioperative period [n=30, n(%)]
2.6 2组患者舒芬太尼、瑞芬太尼、丙泊酚用量比较
研究组舒芬太尼、瑞芬太尼、丙泊酚用量显著少于对照组,差异有统计学意义(P<0.05;表6)。
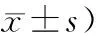
表6 2组患者舒芬太尼、瑞芬太尼、丙泊酚用量的比较Table 6 Comparison of drug dosage of sufentanil, remifentanil and propofol between two Groups (n=30,
3 讨 论
CEA围手术期常发生心血管和呼吸系统的并发症,如低血压、高血压、低氧血症等。Ben等[7]研究发现,CEA术后高血压发生率与手术技术无关。对于术中循环的管理标准尚有争议,目前多数建议将颈动脉阻断期的MAP维持在基础值的10%以上,用以维持足够的脑灌注[8],可通过对大脑灌注状态的监测来指导升压药的选择及血压的调控[9]。丙泊酚与七氟烷均具有降低脑代谢的作用,可防止发生脑缺血再灌注损伤。有研究表明,相较于七氟醚,丙泊酚可以更好地使脑血流量与脑代谢量相匹配,从而达到更好的脑保护作用[10],故本实验采用丙泊酚-瑞芬太尼方案维持麻醉。
本研究结果显示,相较于对照组,研究组患者能减少术中血管活性药物的使用,且围术期高血压、低血压、恶心呕吐、低氧血症等并发症的发生率明显降低。患者的理想术后恢复标准包括无不适症状、情绪稳定、生理功能正常、精神旺盛的状态以及无术后疼痛,因为术后急慢性疼痛会严重影响患者的生活质量。而术后QoR-15评分在适宜性、信度、精确度、可解释性、可接受性和可行性等方面均有很高的价值[11],评估效果全面、性能完善,故近年来得到广泛应用。本研究结果显示,相较于对照组,研究组患者能明显提高术后短期恢复质量评分,降低术后疼痛程度,提高患者舒适度。可能机制是联合麻醉能明显减弱患者CEA术中的应激反应,维持血流动力学稳定。颈丛神经阻滞可抑制颈动脉窦和迷走中枢,引起交感中枢兴奋造成血压升高、HR增快,联合麻醉中全身麻醉可降低此心血管副反应;同时,联合麻醉能阻断手术创伤应激所致的儿茶酚胺升高[12],在满足镇痛效果的同时减少了麻醉药物的使用量[13]。CEA围术期麻醉及手术风险极高,对于伴有呼吸、心血管系统疾病等合并症的高风险患者,CEA更适合在颈丛神经阻滞联合全身麻醉下完成[13]。
术后认知功能障碍是老年人术后极易出现的神经系统并发症,表现为记忆受损、社交能力和认知能力发生障碍及人格发生改变[14]。颈动脉狭窄患者由于术前长期脑血流减少,脑实质存在病变,会有一定程度认知功能障碍。术后认知功能障碍的成因复杂,包括术前脑损伤、脑灌注不足、心房颤动、心肌缺血、全身炎症反应等[15]。本研究结果显示,CEA术中采用超声引导颈浅丛联合全身麻醉能很好地保证心脑血供,避免术中血压的骤升、骤降,明显提高麻醉安全和质量,从而降低围术期可能发生术后认知功能障碍的危险因素。本研究的局限性在于:因患者出院后条件限制无法准确采集MMSE评分,故未能对患者进行术后长期随访评定。本研究未设立单纯颈丛神经阻滞组,是因为全身麻醉状态下更有利于外科医师手术操作,同时大多患者要求全身麻醉。
综上所述,本研究证实超声引导颈浅丛神经阻滞联合全身麻醉能减少麻醉药及血管活性药物的用量,有助于维持围术期患者血流动力学稳定,有利于在身体舒适度和疼痛方面改善CEA患者术后恢复质量,值得临床推广。
