老年渗出-缩窄性心包炎一例
2020-09-01黄蔚张德强白丽邵莉邢云利
黄蔚,张德强,白丽,邵莉,邢云利
(首都医科大学附属北京友谊医院老年科,北京 100050)
1 临床资料
患者,男性,71岁,因“发热伴咳嗽、咳痰十余天,喘憋2 d”入院。既往史:高血压病(未服药);亚临床甲状腺功能减低,低钠血症。否认结核。母亲因肺结核去世。查体:体温36.5℃,脉搏88次/min,呼吸频率19次/min,血压111/61 mmHg(1 mmHg=0.133 kPa)。喘息状,双侧颈静脉怒张,双肺呼吸音粗,左下肺湿啰音;心音低钝,肝肋下三指,双下肢无水肿。
辅助检查血常规:白细胞(white blood cell,WBC)12.11×109/L,中性粒细胞百分比(granulocyte%,GR%)71.3%。生化:钾(kalium,K)4.0 mmol/L,钠(natrium,Na)128.0 mmol/L,肌酐(creatinine,Cr)119.0 μmol/L,白蛋白(albumin,ALB)39.0 g/L。氨基末端脑钠肽前体(N-terminal pro B type natriuretic peptide,NT-proBNP)1 001 pg/ml。超声心动图:心包积液(大量)。超声:双侧胸腔积液,左3.6 cm,右5.2 cm;腹腔积液10.2 cm。胸部CT:右肺上叶钙化灶;纵隔多发淋巴结,部分较前稍增大。入院诊断为多浆膜腔积液。
相关检查(1)感染方面:中性粒细胞碱性磷酸酶、内毒素、降钙素原阴性。(2)肿瘤方面:CA125升高,114.3 U/ml。PET-CT示左肺上叶尖后段及下叶背段多发索条,部分支气管牵拉扩张,右肺上叶前段胸膜下结节灶,氟脱氧葡萄糖(fludeoxyglucose,FDG)代谢轻度增高,考虑结核可能。纵膈、双肺门多发稍肿大淋巴结,FDG代谢增高,考虑良性病变。(3)风湿免疫:免疫球蛋白 + 补体、可提取性核抗原(extractable nuclear antigen,ENA)、抗核抗体(antinuclear antibodies,ANA)、抗中性粒细胞胞质抗体(antineutrophil cytoplasmic antibodies,ANCA)均阴性。血沉22 mm/h。(4)结核:结核感染T细胞为0。
患者家属不同意行心包穿刺,遂给予抗感染利尿治疗。1周后患者喘憋改善,腹腔积液消失,心包积液由大量减至中量,心脏可闻及心包摩擦音,但右侧胸水未见减少,且出现午后低热(体温37.5℃~38℃),给予右侧胸腔置管,可见似静脉血样胸水。胸水化验示Rivalta阳性,比重>1.018;有核细胞计数10 392×106/L,单个核细胞54%,多核细胞46%;胸水蛋白/血液>0.5。胸水细菌培养阴性;未见恶性细胞。胸水结核聚合酶链反应阴性。结合PET-CT结果,结核病医院会诊考虑结核不除外,给予抗痨治疗体温降至正常。1周后患者再次出现喘憋,活动耐量明显减低。查体:血压 90~100/50~60 mmHg,心率91次/min,心包摩擦音消失,双下肢水肿。心脏核磁提示:少量心包积液,心脏舒张运动减弱,心包膜增厚,厚度约4.5 mm;考虑为缩窄性心包炎。心外科建议抗痨2个月手术治疗。后患者带抗痨药物、利尿剂出院。
患者出院后1个月因活动后喘憋再次入院,增重约2.5 kg,每日托拉塞米20 mg + 螺内酯40 mg口服,尿量无增加。体温36.5℃,血压100/60 mmHg,颈静脉怒张,Kussmaul征阳性,可及奇脉,肘静脉压26 cmH2O(1 cmH2O=0.098 kPa),左中下肺可闻及湿啰音。心率98次/min,心音低钝,肝脾肋下三指,双下肢凹陷性水肿,包皮水肿。右侧胸腔积液7.8 cm,胸水性质为漏出液。腹水1.8 cm。超声心动图未见心包积液,左室壁活动减弱,室间隔抖动征,吸气时室间隔向左侧移动,吸气时E峰下降>25%(图1),二尖瓣环e′>8 cm/s。右心导管检查(图2):肺动脉舒张压、右心室舒张末期压力、右心房压力、腔静脉压分别为17,18,17,16 mmHg,均显著升高,且趋于同一水平。右心房压力曲线呈W型;左、右心室收缩压呈舒张早期下陷,即平方根型。再次心肌核磁(图3):心包膜增厚较前明显,最厚处约5.6 mm。

图1 超声心动图显示吸气时二尖瓣E峰下降>25%
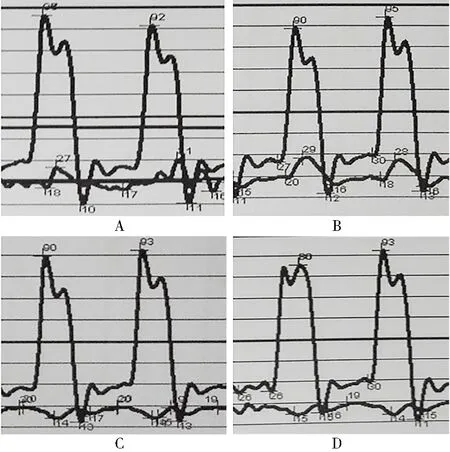
图2 右心导管检查显示肺动脉压力17 mmHg(A),右心室压力18 mmHg(B),右心房压力17 mmHg(C),上腔静脉压力16 mmHg(D)

图3 心脏核磁显示心包膜增厚,最厚处约5.6 mm
患者药物改善心衰效果欠佳,拟行心包剥脱术,术前评估冠状动脉为左主干 + 三支病变。外科在完成冠脉搭桥术后行心包剥脱术。术中显示心包增厚粘连严重,以左室面、膈面为著,剥脱心包最厚处为10 mm(图 4),病理提示增生变性的纤维组织,未见明确结核形态学改变。

图4 术中可见心包最厚处达10 mm
患者术后持续口服抗痨治疗1年,停用利尿剂,水肿消失,活动耐力改善。复查超声心动图,左房(left atrium,LA)36 mm, 左室舒张末内径(end diastolic dimension,EDD)46 mm,射血分数(ejection fraction,EF)68%。术后1.5年患者低钠血症严重,查皮质醇水平明显减低,节律丧失,考虑原发性慢性肾上腺皮质功能不全,结核可能性大。加用糖皮质激素后,患者乏力、纳差明显改善,血钠正常(137 μmol/L)。
2 讨 论
渗出-缩窄性心包炎为心包炎的一种,表现为心包积液渗出与缩窄同时存在,心包穿刺后如果右心房压力下降<50%或<10 mmHg可以诊断[1]。渗出-缩窄性心包炎在结核性心包炎患者中更常见,其发生受地域影响,多为血性渗出液[2]。一项西班牙研究入选1 184例心包炎患者,其中15例(1.3%)为渗出-缩窄性心包炎[2]。另一项南非研究入选68例结核性心包积液,渗出-缩窄性心包炎比例为53%[3]。在发展中国家,结核仍为心包积液的主要病因[4,5]。本例患者几乎同时出现心包积液及缩窄症状,虽未进行心包穿刺,根据发病经过仍考虑渗出-缩窄性心包炎[6]。正是有了这样的发病经过,让临床医师再次学习了大量心包积液、积液吸收、缩窄性心包炎典型的临床体征,如心包摩擦音、奇脉、Kussmaul征等。
缩窄性心包炎的治疗最终还要依靠外科介入,如果合并冠状动脉狭窄,则需要先行冠状动脉搭桥,以免心包剥离后心脏负荷急剧增加,诱发心肌缺血。剥离过程认真仔细,避免发生心脏破裂。
遗憾的是,该病的诊断最终还是依据临床特点、影像学改变及试验性抗痨等得出,心包活检没有典型的结核病灶。北京协和医院张丽华等[7]观察了150例缩窄性心包炎患者,其中118例考虑为结核性心包炎,104例进行了心包病理,仅有22.1%在增生的纤维结缔组织中见到干酪样坏死、上皮样肉芽肿等结核病特征;72.8%患者为非特异性炎症,表现为纤维结缔组织增生、玻璃样变、淋巴细胞浸润等。因此,结核性心包炎的病理和病原学检查阳性率较低。患者术后出现了慢性肾上腺皮质功能不全,该病病因在西方发达国家80%为自身免疫性,其次为感染[8]。而发展中国家中,结核仍是该病的首要原因,与心包炎可以同时存在[9,10]。
总之,尽管我国经济发展迅速,人民营养和健康状况改善,但对于老年人群,抵抗力下降,结核感染仍需警惕。
