罗哌卡因辅助地佐辛浸润麻醉对幕上肿瘤切除术患者的麻醉效果
2020-06-27王丹刘远春胡莉黄大雪
王丹,刘远春,胡莉,黄大雪
(四川省内江市第二人民医院麻醉科,内江 641100)
幕上肿瘤切除术为治疗幕上肿瘤的重要术式,疗效确切,但手术创伤较大,在麻醉恢复期易出现应激反应,致使血流动力学产生明显波动,增加手术风险性,且易引起躁动,影响患者术后恢复[1]。临床研究指出,术后疼痛为引起全身麻醉恢复期应激反应的重要原因,应用镇静药可在一定程度上降低全身麻醉恢复期应激反应发生的概率,但易造成苏醒延迟、呼吸抑制等不良反应[2]。地佐辛属一种阿片类受体激动-拮抗剂,能减少纯阿片类药物造成的机体依赖与药物滥用发生,具有良好镇静效果,同时对呼吸系统、胃肠道系统影响小,术毕前给予地佐辛能有效防止全身麻醉恢复期躁动[3]。罗哌卡因属酰胺类局麻药之一,麻醉效果良好,且具有一定镇痛作用,对神经毒性、心脏毒性低[4,5]。然而目前关于罗哌卡因辅助地佐辛麻醉应用于幕上肿瘤切除术的有关报道尚较少。本研究通过随机对照研究,分析了罗哌卡因辅助地佐辛浸润麻醉对接受幕上肿瘤切除术患者麻醉恢复时间及恢复期应激反应的影响,报告如下。
1 对象与方法
1.1 研究对象
选取2017年3月至2019年5月内江市第二人民医院麻醉科接受幕上肿瘤切除术患者60例。根据随机数表法将患者分为研究组和对照组,各组30例。纳入标准:(1)择期行幕上肿瘤切除术,实施全身麻醉;(2)年龄≤65岁;(3)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅱ级;(4)知晓本研究麻醉方案,签订知情同意书。排除标准:(1)肝肾功能出现严重异常;(2)合并免疫系统、精神系统、血液系统及呼吸系统疾病;(3)合并恶性肿瘤、凝血功能异常、严重感染;(4)长期应用镇痛、镇静药物;(5)过敏体质;(6)合并严重高血压、重度瓣膜病、心律失常。
1.2 方法
1.2.1 麻醉方法 2组患者均采取全身麻醉,入室后密切监测心率(heart tate, HR)、血压、血氧饱和度、心电图等,麻醉诱导前静注5 mg地塞米松,于气管导管表面均匀涂抹适量利多卡因凝胶。(1)麻醉诱导:静注0.05 mg/kg咪达唑仑(江苏九旭药业有限公司,国药准字H20113433)、1.5~2.0 mg/kg丙泊酚(四川国瑞药业有限责任公司,国药准字H20030115)、0.1~1.0 μg/kg舒芬太尼(宜昌人福药业有限责任公司,国药准字H20054171)、0.2 mg/kg苯磺顺阿曲库铵[上药东英(江苏)药业有限公司,国药准字H20060927]。麻醉诱导成功后采取气管插管,连接麻醉机实施机械通气,相关参数设置为潮气量8~10 ml/kg,氧流量1.5 L/min,通气频率10~12次/min,呼气末二氧化碳分压(end-tidal carbon dioxide pressure,PetCO2)维持在28~30 mmHg(1 mmHg=0.133 kPa)。(2)麻醉维持:持续静脉输注4~8 mg/(kg·h)丙泊酚,间断静注5~10 μg舒芬太尼、7 mg苯磺顺阿曲库铵。在缝合硬膜时静注4 mg托烷司琼,缝皮时终止输注丙泊酚、瑞芬太尼,术中维持患者体温≥36℃,脑电双频指数维持在40~50,HR与脉压波动幅度低于基础值20%,视情况追加麻醉用药或应用血管活性药物。对照组于切皮前10 min予以生理盐水20 ml浸润麻醉(1∶200 000肾上腺素),术毕前30 min静注10 mg地佐辛(扬子江药业集团有限公司,国药准字H20080329)。研究组于切皮前10 min予以罗哌卡因(河北一品制药股份有限公司,国药准字H20113463,浓度0.5%)浸润麻醉,术毕前30 min静注10 mg地佐辛。
1.2.2 观察指标及检测 (1)一般资料及手术情况。(2)麻醉前(T0)、术毕时(T1)、拔管即刻(T2)、拔管后30 min(T3)的HR、舒张压(diastolic blood pressure,DBP)、收缩压(systolic blood pressure,SBP)水平。(3)低血压发生率及血管活性药物使用情况。(4)2组患者T0、T1、T2、T3时应激反应指标。采集患者4 ml足背动脉血样,取2 ml以德国Roche公司生产的纤巧型血糖仪检测血糖(glucose,Glu)水平。将另2 ml血样离心处理,取血浆,-80℃储存待检。酶联免疫吸附法测定血浆肾上腺素(epinephrine,E)和去甲肾上腺素(norepinephrine,NE)水平,放射免疫法测定血浆皮质醇(cortisol,Cor)水平。检测试剂盒均购自上海雅吉生物有限公司,相关操作均严格按仪器及试剂盒说明书由医院专门人员执行。(5)患者气管拔管时间、麻醉恢复时间、镇痛效果持续时间等麻醉恢复情况。其中气管拔管时间为麻醉结束到拔除气管导管时间,麻醉恢复时间为麻醉结束到呼之睁眼时间,镇痛效果持续时间为麻醉结束到首次感觉疼痛时间。(6)2组患者麻醉苏醒期镇静程度、疼痛程度。应用Ricker镇静-躁动评分量表(sedation-agitation scale,SAS)评价镇静程度,分值范围1~7分,分值越低镇静程度越高,其中3~4分说明患者处于镇静及安静合作状态,利于手术进行[6];应用视觉模拟评分量表(visual analogue scale,VAS)评价疼痛程度,分值范围0~10分,分值越低疼痛程度越低[7]。(7)2组患者恶心呕吐、肌颤、高血压、头晕头痛等不良反应发生情况。
1.3 统计学处理
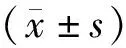
2 结 果
2.1 2组患者一般资料及手术情况比较
2组患者一般资料比较,差异无统计学学意义(P>0.05),均衡性较好。研究组患者术中丙泊酚、舒芬太尼用量低于对照组,差异有统计学学意义(P<0.05;表1)。
2.2 2组患者HR、DBP和SBP水平比较
T0时,2组患者HR、DBP、SBP水平相比差异无统计学意义(P>0.05)。T1、T2、T3时,研究组HR、DBP、SBP水平均低于对照组(P<0.05)。与T0时相比,研究组T1、T2、T3时HR、DBP、SBP水平变化不明显(P>0.05),但对照组T1、T2、T3时HR、DBP、SBP水平均显著升高,差异有统计学意义(P<0.05;表2)。
2.3 2组患者低血压发生率及血管活性药物使用情况
对照组和研究组分别发生6例和2例低血压,2组低血压发生率比较差异无统计学意义[20.00%(6/30`)和6.67%(2/30),χ2=1.298,P=0.255]。对照组使用血管活性药物NE、多巴胺、麻黄碱的患者分别有4、4和10例,研究组无患者使用NE,使用多巴胺、麻黄碱患者各2例。2组患者使用血管活性药物构成比比较,差异有统计学意义(χ2=6.667,P=0.010)。
2.4 2组患者应激反应指标比较
T0时,2组患者E、NE、Cor、Glu水平比较,差异无统计学意义(P>0.05)。在T1、T2、T3时,研究组E、NE、Cor、Glu水平显著低于对照组(P<0.05)。与T0比较,对照组T1、T2、T3时E、NE、Cor、Glu水平显著升高,但研究组T1、T2、T3时E、NE、Cor、Glu水平变化不明显,差异无统计学意义(P>0.05;表3)。
2.5 2组患者麻醉恢复情况比较
与对照组比较,研究组气管拔管时间[(15.41±3.20)和(24.02±4.93)min,t=8.024,P<0.001]、麻醉恢复时间[(10.67±3.38)和(15.24±4.26)min,t=4.603,P<0.001]显著缩短,镇痛效果持续时间[(11.73±1.59)和(7.91±1.28)h,t=10.250,P<0.001]显著延长,差异均有统计学意义。
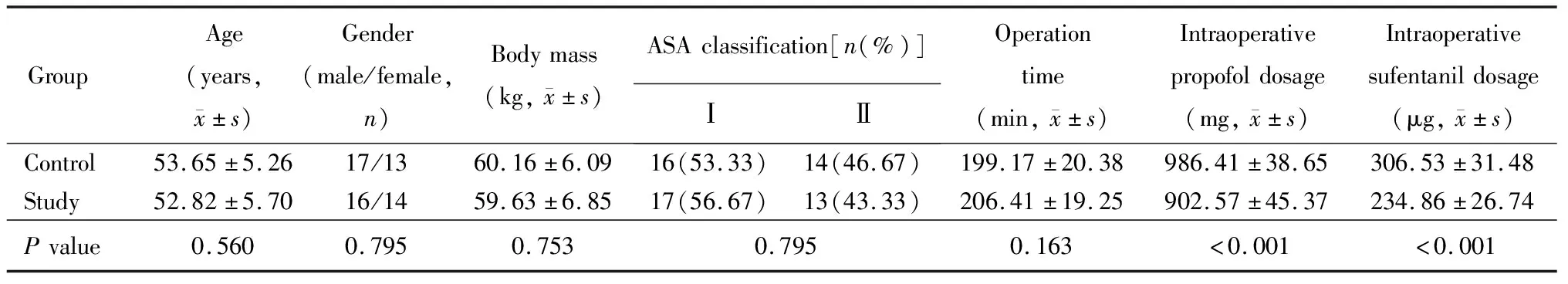
表1 2组患者一般资料比较
ASA: American Society of Anesthesiologists.
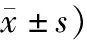
表2 2组患者HR、DBP及SBP水平比较
HR: heart rate; DBP: diastolic blood pressure; SBP: systolic blood pressure.T0: before anesthesia; T1: at the end of operation; T2: immediately after extubation; T3: 30 min after extubation.1 mmHg=0.133 kPa.Compared with T0,*P<0.05; compared with control group,#P<0.05.
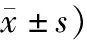
表3 2组患者应激反应比较
E: epinephrine; NE: norepinephrine; Cor: cortisol; Glu: glucose.T0: before anesthesia; T1: at the end of operation; T2: immediately after extubation; T3: 30 min after extubation.Compared with T0,*P<0.05; compared with control group,#P<0.05.
2.6 2组患者麻醉苏醒期SAS及VAS评分比较
与对照组比较,研究组麻醉苏醒期SAS[(3.82±0.41)和(5.06±0.50)分,t=10.504,P<0.001]和VAS[(2.25±0.21)和(4.30±0.36)分,t=26.941,P<0.001]均显著降低,差异有统计学意义。
2.7 2组患者不良反应发生率比较
研究组患者恶心呕吐1例,无肌颤,高血压1例,头晕头痛1例,对照组患者恶心呕吐2例,肌颤2例,高血压5例,头晕头痛1例。与对照组比较,研究组患者不良反应发生率显著降低[10.00%(3/30)和33.33%(10/30),χ2=4.812,P=0.028],差异有统计学意义。
3 讨 论
幕上肿瘤切除术属创伤性较大手术类型,患者在全身麻醉恢复期由于镇静、镇痛效果不佳易产生明显疼痛感,造成应激反应,引起躁动,于此期间可产生HR加快、血压与颅内压增高等表现,不利于患者术后恢复[8]。因此寻找一种安全有效的麻醉方案用以减轻全身麻醉恢复期应激反应一直是临床关注的重点。
有研究指出,有效镇痛是减轻全身麻醉恢复期应激反应的最重要手段[9]。地佐辛为新型混合性阿片类激动-拮抗剂,能激动κ受体,起到良好镇静、镇痛作用,且不会对δ受体产生明显影响,可一定程度降低呼吸抑制、焦虑、烦躁及对药物形成依赖性等发生风险;同时,对μ受体无激活作用,可充分松弛胃肠道平滑肌,缓解胃肠道不适感,减少恶心呕吐发生情况。此外,有研究报道,地佐辛应用于超前镇痛、术后镇痛及预防全身麻醉恢复期躁动、全身麻醉插管心血管反应等均有一定效果[10]。但亦有研究报道,单纯应用地佐辛麻醉后仍存在血流动力学波动较大、机体应激反应明显等情况[11]。
近年来,有报道认为,将局部药与地佐辛静脉麻醉相结合可显著减轻结直肠癌根治术患者全身麻醉恢复期应激反应,降低躁动发生风险[12]。本研究首次将罗哌卡因辅助地佐辛麻醉应用于幕上肿瘤切除术患者,结果发现,研究组T1、T2、T3时HR、DBP、SBP、E、NE、Cor、Glu水平及血管活性药物使用率均低于对照组,气管拔管时间、麻醉恢复时间短于对照组,镇痛效果持续时间长于对照组,这表明应用罗哌卡因辅助地佐辛麻醉可促进麻醉后恢复,稳定恢复期血流动力学,减轻恢复期应激反应,我们推测原因可能是罗哌卡因为新型酰胺类局部麻醉药,可在低浓度状态下起到阻滞分离作用,麻醉效果同布比卡因类似,但毒性较布比卡因显著降低,其主要是通过阻止钠离子流入至神经纤维细胞膜,进而对神经纤维形成可逆性阻滞,如此不但使局部镇痛效果持续时间延长,而且在高浓度时起到了收缩血管的作用[13]。本研究显示,研究组麻醉苏醒期SAS、VAS评分低于对照组。这亦从侧面证实了应用罗哌卡因辅助地佐辛麻醉可提升镇静、镇痛效果。在本研究中,研究组患者不良反应发生率显著低于对照组,提示应用罗哌卡因辅助地佐辛麻醉可减少不良反应发生,安全性较高。推测其原因可能与应用罗哌卡因辅助地佐辛麻醉后患者血流动力学更为平稳、躁动反应更少等有关。
综上,对幕上肿瘤切除术患者应用罗哌卡因辅助地佐辛麻醉能促进麻醉后恢复,稳定恢复期血流动力学,减轻恢复期应激反应,提高镇静、镇痛效果,减少不良反应发生,安全有效。但本研究样本量较少,且均源自一家医院,仍需多中心、大样本研究。
