91例新型冠状病毒肺炎CT演变特征
2020-06-23汪汉林梁奕王佳李自凯李贞凡娜范文辉
汪汉林,梁奕,王佳,李自凯,李贞,凡娜,范文辉
COVID-19传染性强、临床症状不典型、进展速度快,治疗难度大。本文回顾性分析经过咽拭子实时荧光逆转录聚合酶链式反应技术(reverse transcription-polymerase chain reaction,RT-PCR)确诊91例COVID-19患者CT征象发展与转归及影像特征,为临床治疗效果动态监测及病情评估提供重要信息。
材料与方法
1.临床资料
搜集长江航运总医院·武汉脑科医院2020年1月28日-3月5日出院新型冠状病毒肺炎患者91例,男40例,女51例,年龄17~90岁,平均年龄50岁。其中普通型患者69例,重型17例,危重型5例。同时搜集患者流行病学史、临床表现、实验室检查和影像学资料,并对治疗及转归情况进行回顾性分析。
纳入标准:①出现症状3d内入院;②具有肺炎影像学特征;③呼吸道标本检查新型冠状病毒核酸阳性。
出院标准:①体温恢复正常3d以上;②呼吸道症状明显好转;③肺部影像学显示急性渗出性病变明显改善;④连续两次呼吸道标本核酸检测阴性(采样时间至少间隔1d)[1]。
2.检查方法
患者在GE Light Speed 16排及Toshiba Aquilion ONE 320排上完成扫描,行深吸气后屏气扫描,范围自肺尖至肺底,扫描参数为管电压120 kV,自动毫安技术,层厚5 mm,层间距5 mm,FOV 40 cm×40 cm,矩阵 512×512。
由2名高年资放射诊断主治医师进行阅片,统计影像表现及病灶特征,当2名医师意见不一致时,由第3名副主任医师裁定。
结 果
1.新型冠状病毒肺炎患者的CT影像表现
分析91例新型冠状肺炎CT影像,其表现复杂、多样,具有12种影像征象(图1)。
2.新型冠状病毒肺炎患者影像学发展及转归
COVID-19患者根据病程严重程度可分为轻型、普通型、重症型及危重型[1]。
根据发病时间及机体对病毒反应不同推荐CT影像演变过程分为4期,早期、进展期、重症期与消散期[2-3]。回顾分析91例新型冠状病毒肺炎患者CT演变过程主要表现为:①普通型患者经过3~26d(平均14d)进入消散期(图2),其演变过程表现为早期→消散期(3例),早期→进展期→消散期(56例),早期→进展期→重症期→消散期(10例),出院时间13~40d(平均23d)。②重型患者经过8~27d(平均15d)进入消散期(图3~4),其演变过程表现为早期→进展期→消散期(6例),早期→进展期→重症期→消散期(11例),出院时间15~42d(平均26d)。③危重型患者经过14~22d(平均18d)发展进入消散期(图5~7),其演变过程均表现为早期→进展期→重症期→消散期(5例),出院时间19~45d(平均29d)。
91例新型冠状病毒肺炎患者平均转归时间及出院时间如表1。
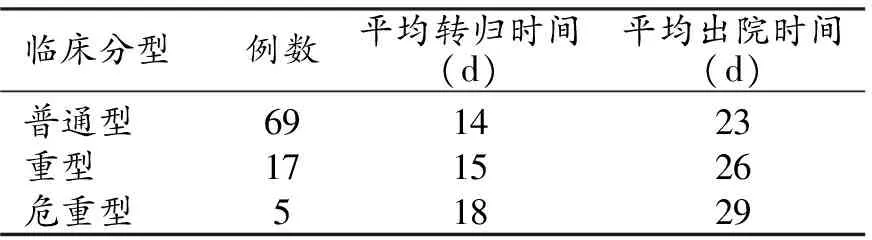
表1 91例新型冠状病毒肺炎患者平均转归与出院时间比较
普通型、重型及危重型患者CT动态演变过程如图2~7。
讨 论
新型冠状病毒属于β属的冠状病毒,有包膜,颗粒呈圆形或椭圆形,常为多形性,直径60~140nm,与人类SARS病毒核苷酸同源性达到78%,与MERS病毒的同源性达到约50%[4-5],其表面刺突糖蛋白(S蛋白)是主要致病物质。本次新发现的2019-nCoV是目前已知感染人的第7种冠状病毒[6],COVID-19诊断需依据临床表现、流行病学史、影像学检查及实验室检查等综合判断。病原学检测是其诊断的“金标准”,但敏感性偏低。CT影像学成为COVID-19病变早期发现和诊断最佳方法,且在动态监测疾病病情及评估严重程度中起到关键作用[7-8]。
由于COVID-19轻型患者无肺炎影像学表现,本研究未纳入轻型患者。本次研究普通型(69例)、重症型(17例)及危重型(5例)患者均为起病后3d内门诊入院CT检查首次发现病灶,当日住院治疗。回顾分析91例患者门诊当日临床表现多为发热、乏力、干咳等症状1~3d,普通型患者CT早期表现为单发或多发磨玻璃影、实性/亚实性结节,病灶仅累及单个肺叶,而重型及危重型患者早期表现均累及双肺,以多发磨玻璃影及小片状实变影为主,其中病灶位于双肺下叶胸膜下区或外中带75例。分析其原因可能2019-nCoV颗粒直径60~140nm,而肺泡直径200μm,肺泡孔直径10~15μm[9],病毒经气道吸入蔓延沉积于远端肺小叶组织,其表面S蛋白与人肺泡壁2型细胞ACE2受体结合,通过宿主蛋白酶裂解,从而侵犯呼吸道上皮细胞[10]。由于肺外带肺小叶较内侧发育更为成熟,病灶多表现为位于胸膜下及外中带,病毒颗粒直径远小于肺泡孔直径,可通过肺泡孔向周围自由扩散,表现出双肺沿支气管血管束分布磨玻璃阴影或实性/亚实性结节影[11-13]。
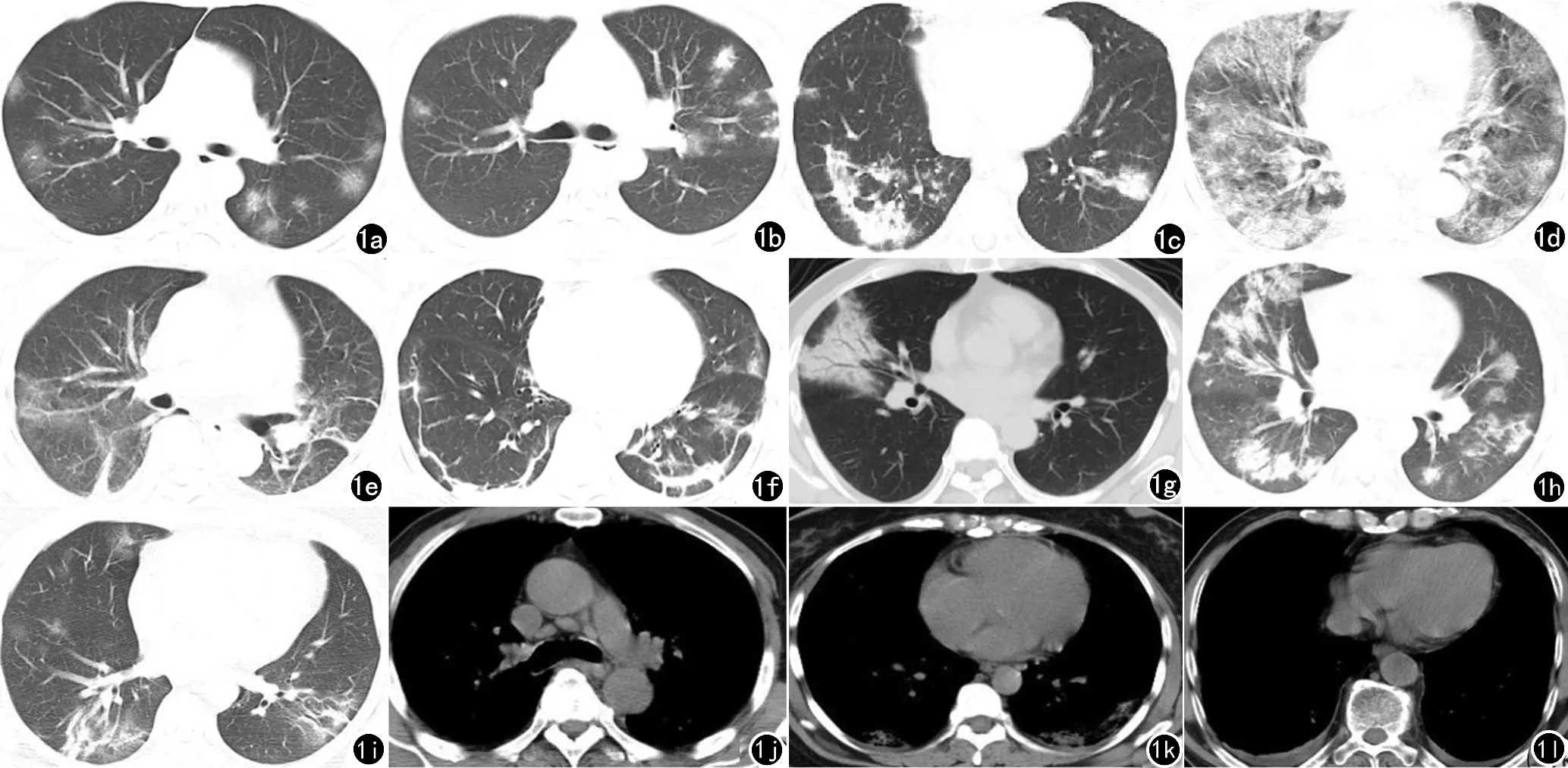
图1 新型冠状病毒肺炎患者CT影像征象。a)磨玻璃密度影(48例);b)实性/亚实性结节(13例);c)斑片实变影(75例);d)铺路石征(34例);e)纤维条索状(46例);f)胸膜下线(12例);g)支气管气象征(14例);h)支气管扩张(9例);i)血管增粗征(15例);j)淋巴结肿大(2例);k)胸膜增厚(17例);l)胸腔积液(6例)。
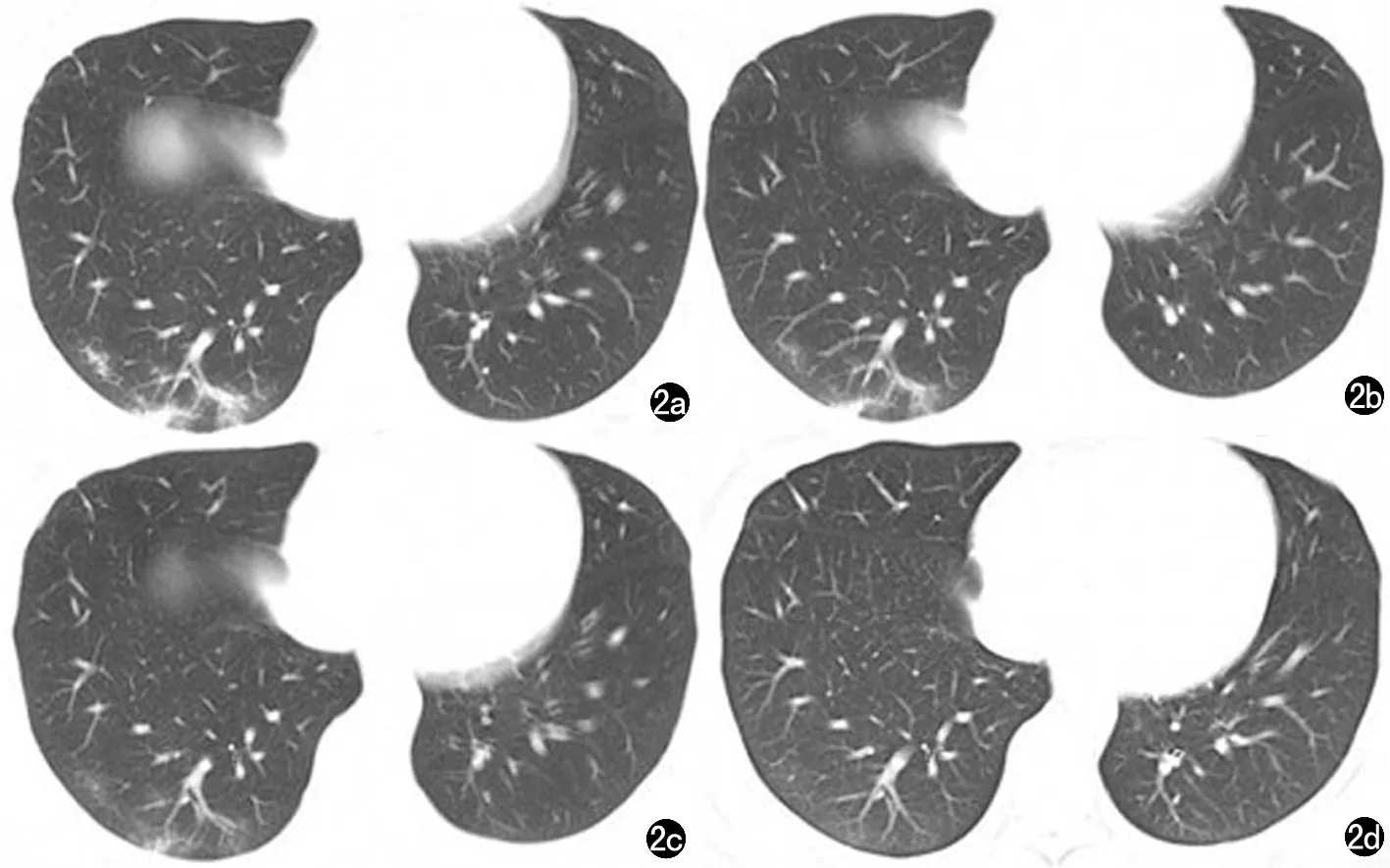
图2 女,29岁,干咳2d,无发热、乏力入院。COVID-19普通型患者。a)2020年1月19日CT示右下肺胸膜下见小片状高密度模糊影;b)1月22日复查,右下肺病灶较前吸收;c)1月25日复查,病灶进一步吸收;d)1月31日复查右下肺病灶大部分吸收。患者表现为早期→消散期演变过程。
随着病程进展,临床表现开始后约4~7d COVID-19患者进展十分迅速。首次CT检查后3~5d复查发生明显改变,在早期基础上病灶数目较前明显增多、范围扩大并融合,密度较前增高,病灶分布由外周向中央逐渐推进,可出现在全肺任何地方的肺组织。CT表现双肺多发大小、程度不等斑片状高密度实变影,病灶内见血管增粗征、空气支气管征及支气管扩张。病理过程是肺泡腔中大量细胞渗出物积聚,间质内血管扩张和渗出,两者导致肺泡渗出进一步加重和间质水肿。另外,笔者注意到15例普通型及重型患者早期表现出磨玻璃影或实变影在此期可出现吸收,然而双肺其他部位可出现多发结节状、斑片状实变影,病灶此消彼长,呈现出游走性特点。而3例普通型患者并未进一步发展,经过3~4d复查,病灶出现吸收表现。
COVID-19患者进一步发展进入重症期,一般在发病14d左右达到高峰。双肺CT表现弥漫分布大片状实变影,其内见支气管影。与此同时,COVID-19患者重症期多出现小叶间隔及支气管壁增厚,呈“铺路石”征或网格状改变,其病理改变可能是病变累及淋巴道或间质性肺水肿。少数病例可累及双侧全肺,呈“白肺”表现。本组病例3例患者出现“白肺”,同时6例患者在此期出现单侧或双侧少量胸腔积液,临床将“白肺”及少量胸腔积液患者纳入危重型进行管理。但在实际观察中也发现5例患者临床症状与影像表现并不同步,患者临床症状缓解或消失,而影像表现反而加重进入重症期。
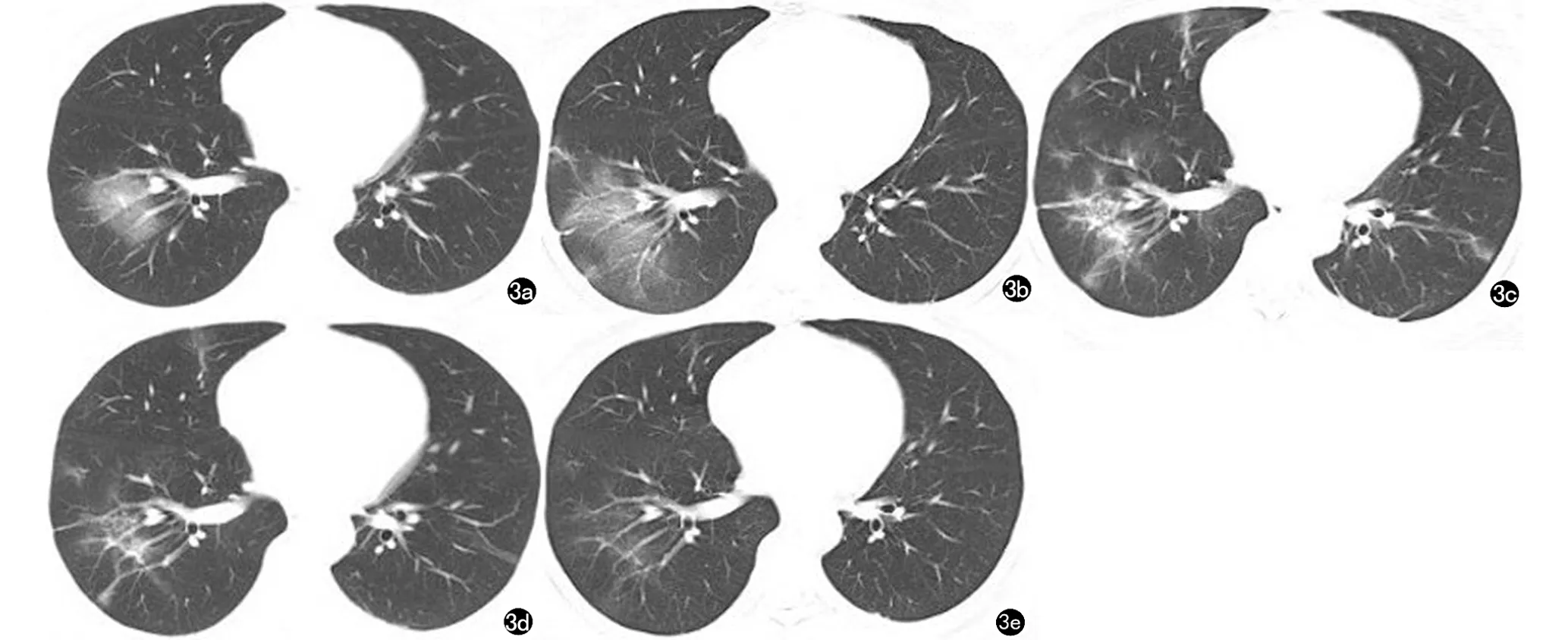
图3 女 49岁,干咳2d,发热、乏力1d入院。COVID-19重型患者。a)2020年1月23日CT示右下肺见斑片状磨玻璃阴影;b)1月27日复查,右下肺病灶密度较前减低,范围较前扩大;c)2月7日复查,右下肺病灶较前吸收,左下肺见新增病灶;d)2月13日复查,双下肺病灶较前吸收;e)2月21日复查,双下肺病灶较前进一步吸收。病灶表现出此起彼伏、游走性特点。患者表现为早期→进展期→消散期演变过程。
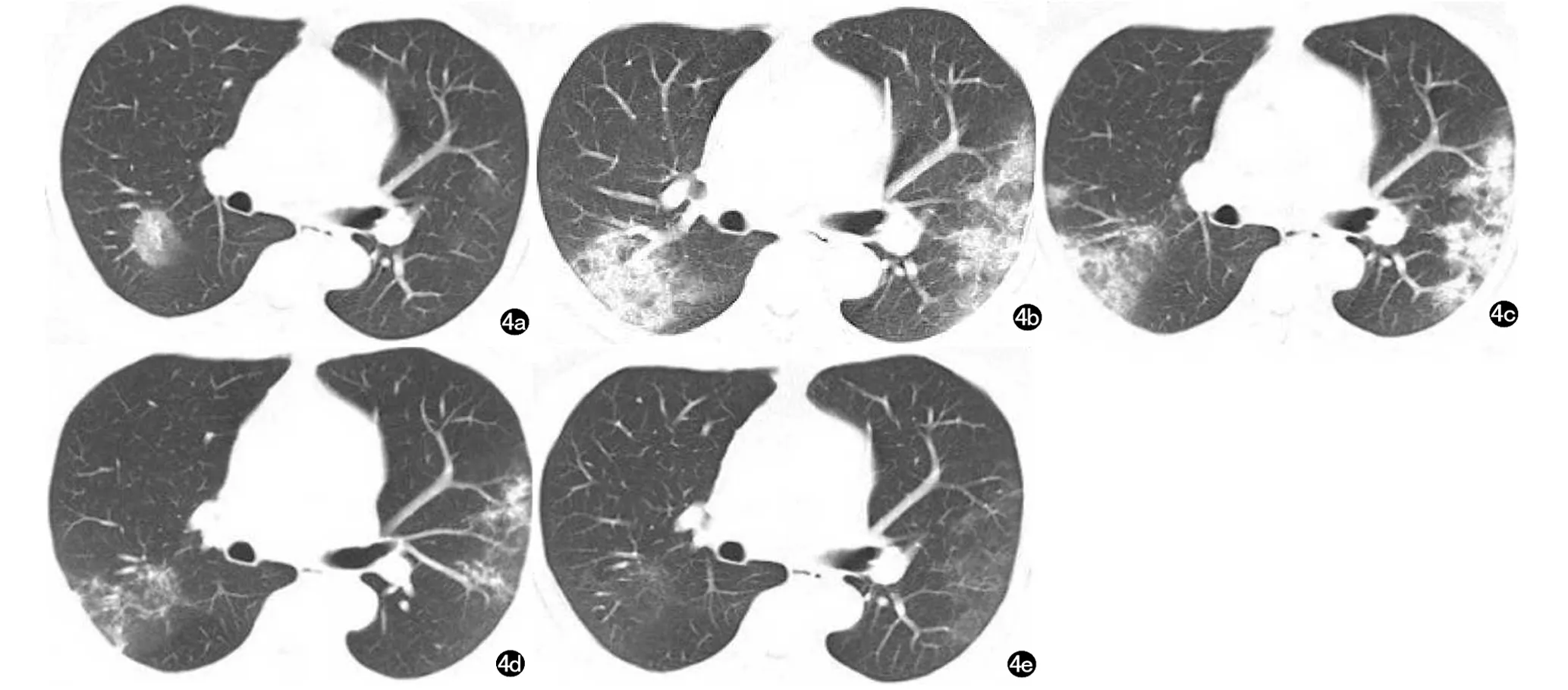
图4 男 46岁,干咳3d,发热1d入院。COVID-19重型患者。a)2020年1月22日CT示右下肺小片状磨玻璃阴影;b)1月28日复查,双下肺见大片状高密度实变影;c)1月31日复查,双下肺病灶较前吸收;d)2月6日复查,双下肺病灶较前进一步吸收;e)2月28日复查,双下肺病灶较前大部分已吸收。病灶表现出进展迅速特点。患者表现为早期→进展期→消散期演变过程。
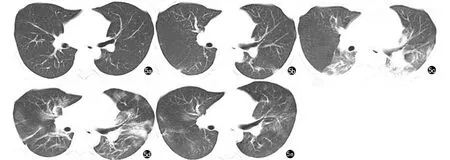
图5 女 23岁,干咳3d,发热、乏力1d入院。COVID-19危重型患者。a)2020年2月11日CT示左下肺见磨玻璃结节影;b)2月14日复查,双下肺见条片状高密度实变影;c)2月18日复查,双下肺见大片状实变影;d)2月24日复查,双下肺病灶较前吸收,表现为条索状高密度影;e)3月7日复查,双下肺条索状高密度影完全吸收。患者表现为早期→进展期→重症期→消散期演变过程。
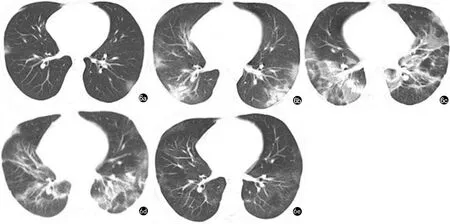
图6 男 28岁,干咳2d,发热、乏力1d入院。COVID-19危重型患者。a)2020年1月17日CT示双肺散在多发磨玻璃结节影;b)1月21日复查,病灶较前进展;c)1月26日复查,双下肺见大片状高密度影,呈“铺路石”征;d)2月2日复查,双下肺病灶较前吸收;e)2月29日门诊复查,双肺病灶基本吸收。患者表现为早期→进展期→重症期→消散期演变过程。
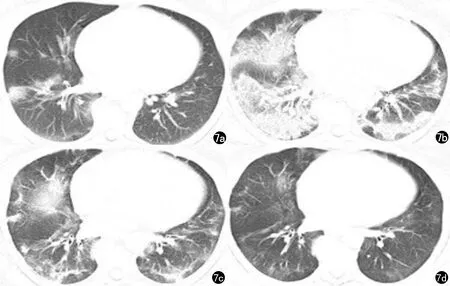
图7 女 50岁,干咳、发热3d入院。COVID-19危重型患者。a)2020年1月8日CT示双肺外带散在多发磨玻璃阴影;b)1月13日复查,病灶较前明显进展;c)1月23日复查,双肺病灶较前吸收,出现“胸膜下线”征;d)2月13日复查,双肺病灶基本吸收。有进展迅速,吸收缓慢特点。患者表现为早期→进展期→重症期→消散期演变过程。
消散期指病灶范围开始缩小,进入吸收过程。普通型患者多经过3~26d(平均14d)发展进入消散期,病灶完全吸收,整个住院周期约13~40d(平均23d);而重型患者经过8~27d(平均15d)天进入消散期,整个住院周期约15~42d(平均26d);危重型患者14~22d(平均18d)进入消散期,整个住院周期约19~45d(平均29d)。本次研究显示普通型、重症型、危重型患者肺部病变进入消散期时间及住院天数均逐渐延长。消散期CT表现为逐渐缩小或密度减低的斑片状实变影、纤维条索影或胸膜下线,而纤维条索影周围出现淡薄云雾状阴影,其持续时间较长。本次研究中纤维条索影(46例)及胸膜下线(12例)在消散期发生率为63.74%,是COVID-19患者消散期具有特征的影像学表现。分析其原因可能为病毒侵犯肺泡周围间质时,这部分淋巴引流方向为胸膜下和小叶间隔,向胸膜侧及两侧小叶间隔扩散,因远端受胸膜限制,只能紧贴胸膜,沿小叶间隔边缘的网状结构向两侧蔓延,再加上胸膜下病灶的相互融合,导致病灶长轴与胸膜平行。
综上所述,普通型患者表现为经早期直接进入消散期,重症型患者多经过早期、进展期、重症期、消散期4个时期发展,危重型患者则均需经过早期、进展期、重症期、消散期。COVID-19患者进展期表现迅速,而消散期持续时间较长。由于本次研究对象仅为91例,其演变过程有待多中心、大样本分析,进一步揭示其发展规律。
