组蛋白去乙酰化酶9表达与恶性肿瘤预后相关性的Meta分析
2020-03-12付洋孔垂泽
付洋 孔垂泽
组蛋白去乙酰化酶9(histone deacetylase 9,HDAC9)属于组蛋白去乙酰化酶家族Ⅱa亚型,穿梭于细胞核和细胞质之间,是重要的表观遗传调节因子。在体内,HDAC9通过去除组蛋白或非组蛋白结构中的乙酰基,使其转录活性降低,同时HDAC9的N末端可结合多种转录因子,形成大分子蛋白质复合物调节细胞功能[1-3]。有研究证实,HDAC9异常与肿瘤的发生发展有密切关系,但在不同的肿瘤中HDAC9的表达和功能可能相反,从而造成不同的预后结局。本研究利用Meta分析对国内外的研究成果进行汇总,评估HDAC9的表达与恶性肿瘤预后之间的相关性。
材料与方法
一、文献来源与检索策略
计算机检索PubMed、Embase、The Cochrane Library、中国期刊全文数据库和万方数据库,搜集HDAC9与恶性肿瘤以及预后相关所有公开发表的病例对照研究,并以文献回溯法为辅助,检索年限均为建库至2019年3月。英文检索词为:histone deacetylase 9、HDAC9、neoplasm、tumor、cancer和carcinoma;中文检索词包括组蛋白去乙酰化酶9、肿瘤和癌症。
二、纳入标准
公开发表的HDAC9与恶性肿瘤之间相关性的病例对照研究;通过聚合酶链反应(polymerase chain reaction,PCR)或免疫组织化学(immunohistochemistry,IHC)检测HDAC9的表达量,并将研究对象分为高表达组与低表达组;具有HDAC9表达和预后生存结果之间的分析。
三、排除标准
文章为综述、病例报告或会议摘要;与恶性肿瘤无关的HDAC9研究;动物模型或细胞的研究;全文无法获取。
四、数据提取
两位研究人员独立提取符合纳入标准文献中的数据,包括以下信息:第一作者姓名,出版年份,临界值,国家,样本量,结局,随访时间,肿瘤类别和检测方法。如果没有提供HDAC9表达的分组临界值,样本中HDAC9表达的平均值被认为是分组临界值。此外,如果文中无法直接提取结局指标的风险比(hazard ratio,HR),可通过Kaplan-Meier曲线利用Engauge Digitizer 4.1提取数据[4]。
五、文献质量评价
利用NOS(Newcastle-Ottawa Scale)量表进行文献质量评价(http://www.ohri.ca/programs/clinical_epidemiology/oxford.asp)

表1 纳入文献主要特征及结果
注: BCP-ALL=急性B前体淋巴细胞白血病;ALL=急性淋巴细胞白血病;RT-PCR=反转录 PCR;qRT-PCR=实时荧光定量PCR ;OS=总生存期;PFS=无进展生存期;EFS=无事件生存期;mOS=中位总生存期
六、统计学方法
使用Review Manager 5.3软件进行Meta分析。汇集HR、OR与相应的95%可信区间用来评估HDAC9表达与恶性肿瘤预后的相关性。纳入研究结果间的异质性采用χ2检验(检验水准α=0.1),同时结合I2定量判断异质性的大小。研究之间异质性显著采用随机效应模型,否则采用固定效应模型。如纳入文献数目≥10篇,采用漏斗图、Egger检验等进行发表偏倚检测,如纳入文献数目<10篇,不进行发表偏倚检测。P<0.05为差异有统计学意义。
结 果
1.文献基本情况:检索PubMed、Embase、The Cochrane Library、中国期刊全文数据库和万方数据库共获得2824篇文献,剔除重复文献19篇,通过对文献题目及摘要进行筛选,排除2780篇文献。在剩余25篇文献中,其中16篇因满足排除标准被排除,1篇因最终的效应量无法合并被排除,8篇文献被纳入Meta分析[5-12]。纳入文献信息见表1。
2.HDAC9表达与恶性肿瘤病人性别相关性的Meta分析:对HDAC9表达与恶性肿瘤病人性别相关性进行分析,异质性检验I2=55%,应用随机效应模型,结果表明男病人中HDAC9表达与女病人中HDAC9表达差异无统计学意义(OR 0.87,95%CI 0.22~3.40,P=0.84)。
3.HDAC9表达与恶性肿瘤病人淋巴结转移相关性的Meta分析:对HDAC9表达与恶性肿瘤病人淋巴结转移相关性进行分析,异质性检验I2=0%,应用固定效应模型,结果表明,淋巴结转移病人中HDAC9表达高于未转移病人(OR 2.25,95%CI 1.18~4.29,P=0.01)。
4.HDAC9表达与恶性肿瘤病人TNM分期相关性的Meta分析:对HDAC9表达与恶性肿瘤病人TNM分期相关性进行分析,异质性检验I2=66%,应用随机效应模型,结果表明,TNM分期Ⅰ+Ⅱ期病人中HDAC9表达与Ⅲ+Ⅳ期病人中HDAC9表达差异无统计学意义(OR 0.55,95%CI 0.20~1.52,P=0.25)。
5.HDAC9表达与恶性肿瘤病人总生存期(overall survival,OS)相关性的Meta分析:HDAC9表达与恶性肿瘤病人总生存期相关性进行分析见图1,异质性检验I2=78%,应用随机效应模型,结果表明,具有低HDAC9表达的恶性肿瘤病人比高HDAC9表达的病人具有更好的总生存期(HR 2.51,95%CI 1.11~5.66,P=0.03)。
6、HDAC9表达与恶性肿瘤病人无进展生存期(progression-free survival,PFS)相关性的Meta分析:对HDAC9表达与恶性肿瘤病人PFS相关性进行分析见图2。异质性检验I2=0%,应用固定效应模型,结果表明,HDAC9表达与恶性肿瘤病人PFS之间差异无统计学意义(HR 1.10,95%CI 0.97~1.26,P=0.14)。

图1 HDAC9表达与恶性肿瘤病人总生存期比较的Meta分析
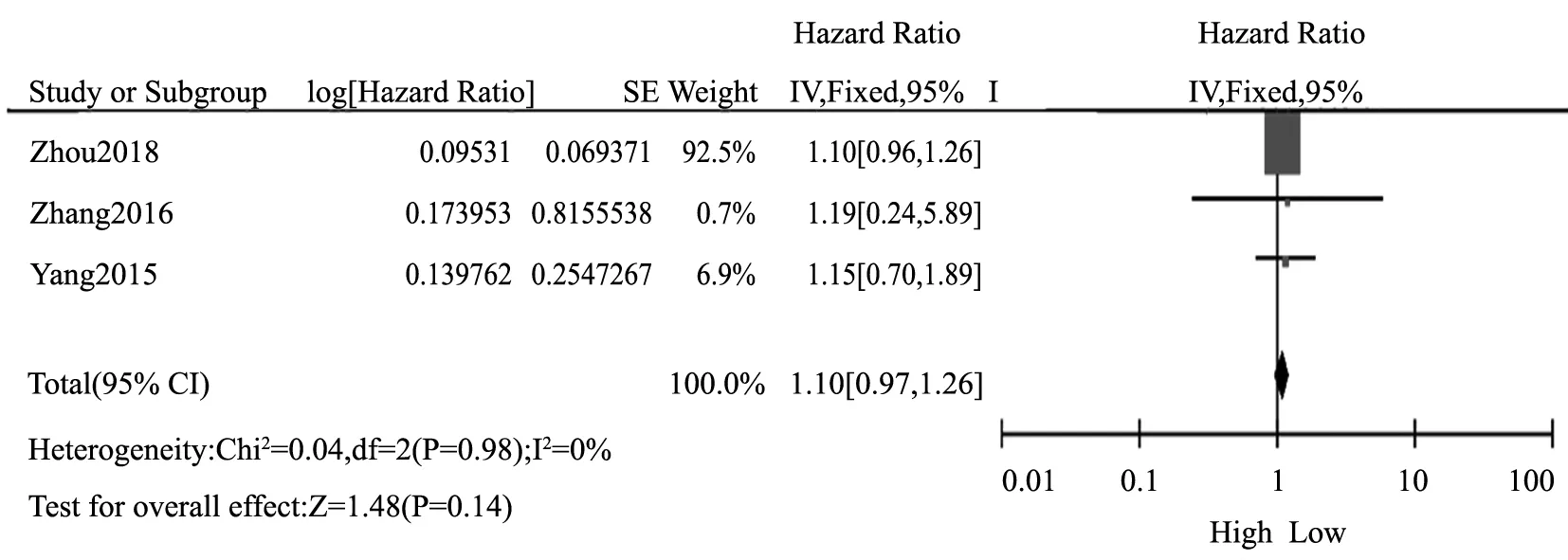
图2 HDAC9与恶性肿瘤病人无进展生存期比较的Meta分析
7.HDAC9表达与恶性肿瘤病人无事件生存期(event-free survival,EFS)相关性的Meta分析:对HDAC9表达与恶性肿瘤病人EFS相关性进行分析,异质性检验I2=63%,应用随机效应模型,结果表明,具有低HDAC9表达的恶性肿瘤病人比高HDAC9表达的病人具有更好的EFS(HR 10.61,95%CI 1.26~86.90,P=0.03)。
8.敏感性分析及发表偏倚:将各个研究逐步剔除进行敏感性分析,在HDAC9表达与恶性肿瘤病人性别相关性的Meta分析中,剔除Rastogi等[12]的研究后,异质性明显降低(P=0.61,I2=0%),采用固定效应模型合并后差异无统计学意义(OR 0.49,95%CI 0.19~1.28,P = 0.15);在HDAC9表达与恶性肿瘤病人OS相关性的Meta分析中,剔除Zhou等[5]的研究后,异质性明显降低(P=0.40,I2=0%),采用固定效应模型合并后结果仍有统计学意义(HR 3.23,95%CI 1.92~5.42,P<0.01);在HDAC9表达与恶性肿瘤病人TNM分期相关性的Meta分析中,剔除Rastogi等[12]的研究后,异质性明显降低(P=0.61,I2=0%),采用固定效应模型合并后差异由无统计学意义变为有统计学意义(OR 0.33,95%CI 0.17~0.64,P<0.01),说明该研究结果不稳定,需要未来更多的研究结果进行合并。其余研究Meta分析结果未发生改变。
因本研究纳入文献数目<10篇,不进行发表偏倚检测。
讨 论
HDAC9位于染色体7p21,包括26个外显子,在体内参与调节炎症反应、细胞凋亡和血管生成等功能[13]。Zhao等[14]研究发现,骨肉瘤中高表达的HDAC9通过抑制p53活性促进肿瘤细胞的增殖和侵袭能力。Rastogi等[12]研究证实,过度表达的HDAC9通过作用于肌肉增强因子2D(myocyteenhancer factor,MEF2D)产生抑制凋亡作用导致口腔鳞癌的发生。然而,Okudela等[15]研究提示,HDAC9的表达在肺腺癌中显著下降并抑制细胞增殖,具体机制尚不清楚。基于上述研究结果,推测HDAC9在恶性肿瘤病人中可能存在潜在的预后价值。HDAC9作为肿瘤标志物的作用尚需进一步研究。
本研究利用Meta分析研究了HDAC9在恶性肿瘤病人预后评估中的价值,发现HDAC9高表达与病人性别和TNM分期均无关,与淋巴结转移相关。 HDAC9低表达病人比高HDAC9表达病人具有更好的OS与EFS,但是HDAC9表达与恶性肿瘤病人PFS之间不具有统计学差异。因此,临床医生应该对HDAC9高表达的恶性肿瘤病人提高重视。
本研究存在以下局限性:(1)纳入研究较少,且未纳入灰色文献,存在一定发表偏倚;(2)恶性肿瘤的种类和数量较少;(3)HDAC9高表达与低表达临界标准各不相同;(5)部分文献数据由软件提取,精确性降低;(6)纳入研究间异质性较大,异质性来源可能包括国家、种族不同;肿瘤类型不同以及HDAC9表达临界值标准不同。
综上所述,HDAC9的高表达是恶性肿瘤病人不良预后的危险因素,可作恶性肿瘤预后不良的预测因子。
