两孔法全腹腔镜远端胃癌根治术的应用价值及经验总结
2020-02-24余盼攀孔文成应荣超袁美娟
余盼攀,张 健,孔文成,应荣超,章 静,袁美娟
(浙江大学医学院附属杭州市第一人民医院,浙江 杭州,310000)
腹腔镜远端胃癌根治术因具有微创优势,且短期安全性、长期肿瘤学效果与开腹手术相当,因而广泛用于治疗早期胃癌,并写入日本胃癌治疗指南[1-3]。目前主流的腹腔镜远端胃癌根治术是采用5个戳孔加辅助小切口完成手术[4],减孔腹腔镜胃癌根治术是近年逐渐兴起的新型手术方式,因其腹部美容效果更佳,术后疼痛更轻,加速康复效果优势更明显,淋巴结清扫数量与五孔法无差异,因而备受关注[5-6]。2011年Omori等[7]首次报道了单孔腹腔镜胃癌手术,但单孔腹腔镜因手术器械存在同轴效应,器械之间容易发生追尾现象,对手术团队配合要求极高,一定程度限制了其发展[8]。而两孔腹腔镜是在单孔的基础上,通过在左锁骨中线与肋缘交点下2 cm处加一个12 mm主操作孔施术,克服了这一技术难点。2018年1月至2019年9月我们团队开展了25例两孔法全腹腔镜远端胃癌根治术,现将经验体会分享如下。
1 资料与方法
1.1 临床资料 回顾分析2018年1月至2019年9月浙江大学医学院附属杭州市第一人民医院胃肠外科为胃癌患者行完全腹腔镜远端胃癌根治术的临床资料。纳入标准:(1)年龄18~75岁;(2)经术前胃镜及病理学检查确诊为远端胃癌;(3)根据《AJCC癌症分期手册》第7版(胃癌)[9],术前临床分期cT1~3N0~1M0;(4)肿瘤直径≤3 cm;(5)手术行标准D2淋巴结清扫术;(6)患者及其家属术前均签署手术知情同意书。排除标准:(1)患者资料不完整;(2)术中探查发现肿瘤浸润深度达T4a;(3)有上腹部大手术史;(4)患者拒绝该手术方式。符合条件的患者共60例,25例采用两孔法(两孔组),35例采用五孔法(五孔组)。匹配因素包括:年龄、性别、体重指数、肿瘤最大径、病理TNM分期。两组患者基线资料具有可比性,见表1。
1.2 手术方法 两组患者均由同一组手术医师施术,主刀医生具有200例以上腹腔镜胃癌手术经验,均采用常规器械。气管插管全身麻醉后患者取分腿位,主刀立于患者左侧,助手立于患者右侧,扶镜手立于患者两腿之间。五孔组采用传统五孔法施术。两孔组先经脐部戳孔建立气腹,全面探查腹腔,确定分期符合标准后扩大脐部切口至3~4 cm,逐层入腹,置入有4个通道的套管穿刺器,两个10 mm、两个5 mm,分别作为观察孔、主刀副操作孔、助手操作孔及备用孔(图1)。建立气腹,压力维持在12~15 mmHg。于左腋前线肋下2 cm处穿刺12 mm Trocar作为主操作孔及术后引流管位置。常规悬吊肝脏。用超声刀在横结肠上缘无血管区打开胃结肠韧带进入网膜囊,显露脾下极、胰尾,向脾门方向游离,显露胃网膜左血管,根部结扎胃网膜左血管,清扫No.4sb淋巴结(图2);沿胃大弯剔除网膜,清扫No.4d淋巴结;沿横结肠上缘向结肠肝曲游离,分离胃系膜与横结肠系膜间的融合筋膜(图3),于胰颈下缘显露胃网膜右静脉,于胰十二指肠上前静脉汇入点上方结扎胃网膜右静脉清扫No.6v淋巴结,继续向胰头爬坡,显露胃网膜右动脉并于根部结扎,清扫No.6a淋巴结,继续向十二指肠下缘分离显露幽门下动脉并于根部结扎,清扫No.6i淋巴结。在十二指肠后方顺胃十二指肠动脉向幽门上分离,打开肝十二指肠韧带裸化十二指肠球部,用直线切割闭合器离断十二指肠球部,残端荷包包埋(图4)。解剖肝十二指肠韧带,显露胃右血管,于根部结扎并清扫No.5淋巴结。助手提起胃胰皱襞,于胰腺上缘进入胰后间隙,分离肝总动脉、脾动脉、腹腔干、胃左动静脉,完成No.7、No.8a、No.9及No.11p淋巴结清扫(图5)。沿肝总动脉向肝门部游离,在肝固有动脉下方显露门静脉左侧壁,清扫No.12a淋巴结(图6),沿胃小弯至贲门右侧清扫No.1、No.3淋巴结,至此完成D2淋巴结清扫(图7)。采用腔镜下直线切割闭合器在肿瘤近端5 cm处离断胃体,确认上下切缘阴性后行消化道重建,消化道重建采用腔内残胃空肠uncut-Roux-en-Y吻合。术后通过左上腹主操作孔将引流管放置于吻合口周围。
1.3 观察指标 (1)围手术期指标:手术时间、术中出血量、淋巴结检出数量、总切口长度、术后首次下地时间、术后首次排气时间、术后首次进食流质饮食时间、术后住院时间、术后疼痛评分(视觉模拟评分法)。(2)美容评分[10]:①切口瘢痕满意程度评分:1为非常不满意,7为非常满意;②切口瘢痕评分:1为令人厌恶,7为非常漂亮;③切口瘢痕分级:1为最差,10为最好。(3)术后30 d内并发症情况:总体并发症发生率及腹腔或吻合口出血、吻合口漏、胃瘫、胰瘘、淋巴瘘、腹腔感染发生情况。

2 结 果
2.1 围手术期情况的比较 两组患者均顺利完成全腹腔镜远端胃癌根治术,无中转开腹。两组手术时间、术中出血量、淋巴结清扫数量、术后首次进食流质饮食时间差异无统计学意义,两孔组术后疼痛评分更低,总切口长度、术后首次下地时间、术后首次排气时间、术后住院时间更短,差异有统计学意义(P<0.05),见表2。
2.2 术后30 d内并发症情况的比较 两组患者均无围手术期死亡病例。两孔组发生并发症2例(12%),五孔组4例(11.4%),两组差异无统计学意义(χ2=0.592,P>0.05)。两孔组发生胃瘫、淋巴漏各1例,五孔组腹腔出血、胰瘘各1例,腹腔感染2例,均经保守治疗后痊愈。两组患者均未出现吻合口相关并发症。见表3。
2.3 美容评分的比较 两孔组美容评分除1例患者为“中”外,余者均为“高”,五孔组美容评分低于两孔组,差异有统计学意义。拆线后手术瘢痕见图8。
3 讨 论
随着近年腹腔镜技术的快速发展,尤其外科医生腔镜技能的提高,腹腔镜胃癌根治术已成为胃癌手术治疗的重要手段。第4版的日本胃癌治疗指南提出,腹腔镜远端胃癌根治术被推荐为早期胃癌的标准手术方案[3]。
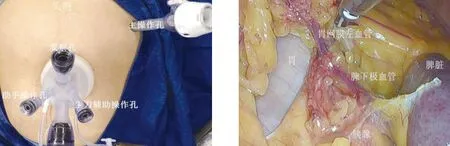
图1 腹壁切口情况 图2 淋巴结清扫

图3 分离胃系膜与横结肠系膜间的融合筋膜 图4 残端荷包包埋

图5 完成淋巴结清扫 图6 清扫No.12a淋巴结

图7 完成D2淋巴结清扫 图8 术后腹壁切口情况
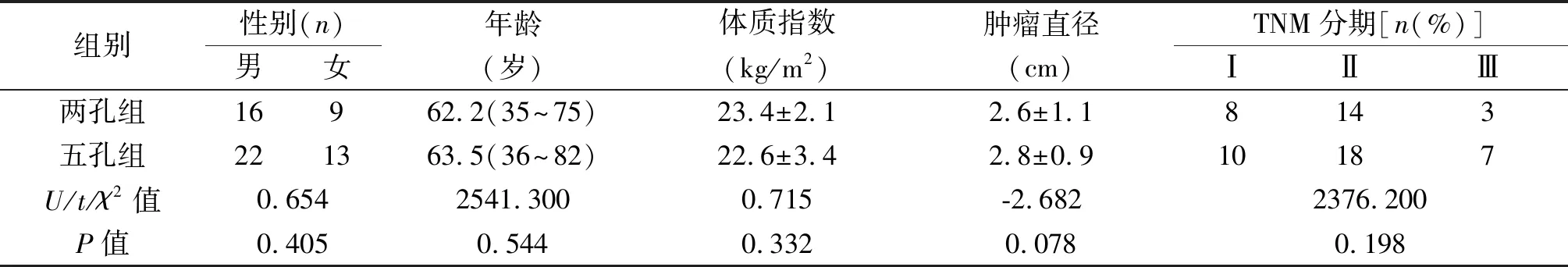
组别性别(n)男女年龄(岁)体质指数(kg/m2)肿瘤直径(cm)TNM分期[n(%)]ⅠⅡ Ⅲ两孔组16962.2(35~75)23.4±2.12.6±1.18143五孔组221363.5(36~82)22.6±3.42.8±0.910187U/t/χ2值0.6542541.3000.715-2.6822376.200P值0.4050.5440.3320.0780.198

组别手术时间(min)出血量(mL)淋巴结清扫数量(n)总切口长度(cm)首次下地时间(h)首次排气时间(h)进流质时间(h)两孔组178.2±30.976.2±10.930.5±6.53.8±1.521.3±10.944.3±15.960.6±22.4五孔组160.8±25.569.8±20.431.4±7.35.5±2.426.3±15.752.3±13.862.2±19.1U/t/χ2值-4.217-6.320-3.242-1.298-2.342-3.278-0.912P值0.0780.1470.2470.0030.0000.0320.011
续表2

组别住院时间(d)疼痛评分(分)术后6 h术后1天术后2天术后3天美容评分[n(%)]低中高两孔组7.4±1.22.4±0.52.1±0.71.8±0.61.4±0.301(4)24(96.0)五孔组8.2±1.52.9±0.62.4±0.52.1±0.81.9±0.55(14.3)20(57.1)10(28.6)U/t/χ2值-1.674-2.247-3.467-5.398-1.7543315.500P值0.0070.0320.0000.0210.0040.000
表3 两组患者术后30 d内并发症发生情况的比较[n(%)]

组别腹腔或吻合口出血吻合口漏胃瘫胰瘘淋巴瘘腹腔感染总体并发症发生率 两孔组0011103(12.0)五孔组1001024(11.4)χ2值0.592P值0.632
减孔腹腔镜胃癌根治术是近年逐渐兴起的新型手术方式,因其腹部美容效果更佳,术后疼痛更轻,术后患者加速康复效果优势明显而备受关注。单孔腹腔镜手术是特殊类型的减孔腹腔镜手术,虽然微创效果更佳,但因单孔器械容易相互干扰,难以对抗牵拉,且胃癌手术相对比较复杂,同时需行消化道重建,因此临床推广应用受限[11-13]。两孔法全腹腔镜远端胃癌根治术是在单孔腹腔镜基础上,根据传统五孔法的操作习惯,于左上腹增加一个12 mm主操作孔,使主刀左、右手之间的距离加大,可有效避免单孔手术器械之间的筷子效应。同时利用该操作孔放置术后引流管,术后观察与引流腹腔积液,在不增加切口的同时,降低手术难度,戳孔的减少不仅可减少戳孔疝的发生,还可避免腹壁血管及神经损伤,达到微创与安全的平衡。
本研究回顾性比较了两孔法与五孔法全腹腔镜远端胃癌根治术患者的临床资料,发现在手术时间、术中出血量、淋巴结清扫数量、进食流质时间等方面差异无统计学意义,与文献报道相似[14]。但两孔组总切口更短,美容效果更佳[15],术后疼痛评分更低,使患者可更早地下床活动,并减少镇痛药的使用,从而促进胃肠道功能的恢复,缩短住院时间,降低住院费用。术后30 d并发症发生率是判断手术疗效的重要指标。文献报道[16],减孔腹腔镜胃癌根治术总并发症发生率为13.2%。本研究中两孔组患者术后总并发症发生率为12%,与文献报道相似。两组患者术后30 d内并发症发生率差异无统计学意义。因此,两孔法全腹腔镜远端胃癌根治术是安全、可行的,具有良好的临床应用价值。
我们团队经过前期的临床实践,总结部分技术难点并予以改进:(1)术者站位及戳孔布局:我们团队采用与五孔法相同的主刀左侧站位,脐部安装多通道穿刺器,主操作孔选在左腋前线肋缘下2 cm处,能量设备通过主操作孔进入腹腔,与镜头及副操作孔之间有一定距离,不易发生器械间追尾现象及筷子效应,使主刀右手操作更加精准、安全。助手立于患者右侧,通过脐部置入一把操作钳,扶镜手经脐部置入腹腔镜,镜头需在操作钳的上方,形成从上往下的视角,并尽可能通过旋转光纤角度调整视野,可有效避免镜头的阻挡,保证良好的手术视野。(2)术中配合:张力保持、术中体位改变、良好视野是完成腹腔镜胃癌手术的关键环节。术前悬吊肝脏,以减少肝脏阻挡。患者取头高脚低位,大网膜切除时助手向上牵拉胃结肠韧带,主刀左手向下牵拉横结肠形成张力,用超声刀较易打开胃结肠韧带完成大网膜切除。到达脾脏下极后患者改为头高左高位,助手将脾胃韧带向上牵拉,主刀用腔镜纱布置于胰尾表面,并左手向下按压形成张力,此时可在胃后壁置入纱条将胃向上撑起,暴露胃网膜左血管,离断后完成4sb组淋巴结清扫。助手顺势将远端胃向肝脏方向牵拉,主刀将大网膜向脾脏方向牵拉,沿胃大弯由远端向近端清扫4d组淋巴结。患者改为头高右高位,助手将胃窦及系膜向头侧腹侧牵拉,主刀反方向牵拉结肠系膜,进入胃结肠系膜融合间隙,拓展层面,寻找胃网膜右血管,离断后完成6组淋巴结清扫。裸化十二指肠,离断十二指肠后助手将十二指肠断端向腹侧牵拉,与主刀左手配合紧张肝十二指肠韧带,清扫5组、12a组淋巴结。胰腺上区域淋巴结清扫,助手将胃胰皱襞向腹侧牵拉,主刀左手下压胰腺形成张力,沿胰腺前筋膜解剖进入胰上后间隙,沿胰腺上后方的肾前筋膜表面逐渐向头侧分离,完成7、8a、No.9及No.11p淋巴结清扫。消化道重建采用uncut-Roux-en-Y吻合,腔镜下直线闭合器通过主操作孔进入完成重建,方法与传统五孔法基本一致。
本研究结果表明,对于具有丰富的腹腔镜胃癌根治手术经验的团队,针对分期偏早、肿瘤较小的远端胃癌,与传统五孔法相比,两孔法具有相同的手术及肿瘤学安全性,且在术后疼痛、康复及美容方面更具优势,但本研究仅为单中心回顾性研究,尚需要更多样本量的对比研究、前瞻性的随机对照试验及长期的随访结果,以进一步证实此方法的临床应用价值。
