儿童鼻咽部横纹肌肉瘤1例
2020-01-15罗嫱楠饶澄孙强王世飞
罗嫱楠 饶澄 孙强 王世飞
(遵义医科大学附属医院耳鼻咽喉科 遵义 563003)
资料患儿男性,5岁3个月。因呼吸困难、嗜睡10余天入院。门诊纤维鼻咽喉镜检查示鼻咽部新生物。入院诊断:①鼻咽部肿物;②慢性鼻窦炎;③腺样体肥大?;④Ⅲ度喉阻塞。专科检查:外鼻形态正常;鼻腔黏膜慢性充血,双侧下鼻甲肥大,鼻中隔向右偏曲,双侧鼻腔中鼻道及鼻底见大量脓性分泌物;口咽黏膜慢性充血,双侧扁桃体Ⅰ度肿大,软腭低垂,鼻咽部见隆起,表面粗糙,大量脓性分泌物附着。鼻内镜检查:双侧鼻腔嗅裂见肿物,表面光滑,大量脓性分泌物附着,新生物将鼻中隔推向右侧。鼻窦CT:鼻咽部及鼻腔肿物,双侧上颌窦及筛窦、蝶窦密度增高。血常规:白细胞计数为13.04×109/L、中性粒细胞百分比为62%、淋巴细胞百分比为25%、血红蛋白含量为120 g/L。
入院后呼吸困难,存在Ⅲ度喉梗阻,予吸氧、心电监护,结合患者检查结果考虑为肿物及脓栓阻塞所致,拟急诊行气管切开,改善患者通气。积极完善全身麻醉术前准备。于插管全身麻醉下行鼻内镜下鼻咽部新生物取出术+气管切开术。术中见软腭低垂,将软腭向前拉起后见鼻咽部新生物,表面欠光滑,有假膜及脓性分泌物覆盖。鼻内镜下双嗅裂见新生物堵塞鼻腔及后鼻孔,钳取左侧送病理。术后病理结果显示:左嗅裂息肉。术后CT平扫+增强:鼻咽部肿物,疑侵犯颅底(图1)。鼻咽部MR平扫+增强:鼻咽、鼻腔及口咽部见肿块,破坏蝶骨、后组筛窦及前颅底,考虑淋巴瘤、横纹肌肉瘤(rhabdomyosarcoma,RMS)、血管源性肿瘤等,双侧上颌窦炎、筛窦炎或积液(图2)。待患儿一般情况改善后,再次在全身麻醉下取组织行病理检验。术前血常规:白细胞计数为19.57×109/L。术中见鼻腔新生物,表面光滑,将鼻中隔压迫至对侧,右侧鼻腔狭窄。去除部分鼻腔新生物表面黏膜后,见其内有白色包膜覆盖,质韧,切开包膜见其内白色鱼肉样组织,钳取鱼肉样新生物送病理。术后病理结果示:(鼻咽部)胚胎型RMS(原始型;图3)。
结合术后病理及免疫组织化学检查结果,明确诊断如下:①鼻咽部胚胎型RMS(原始型);②小儿鼻窦炎;③Ⅲ度喉梗阻;④广泛性皮下气肿。患儿家属要求转院治疗。患儿出院时生命体征平稳,无发热、畏寒、寒战,无咳嗽、咳痰等不适。体格检查:面色稍苍白,颈部气管套管在位,通畅,无呼吸困难,双侧鼻腔未见活动性出血。转至中山大学附属肿瘤医院门诊化学治疗1年,肿瘤大小未见明显缩小,家属放弃治疗,1个月后死亡。

图1 CT平扫+增强 鼻咽腔中心见团状密度增高影,密度不均,边界不清,增强扫描轻度不均匀强化。肿物向下突入口咽部,向前上突入蝶窦、后组筛窦,疑侵犯颅内,周围骨质受压变薄吸收。双侧上颌窦、筛窦见密度增高影。颌面部、颈部软组织内见多发气体密度影。
讨论
RMS是儿童常见的一种恶性间质肿瘤,具有向骨骼肌分化的特点[1]。间叶组织肿瘤中,良性较常见,恶性不常见。RMS是其中一种罕见的头颈部肿瘤。RMS好发于头颈部、躯干四肢及泌尿生殖系统,其肿瘤细胞在细胞形态学上类似于骨骼肌发育早期被抑制的细胞。大部分RMS发生在头颈部、泌尿生殖系统等,而这些部位骨骼肌较少,且发病部位较隐匿,早期症状不典型,难以早发现、早治疗,误诊及漏诊率较高。RMS占儿童恶性肿瘤的3%~5%,其中40%发生在头颈部[2]。RMS恶性程度高,生长快,局部浸润显著,且其早期症状不典型,早发现、早诊断是影响儿童RMS预后的关键。
RMS的发病机制及原因目前还不确切,多认为由骨骼肌祖细胞异常生长、分化所致。国内外学者研究发现,遗传因素、染色体异常和基因融合等均与RMS发病有关。胚胎型RMS多有11p15位点杂合性(LOH)缺失,该位点有胰岛素生长因子Ⅱ(IGF-Ⅱ)基因定位[3]。绝大部分RMS病例是由零星突变引起,但也发现与Beckwith-Wiedemann综合征、Li-Fraumeni综合征、Noonan综合征或cardiofaciocutaneous综合征相关的病例[4]。儿童RMS可分为2大类:PAX融合阴性和PAX融合阳性[5]。不同病理类型的RMS有不同的遗传学特点及预后,可以通过免疫组织化学染色联合检测desmin、myogenin 和myoD1,辅助诊断[6]。综上所述,该病可能是一多因素、多机制疾病。

图2 鼻咽部MRI平扫+增强 鼻咽-鼻腔见大小约56 mm×40 mm×63 mm肿块,口咽部见大小约42 mm×49 mm×34 mm肿块,呈等T1稍长T2信号,信号较均匀,边界清楚;增强扫描明显不均匀强化,破坏蝶骨、后组筛窦及前颅窝底,增生的腺样体受压向鼻咽后壁移位,双侧上颌窦内侧壁受压向外移位。双侧上颌窦、筛窦充满长T2信号。颈部未见确切肿大淋巴结。
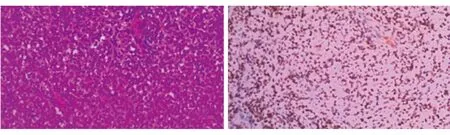
图3 第2次病理提示(鼻咽部)胚胎型横纹肌肉瘤(原始型) 免疫组织化学结果:desmin(+);肌调节蛋白(MyoD1,+);肌浆蛋白(myogenin,散在+);增殖指数(Ki-67,80%+);CD20(-);CD3(-);CD(34-);CD(99-);CgA(-);角蛋白(CK)广谱(-);上皮膜抗原(EMA,-);白细胞共同抗原(LCA,-);黑色素瘤抗原(Melan-A,-);NF(-);PLAP(-);S100蛋白(-);突触素(Syn,-);脱氧核苷酸转移酶(TdT,-)。
头颈部RMS常发生在鼻腔、颅底、乳突、中耳等。由于定位不同,临床表现各异。RMS很可能浸润中枢神经系统,症状包括头颈部肿胀、脓性或血性分泌物、吞咽困难、眼球突出等。RMS缺乏特异性临床表现,诊断较困难。由于儿童的表述差,该病症状差异较大,出现明显易被家长发现的症状才就诊,如本例患儿就诊时出现呼吸困难等症状而就诊。患儿第1次病理显示(左侧嗅裂)息肉,主要是患儿年龄小,入院时有Ⅲ度喉梗阻,鼻腔肿物与鼻咽部肿物相延续,若钳取鼻咽部,可能引发大出血而危及生命,嗅裂部取活检容易填塞止血,可能取材表浅,未切开肿物钳取内部组织,导致肿物性质未能一次明确。患儿气管切开后呼吸稳定,在ICU经过止血、抗炎等治疗,排除血管瘤等可能,再次取病理组织做免疫组织化学明确诊断。因此,在怀疑该病时,应多次活检,待病情稳定后,尽量深取组织送检并做免疫组织化学检验以利明确诊断。
以鼻腔、鼻咽部肿物为临床特征的儿童相关性疾病常常起病隐匿,临床上难以早期发现,易误诊、漏诊。同时,小儿鼻窦炎、鼾症、鼻腔异物、鼻腔相关肉芽肿等疾病临床上均可表现出以上特征,这类疾病的鉴别亦是早期诊断的关键。这些以鼻腔、鼻咽部肿物为主要临床特征的疾病,鼻部CT均显示鼻腔不同部位块状软组织密度影,出现不同程度的膨胀性生长或溶骨性破坏。鼻腔RMS的CT表现为不规则的软组织阴影,边界不清,邻近骨破坏,提示高度恶性。CT增强扫描后,肿瘤的增强程度不明显。MR上T1WI呈等信号或等高混合信号,T2WI质量呈均匀或非均匀高信号,肿瘤成分复杂[7]。影像学表现可以关注病变范围及浸润程度,可以为定位诊断、临床分期和治疗方法的选择提供依据。确诊RMS主要依赖于病理检查及免疫组织化学[8]。目前,局限性RMS患者的总生存率已提高到80%左右。RMS的治疗是多学科的,包括化学治疗、手术切除和(或)放射治疗的局部控制。RMS的重要预后因素不仅包括原发肿瘤的部位、大小和可切除性等,还包括局部复发或远处转移的发生[9]。本例患儿由于全身情况差、肿瘤范围广泛及患儿家属依从性较差,最终治疗效果不佳,患儿死亡。
综上所述,儿童鼻咽部RMS临床罕见,早期症状不典型,儿童表述能力差,易误诊、漏诊。最新WHO将RMS分为胚胎性横纹肌肉瘤(embryonal rhabdomyosarcoma,ERMS)、腺泡状横纹肌肉瘤(alveolar rhabdomyosarcoma,ARMS)、多形性横纹肌肉瘤(pleomorphic rhabdomyosarcoma,PRMS)及梭形细胞/硬化性横纹肌肉瘤(spindle cell/sclerosing rhabdomyosarcoma)3种病理类型[10]。临床上应重视内镜及影像学检查,对可疑病变应多次行病理活检。此外,近年来对RMS的分子机制认识逐步深入,基因检测等手段可能为临床治疗提供新思路。耳鼻咽喉头颈外科医师应对儿童鼻咽部RMS相关诊疗有充分的认识,力争对儿童鼻咽部RMS进行早发现、早诊断、早治疗,不断提高儿童鼻咽部RMS的疗效。
