肠内免疫营养支持联合CBP对老年重症急性胰腺炎患者症状改善及血清DAO、AMY、LPS水平变化的影响
2019-12-27刘伟伟丁士芳
刘伟伟 丁士芳
(乐陵市人民医院ICU,乐陵 253600)
重症急性胰腺炎(Severe acute pancreatitis,SAP)是全身多处内脏器官发生炎症,导致器官功能紊乱甚至障碍衰竭的严重急腹症,患者发病急、病情严重且进展快,病死率高达25%~36%[1]。SAP患者处于全身高度应激状态,与各种炎症介质、细胞因子、补体等密切相关,并易诱发低蛋白、低钙血症、高分解代谢等多种代谢性疾病,若患者得不到有效治疗及营养补充,会导致患者蛋白流失,出现负氮平衡,免疫功能降低,加之炎性作用诱发多器官损伤[2,3]。因此,应采取切实可行的治疗干预措施,减轻机体炎性反应,改善体内营养状态,提高患者预后。连续性血液净化技术(Continuous blood purification,CBP)在SAP临床治疗中发挥独特优势,能有效清除炎症介质,阻断全身炎性反应,进而调节机体免疫功能,促进患者病情转归[4,5]。但仅仅采用CBP治疗,症状缓解时间较长,且无法有效改善患者营养状态,不利于患者快速恢复。营养支持能有效改善患者全身营养状况,减轻氧自由基、炎症因子对脏器损伤,保护肠道屏障功能,但不同营养支持方式效果不一,且临床尚缺乏营养支持联合CBP对老年SAP疗效探究。本研究初次采用肠内免疫营养支持联合CBP治疗老年SAP患者,取得显著效果,现报道如下。
1 资料与方法
1.1一般资料 选取我院2015年2月~2017年11月82例老年SAP患者为研究对象,均经临床诊断符合中国急诊急性胰腺炎临床实践指南中SAP相关诊断标准[6]:胰腺炎特征性或非特征性的腹痛;血清淀粉酶活性增高>正常值上限3倍;胰腺炎特征性的影像学,强调CT/MRI表现。具备上述临床表现和生化学变化,且伴有持续功能衰竭(持续48 h不能自行恢复的呼吸系统、心脑血管、肾脏衰竭,可累计1个或多个器官)。①纳入标准:年龄≥60岁;无严重肝肾功能障碍;无神经及精神障碍疾病;知情并签署同意书;发病时间<48 h;急性生理与慢性健康评分量表(APACHEⅡ)评分>8分;符合CBP治疗指征(伴有严重脏器功能衰竭或多脏器功能衰竭)且无相关禁忌症。②排除标准:腹部手术等其他因素导致的急性胰腺炎;腹部手术史;患有糖尿病等代谢性疾病;保守治疗效果不佳需行手术干预者;恶性肿瘤或器质性、免疫性疾病者。采用随机数字表法分组进行对照研究,各41例。两组年龄、性别、发病诱因、入院急性生理与慢性健康评分量表(APACHEⅡ)评分、病程资料均衡可比(P>0.05)。见表1。本研究经我院医学伦理委员会审批同意。
表1 两组临床资料对比
Tab.1 Comparison of clinical data between two groups
1.2方法
1.2.1所有患者入院后均禁食给予基础治疗 ①持续胃肠减压、抗感染、维持酸碱平衡、经鼻胰管引流,注意保护肝肾功能;②皮下注射奥曲肽(广东星昊药业有限公司,国药准字H20052375),1次/8 h,0.1 mg/次,连续7 d。③胃管给予大黄细粉(陕西中科药业有限公司,国药准字Z20064145),1次/d,5 g/次,连续7 d。
1.2.2CBP治疗 两组均给予CBP治疗:使用CBP(金宝公司提供的Prismaflex 床旁血液净化器)治疗,使用F60聚砜膜血滤器,面积1.2 m2,置换液流量1 500~2 000 ml/h,血流量150~200 ml/min,根据患者生理需求调整;时间不低于6 h/d,低分子肝素抗凝。持续时间≥6 h/d,连续治疗7 d。
1.2.3营养支持 入院5 d后,待患者胃肠功能恢复、病情稳定后,对照组给予肠外营养支持,观察组给予肠内免疫营养支持。肠内免疫营养支持:鼻饲管肠内短肽型肠内营养剂(纽迪希亚制药有限公司,国药准字H20040403)、膳食纤维、精氨酸、谷氨酰胺、ω-3脂肪酸。起始剂量为250~500 ml,2~3 d后加至1 000 ml。
1.2.4血清检测 ①抽取空腹静脉血4 ml,离心(3 000 r/min,10 min)处理,取血清,采用全自动生化分析仪(型号:AU541,产地:美国贝克曼库尔特公司)与配套试剂盒经酶联免疫吸附法测定血清二胺氧化酶(DAO)、淀粉酶(AMY)、脂肪酶(LPS)及血清炎性因子[肿瘤坏死因子-α(TNF-α)、C反应蛋白(CRP)、白细胞介素-6(IL-6)]。试剂盒由合肥莱尔生物科技有限公司提供,检测操作严格按照试剂盒说明书进行。②取患者晨起空腹静脉血,采用流式细胞仪检测患者外周血淋巴细胞亚群,仪器型号BD-FACSCalibur,购自于美国BD公司。③采用全自动化生化分析仪测定血清白蛋白(ALB)、前白蛋白(PA)、转铁蛋白(TRF)等营养指标。
1.2.5观察指标 ①统计对比两组腹痛、恶心呕吐、血清AMS、体温等症状改善时间及住院时间。②采用APACHEⅡ量表评估两组治疗前、治疗2周后健康状况,分值越高健康状况越差,采用Ranson评分评估患者病情改善情况。③统计对比两组治疗前、治疗2周后营养状况(血清ALB、PA、TRF)及肠道屏障功能(血清DAO、AMY、LPS)。④统计对比两组治疗前、治疗2周后血清炎性因子(TNF-α、CRP、IL-6)及细胞免疫功能(CD3+、CD4+、CD8+、CD4+/CD8+);⑤统计对比两组多器官功能衰竭综合征(MODS)、感染等预后不良发生情况。
2 结果
2.1症状改善及住院时间比较 两组腹痛消失时间、体温、恶心呕吐等症状改善时间比较差异无统计学意义(P>0.05),观察组住院时间、血清AMS恢复时间短于对照组(P<0.05)。见表2。
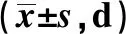
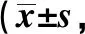
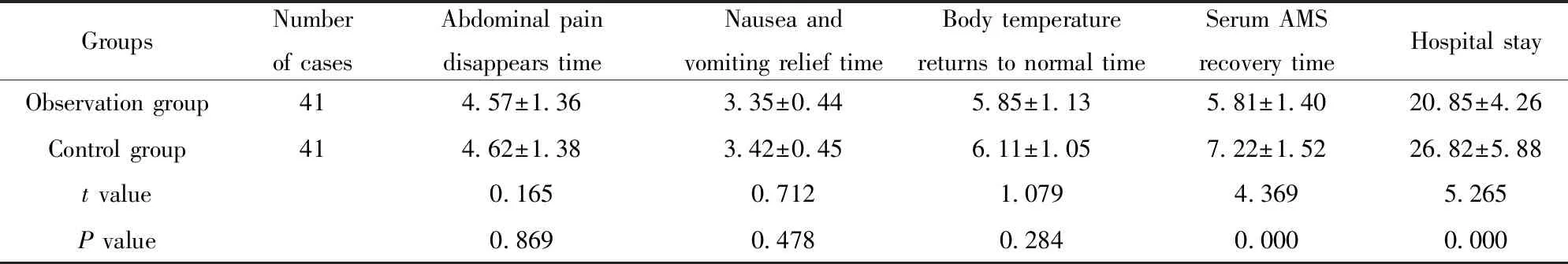
GroupsNumberof casesAbdominal paindisappears timeNausea andvomiting relief timeBody temperaturereturns to normal timeSerum AMSrecovery timeHospital stayObservation group414.57±1.363.35±0.445.85±1.135.81±1.4020.85±4.26Control group414.62±1.383.42±0.456.11±1.057.22±1.5226.82±5.88t value0.1650.7121.0794.3695.265P value0.8690.4780.2840.0000.000
2.2APACHEⅡ、Ranson评分比较 治疗前两组APACHEⅡ评分、Ranson评分比较无明显差异(P>0.05),治疗2周后观察组APACHEⅡ评分、Ranson评分较治疗前降低,且低于对照组(P<0.05)。见表3。
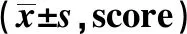
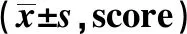
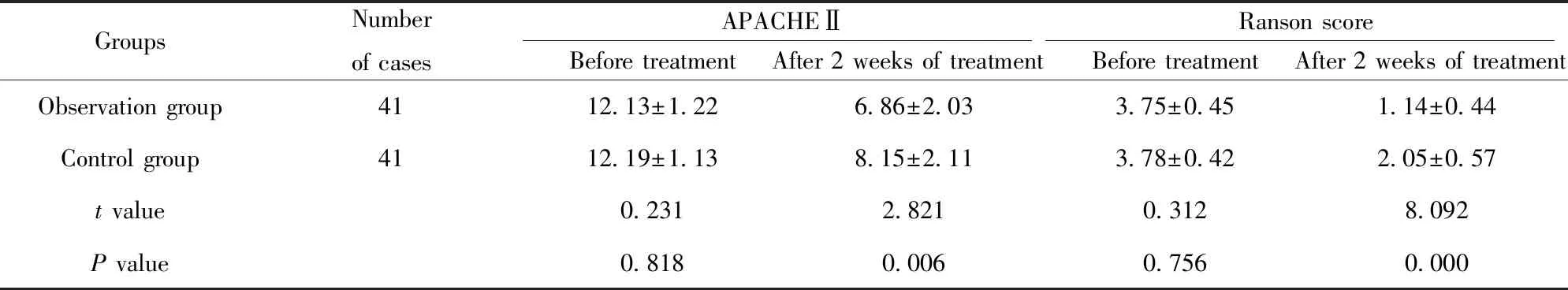
GroupsNumberof casesAPACHEⅡBefore treatmentAfter 2 weeks of treatmentRanson scoreBefore treatmentAfter 2 weeks of treatmentObservation group4112.13±1.226.86±2.033.75±0.451.14±0.44Control group4112.19±1.138.15±2.113.78±0.422.05±0.57t value0.2312.8210.3128.092P value0.8180.0060.7560.000
2.3营养状况比较 治疗前两组血清ALB、PA、TRF水平比较无明显差异(P>0.05),治疗2周后观察组血清ALB、PA、TRF水平高于对照组(P<0.05)。见表4。
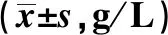
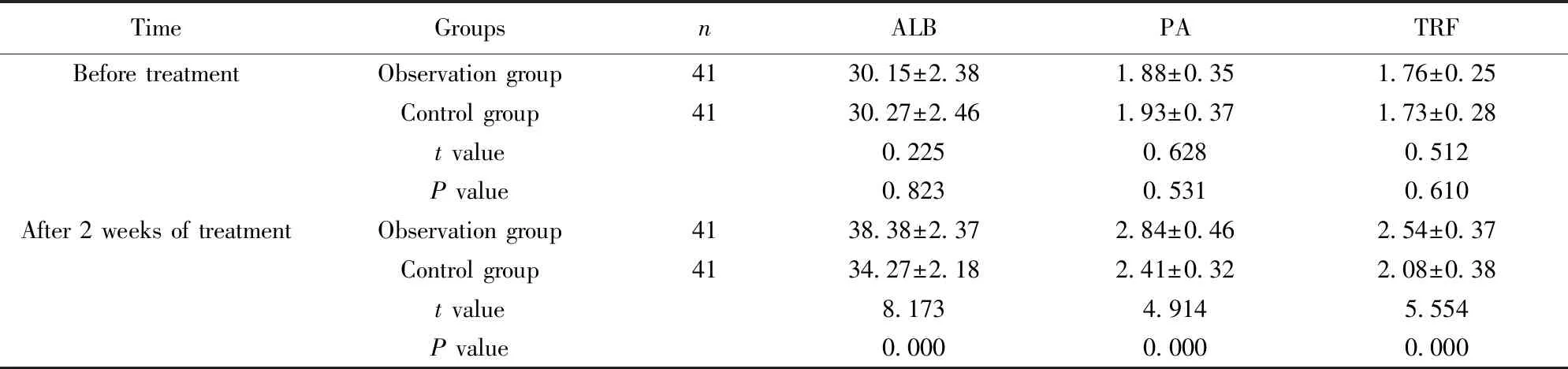
TimeGroupsnALBPATRFBefore treatmentObservation group4130.15±2.381.88±0.351.76±0.25Control group4130.27±2.461.93±0.371.73±0.28t value0.2250.6280.512P value0.8230.5310.610After 2 weeks of treatmentObservation group4138.38±2.372.84±0.462.54±0.37Control group4134.27±2.182.41±0.322.08±0.38t value8.1734.9145.554P value0.0000.0000.000
2.4肠黏膜屏障功能比较 治疗前两组血清AMY、LPS、DAO水平比较无明显差异(P>0.05),治疗2周后观察组血清AMY、LPS、DAO水平较治疗前降低,且低于对照组(P<0.05)。见表5。
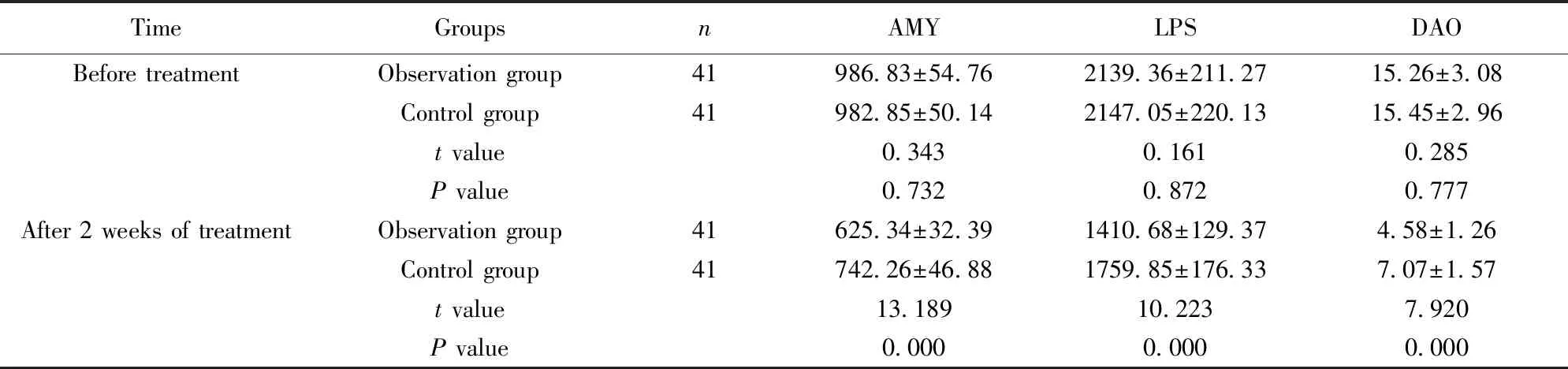
TimeGroupsnAMYLPSDAOBefore treatmentObservation group41986.83±54.762139.36±211.2715.26±3.08Control group41982.85±50.142147.05±220.1315.45±2.96t value0.3430.1610.285P value0.7320.8720.777After 2 weeks of treatmentObservation group41625.34±32.391410.68±129.374.58±1.26Control group41742.26±46.881759.85±176.337.07±1.57t value13.18910.2237.920P value0.0000.0000.000
2.5血清炎性因子水平比较 治疗前两组血清TNF-α、CRP、IL-6比较,差异无统计学意义(P>0.05)。
治疗2周后观察组血清TNF-α、CRP、IL-6较治疗前降低,且低于对照组(P<0.05)。见表6。
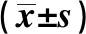
TimeGroupsnTNF-α(ng/ml)CRP(mg/L)IL-6(pg/ml)Before treatmentObservation group4183.72±12.38332.62±32.7851.26±23.41Control group4184.63±12.19335.88±31.4952.45±22.88t value0.3350.4590.2322P value0.7380.6470.817After 2 weeks of treatmentObservation group4143.38±2.3726.79±4.2611.64±2.57Control group4155.27±2.1843.34±5.9219.50±2.88t value23.64314.53013.039P value0.0000.0000.000
2.6细胞免疫功能比较 治疗前两组CD3+、CD4+、CD8+、CD4+/CD8+比较,差异无统计学意义(P>0.05)。治疗后观察组CD3+、CD4+、CD4+/CD8+较治疗前升高,CD8+较治疗前降低,且观察组优于对照组,差异有统计学意义(P<0.05)。见表7。
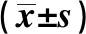
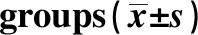

TimeGroupsnCD3+(%)CD4+(%)CD8+(%)CD4+/CD8+Before treatmentObservation group4157.39±2.6235.08±2.1631.26±2.871.09±0.23Control group4157.47±2.6435.03±2.2532.45±3.011.08±0.220.1380.1031.8320.2010.8910.9190.0710.841After 2 weeks of treatmentObservation group4171.22±2.5748.14±3.0824.64±2.021.95±0.29Control group4163.46±2.3839.34±2.9728.50±2.041.38±0.30t14.18513.1698.6098.747P0.0000.0000.0000.000
2.7预后不良反应发生率比较 观察组感染、MODS等预后不良总发生率低于对照组(P<0.05)。见表8。
表8 两组预后不良发生率比较[n(%)]
Tab.8 Comparison of incidence of poor prognosis between two groups[n(%)]
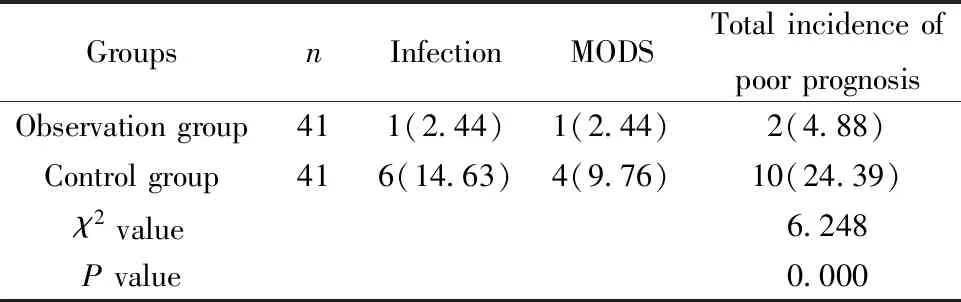
GroupsnInfectionMODSTotal incidence ofpoor prognosisObservation group411(2.44)1(2.44)2(4.88)Control group416(14.63)4(9.76)10(24.39)χ2 value6.248P value0.000
3 讨论
CBP最早出现于20世纪70年代末,早期主要用于治疗重症肾衰竭患者,随着技术进步逐渐扩展至急性胰腺炎、严重创伤、多脏器衰竭等疾病临床治疗中,成为抢救危重患者的一种不可或缺的治疗手段,临床疗效评价日益肯定[7]。张勇等[8]在SAP并发MODS或多器官功能衰竭(MOF)治疗研究中,采用血液净化疗法,患者氧合指数、动脉压等指标明显改善,且CRP、血尿素氮、肌酐等水平表达明显降低。多项临床研究发现CBP应用于SAP还具有以下优势[9,10]:①能持续稳定控制水盐代谢、电解质,稳定血流动力学;②可连续、有效、快速清除循环中的有害物质;③能减轻炎症反应;④能恢复免疫调节。
临床研究发现SAP患者处于高代谢、分解状态,导致体内环境紊乱,免疫功能降低,营养状态不良,会延长病情治疗进程,甚至加重病情[11]。因此在SAP患者治疗过程中给予有效营养支持尤为重要。营养支持分为肠内营养支持和肠外营养支持两种。肠外营养支持主要通过静脉注射方式补充营养,长期肠外营养支持不利于肠道功能的恢复,甚至会导致胃肠功能丧失。肠内营养与正常进食类似,补充人体营养,提高免疫功能,能通过食物刺激作用,促进胃肠蠕动,保护肠道黏膜屏障,且有助于减少肠道脓毒症的发生。另外肠内营养还能促进门脉循环及激素分泌,缓解炎性因子介导的高代谢状态,补充营养的同时,减少机体营养消耗[12]。胡毅等[13]研究中显示:给予早期肠内营养能显著改善患者营养状态,提高患者免疫功能。
SAP发生后,肠道屏障被破坏,会导致细菌移位等,从而激活巨噬细胞,释放炎症介质,成为局部病变短时间内进展为全身炎症反应综合征的重要原因[14]。因此,如何有效保护肠道屏障功能,减轻炎性反应,对延缓病情进展意义重大。肠内免疫营养在常规营养配方中加入ω-3脂肪酸、精氨酸、谷氨酰胺及纤维素等,具有调节细胞免疫网络、调节细胞因子产生,提高机体免疫功能的作用[15]。其中谷氨酰胺起主要作用,具有潜在免疫功能,能增强嗜中性粒细胞的吞噬能力,同时能促进肠黏膜增生,维持肠黏膜通透性,从而增强肠道黏膜免疫防御功能[16]。精氨酸能在鸟氨酸脱羧酶作用下转化为多巴胺,从而促进小肠绒毛及肠道黏膜厚度恢复,维持肠道生物屏障功能,保护肠黏膜[17]。本研究对血清AMY、LPS、DAO等肠道黏膜屏障功能指标进行评估,发现治疗2周后观察组血清AMY、LPS、DAO水平低于对照组(P<0.05)。研究显示:SAP发生后,血清AMY水平异常升高,与病情变化密切相关,因此可作为SAP临床诊断病情评估的重要指标[18]。LPS为革兰阴性细菌细胞壁中的一种成分,能引起发热、微循环障碍等一系列生理病理改变,与SAP发生进展及肠道功能密切相关[19]。DAO存在于肠黏膜上层绒毛细胞的胞质中,当绒毛细胞受损后释放入胞内,使血清DAO升高,能有效反映小肠黏膜屏障损伤程度和完整性。因此,进一步证实肠内免疫营养联合CBP治疗能保护肠道黏膜屏障功能,促进患者病情转归。
本研究还发现,治疗2周后观察组血清TNF-α、CRP、IL-6低于对照组,细胞免疫功能高于对照组(P<0.05)。说明肠内免疫营养联合CBP治疗老年SAP能减轻患者炎症反应,提高患者细胞免疫功能,原因可能与联合治疗能通过不同机制进一步改善机体炎症反应、减轻氧化应激、调节免疫功能作用有关。本研究预后统计发现观察组预后不良发生率低于对照组,说明通过联合治疗能改善预后,对患者生命健康具有重要意义。本研究结果还显示:观察组住院时间、血清AMS恢复时间短于对照组,治疗2周后观察组血清ALB、PA、TRF水平高于对照组,APACHEⅡ评分、Ranson评分低于对照组(P<0.05);说明采用肠内免疫营养联合CBP治疗老年SAP能改善患者营养状态,有效促进患者体征、症状缓解,促进病情转归,减少住院时间。
综上所述,本研究初次采用肠内免疫营养支持联合CBP治疗老年SAP取得显著效果,能缓解患者症状,改善机体免疫功能及营养状况,保护肠道屏障功能,减轻机体炎症反应,降低预后不良发生率,疗效显著。但本研究样本量有限,有待多中心大样本量进一步随访研究。
