PDCA循环在某三级医院实施按病种付费管理中的应用
2019-06-22辛一琪洪银蕊
辛一琪 任 臻 洪银蕊
(中山大学孙逸仙纪念医院 广州 510120)
按病种付费,是通过统一的疾病诊断分类,制定出每种疾病的定额偿付标准,医保机构按这个统一标准向医疗机构支付费用。广州市自2017年6月1日起开展按病种付费工作,共推出116 个按病种付费和32个指定手术单病种,疾病诊断分类以出院的第一诊断ICD-10 编码为标准,疾病治疗分类以主要手术或操作的ICD-9-CM3 编码为标准(实际开展工作中,主要手术或操作暂以 医保诊疗项目编码为准)。
2017年6-7月政策实施初期,因各种原因,医院出现错报漏报按病种付费结算待遇导致相关医疗费用统筹基金不予支付。在费用控制方面,临床科室对部分病种缺乏控费意识导致次均费用远高于结算标准,出现因“超支不补”而给医院造成经济损失;而某些科室对部分病种大力控费使次均费用远低于结算标准,虽能达到“结余留用”的效果,但同时也存在因人为降低有效服务量而影响参保人待遇的可能。2017年8-12月期间,医院运用PDCA 循环,对按病种付费管理中出现的问题进行持续改进,与2017年6-7月比较,提高了结算准确率和费用合理性,取得显著效果。
1 方法
PDCA 循环是美国质量管理专家休哈特博士首先提出的,由戴明采纳、宣传,获得普及,又称戴明环。PDCA 循环的含义是将质量管理分为四个阶段,即计划(Plan)、执行(Do)、检查(Check)、调整(Action)。在质量管理活动中,要求把各项工作按照作出计划、计划实施、检查实施效果,然后将成功的纳入标准,不成功的留待下一循环去解决。通过这种螺旋式上升的管理模式,促进管理质量的持续改进。
2 目标
根据广州市按病种付费结算要求,结算准确率目标为“100%不允许漏报”。费用合理性目标为“鼓励开展,略有结余”。
3 PDCA 循环的实施
3.1 计划阶段(Plan)
3.1.1 组建团队
团队成员来自医保办、医务科、财务科住院处、网络中心、药学部,分别负责总体协调、临床路径实施管理、结算待遇选择管理、信息系统开发、合理诊疗合理用药评价等方面的改进。
3.1.2 分析原因
团队成员通过查阅文献,头脑风暴,组织相关科室临床医师护士进行座谈,抽取2017年6-7月漏报错报的病例以及费用超标的病例进行分析等方法,从人(医护患)、机(HIS 系统)、法(国家政策)、环(内部管理)等四方面查找问题的产生原因(见图1、图2)。

图1 按病种付费漏报原因鱼骨图分析

图2 按病种付费费用超标原因鱼骨图分析
由此,分析错报漏报的主要原因:(1)人员方面:按病种付费为新的结算模式,医护人员对该结算模式认识不足。(2)HIS 系统方面:在临床办理出院过程中,由医师在HIS 系统批准出院界面填写患者的出院诊断名称(系统带出相应的ICD-10 编码),住院处根据医师的填写内容,在医保信息系统录入诊断,为患者办理出院结算。因医院HIS 系统的诊断未更新,部分病种诊断编码与医保信息系统非一一对应,住院处结算时选择诊断出现偏差,导致漏报。另一方面,出院办理界面无法自动将患者所行术式与按病种付费的术式匹配,自动提醒医生选择“按病种付费结算待遇”,也是导致漏报的重要原因。(3)内部管理:医院内部未建立多层次(临床科室-住院处-医保办)核对和勘误机制。
费用超标的主要原因:(1)人员方面:三级医院收治的患者病种复杂、合并症并发症多,控费难度大,易超标。(2)政策方面:结算标准以本市定点医疗机构历史医疗费用和医疗保险基金预算为基础进行测算,由于广州市各定点医疗机构的疾病诊断名称存在差异,主操作(术式)名称和编码各有不同,导致某些病种测算出来的结算标准跟三甲医院实际的成本不相符,甚至偏低很多;广州市于2017年7月15日取消药品加成,同步调升了手术费、麻醉费和病理费,116个病种以术科为主,结算标准是医改前制定的,医改后无调整,导致标准相对偏低。(3)医院内部管理:部分病种费用构成不合理,如药占比、耗占比、麻醉费占比过高;临床路径管理未广泛覆盖;医院对超标结余金额未建立奖惩制度。
3.1.3 制定计划:针对以上原因,团队成员与相关临床科室、行政职能管理部门讨论、沟通,梳理出医院层面有能力改进的内容,制定了改进措施。包括有加强内部培训、规范出院诊断的填写和手术收费、建立临床科室→住院处→医保办三重核对和勘误机制、推行临床路径、加强合理诊疗监控、超标结余金额与绩效挂钩等,并按照计划实施。
曹中铭(知名独立财经撰稿人):上市公司热衷于投资理财,背后不无盘活金融资产、提高资金利用效率、增加投资收益、提振公司业绩等方面的考量。不过,上市公司进行证券投资,虽属于其内部事务,但也不能为所欲为。对于那些投入巨资炒股、炒股出现巨亏,或因炒股影响到日常运营的上市公司,监管部门通过下发问询函的方式表达关注却是必要的。否则,“上海莱士式”的悲剧,今后或还会重演。
3.2 执行阶段(Do)
3.2.1 开展全院培训,加强政策宣传
(1)开展全院性培训活动,由医保办培训各科医保专管员,再由医保专管员培训所在科室医务人员,以点到面,达到全员培训的效果。(2)深入重点临床科室进行培训、调研,打消科室对该结算模式的疑惑,提高其推行临床路径和调控费用的积极性。重点科室包括病种多、控费难度大的科室(如骨科、脑外科),费用结余可能性大、需鼓励其积极申报的科室(如心内科、泌尿外科)。(3)针对临床科室咨询的热点问题、共性问题,出版三期《按病种付费“问&答”简报》,供各科学习。
3.2.2 规范出院诊断的填写和手术收费
(1)更新HIS 系统诊断编码:更新后,医师办理出院界面录入的疾病名称和编码,与医保信息系统的疾病名称和编码完全一致,有利于住院处将临床医师下达的出院诊断准确录入到医保信息系统。(2)规范手术收费:医保办、物价组联合,对手术室工作人员进行培训,要求做到“手术记录、收费条目”相吻合,确保医院所实施的按病种付费相关术式,能准确申报该结算模式。
3.2.3 建立临床科室→住院处→医保办三重核对和勘误机制
(1)临床科室:根据患者的诊断、术式、费用,在系统批准出院界面,正确选择“按病种付费”结算模式,把好第一关。(2)住院处:按照临床出具的《出院通知单》信息,正确录入诊断、选择结算类型,特别是要正确选择“传统术式”还是“经腹腔镜”(两者结算标准不一致)。(3)医保办:设立专人,每天核对前一天广州医保出院患者的数据,通过第一诊断、手术收费项目、手术记录等信息,及时发现有无错报、漏报。如:某患者,诊断为“冠状动脉粥样硬化性心脏病”,住院期间行“冠状动脉球囊扩张及支架植入术(放置2 个支架)”,结算标准为75200 元,但临床误报为“心血管专科结算”,结算标准仅为21000 元。医保办查阅该患者收费清单发现上述错误,及时通知住院处重新结算,不仅避免因错报结算方式被扣罚整笔费用,还大大提高了该病例的结算标准。
医院制定《临床路径全面铺开实施工作方案》,以前卫生部颁布的临床路径为蓝本,结合医院实际,将临床路径本地化,明确各病种诊疗方案(含检查、检验、药品)和时间节点,嵌入HIS 医嘱系统中。每月医务科统计各临床科室病种入组率、入组完成率、变异率,对达标科室给予经济奖励。
通过进行临床路径管理,医务人员的诊疗行为都有明确的时间节点和内容,改变了以往基于临床医师个人经验和习惯的诊疗行为,减少随意性,基本杜绝不规范的医疗行为,增加用药和检查的合理性。在规定时间内有计划地完成医疗服务项目,住院时间和住院费用有明显的可控性。
3.2.5 多管齐下,加强合理诊疗监控
(1)加强合理用药的监管:药学部除日常开展合理用药点评工作外,还针对按病种付费的病种,开展专项点评。每月由医保办提供超结算标准的病历号,药学部对药物(重点是辅助用药)使用情况进行点评,点评结果报质评中心,根据不合理用药的金额,对当事医师进行扣罚。(2)加强耗材使用量的监管:一是根据原国家卫计委《关于控制公立医院医疗费用不合理增长的若干意见》的文件要求,对各临床专科每月耗材使用量下达控制指标,并每月公布其使用量;二是重点加强对防粘连类耗材、止血类耗材使用量的管控。
3.2.6 建章立制,将超标结余金额与绩效挂钩
绩效考核是医院管理的一个重要组成部分,做好绩效考核对调动员工的工作积极性有十分重要的作用。为鼓励科室主动控费,医保办每月向临床科室主任、护士长、医保专管员反馈结算数据和超标结余金额,医院将实施按病种付费的超标结余情况纳入绩效考核体系,与收入挂钩,实行月度清算。
3.3 检查阶段(Check)
3.3.1 结算准确率
2017年6-12月,医院按照“116个按病种付费和32 个指定手术单病种”结算例数共1444 例,其中错报漏报20 例,占1.39%。较在PDCA 实施前的6、7月份,错报漏报率分别为3.10%和2.73%,PDCA 项目实施后,错报漏报率呈逐月下降趋势,至11、12月份,降至为0%,达到预期目标(见表1、图3)。
3.3.2 费用合理性
2017年6-12月,医院合计开展116 个按病种付费和32 个指定手术单病种结算1444 例次,产生的住院总费用3566.78 万元,结余奖励165.14 万元,结余奖励金额占住院总费用的4.63%,实现了“略有结余”的目标。
其中:116 个按病种付费,合计开展57 个病种,结算1164 人次,结余奖励65.9 万元(其中,24 个病种次均费用低于结算标准,结余奖励159.9 万元;33 个病种次均费用高于结算标准,超标拒付94.0 万元,见图4)。32 个指定手术单病种,合计开展21 个病种,结算280 人次,结余奖励99.2 万元(其中,18 个病种次均费用低于结算标准,结余奖励99.7万元;3 个病种次均费用高于结算标准,超标拒付0.5 万元,见图5)。
3.3.3 其他成果
数据显示,2017年6-12月,医院院本部职工医保、居民医保和南院区的职工医保、居民医保的人次平均费用,均较2017年1-5月有所下降,下降幅度为1.20%-7.40%(见表2)。其中,以手术科室为主的南院区,人次平均费用下降幅度尤为明显,这与按病种付费116 个病种中,手术病种占多数有密切的关系。
4 总结改进 (Action)
4.1 取得的成绩
自2017年6月实施按病种付费以来,通过PDCA 循环的持续改进,医院不仅实现了在该结算模式上“结算准确、略有结余”的目标,也同步降低了普通定额结算模式的人次平均费用和总额控制压力,取得了良好的医疗费用调控效果。
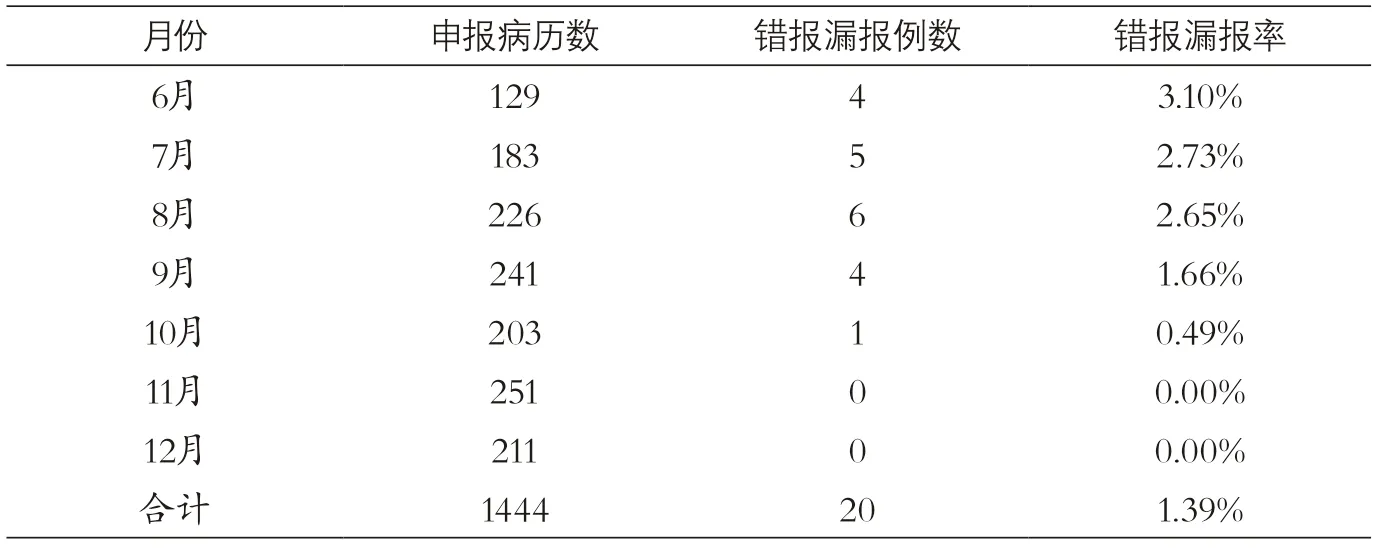
表1 2017年6-12月申报例数和错报漏报率
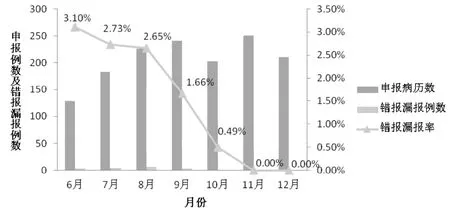
图3 2017年6-12月申报例数和错报漏报率

表2 2017年1-5月和6-12月普通定额次均费用比较 (单位:元/人次)
4.2 存在问题及改进方向
在此轮PDCA 循环中,还遗留了部分问题尚未解决:
一是医院HIS 系统出院办理界面,无法将患者所行术式与按病种付费的术式匹配,自动提醒医生选择“按病种付费结算待遇”。下一步,医保办将与质评中心、网络中心协作,将临床诊断与ICD-10 诊断代码库进行关联,将手术收费与结算待遇进行关联。办理出院时,由HIS 系统自动甄别病例是否符合“按病种付费”结算申报条件,减少人工判断导致的错报、漏报。
二是开展病种个数仍偏低,其中116 个按病种付费,医院仅开展57个病种,尚有59 个病种未开展,32 个指定手术单病种,医院仅开展21 个病种,尚有11 个病种未开展。医院将分析具体原因,究竟是病种本身不属于三级医院收治的主流病种,还是由于结算标准过低,导致医院不愿意收治该类患者,以便在以后工作中与医保经办机构进行沟通。
三是结算标准方面,广州市于2017年7月15日取消药品加成,同步调升了手术费、麻醉费和病理费,按病种付费的病种以术科为主,结算标准是医改前制定的,医改后无调整,导致标准相对偏低。这也是医院医保管理部门必须发挥主观能动性,积极与医保经办机构进行汇报、沟通的重要内容。
质量无顶点,不能停留在一条水平线上,不断解决问题的过程就是质量水平逐步上升的过程。PDCA贯穿于整个管理活动的各个关键环节,并周而复始不停顿地运转。每一个循环都会促使关键环节控制体系的持续改进,从而促进医疗质量管理系统的不断完善。医院将继续探讨以上问题的原因,作为下一个PDCA 循环需要改进的重点。
