保留黄斑中心凹的内界膜剥除术联合空气填充治疗中等直径特发性黄斑裂孔
2019-03-15王俊华陈松何广辉高翔武斌王健马映雪董蒙
王俊华 陈松 何广辉 高翔 武斌 王健 马映雪 董蒙
内界膜剥除术通过解除黄斑中心凹切线方向的玻璃体牵引从而达到使特发性黄斑裂孔(idiopathic macular hole,IMH)闭合的目的,成为近年来治疗IMH的经典术式[1]。但近年来有研究指出,单纯内界膜剥除易造成中心凹旁视网膜小凹形成,神经纤维层分裂以及中心凹旁不对称性组织拉伸,从而破坏了中心凹旁原有解剖结构,造成患者术后视功能差[2]。Ho等[3]选取最小直径在100 μm左右的II期IMH病例,采取保留中心凹的内界膜剥除术进行治疗,取得满意的裂孔闭合率,且患者术后视力改善优于单纯内界膜剥除组。本研究在此基础上,参照文献[4]选取中等直径的IMH病例,观察保留黄斑中心凹的内界膜剥除术的临床治疗效果。
1 资料与方法
1.1一般资料与分组选取2014年1月至2016年1月在天津市眼科医院确诊为Ⅳ期的IMH经光学相干断层扫描(optical coherence tomography,OCT)测量裂孔最小直径为250~400 μm的患者45例45眼纳入研究;其中男5例5眼,女40例40眼;均为单眼,左25眼,右20眼;年龄55~70(61.00± 4.19)岁。将45例45眼患者随机分为常规内界膜剥除组(常规组)22眼及保留中心凹内界膜剥除组(保留组)23眼。两组患者年龄、病程、症状出现时间、最佳矫正视力(best corrected visual acuity,BCVA)、屈光度、晶状体状态、眼轴长度、黄斑裂孔最小直径及黄斑裂孔指数(macular hole index,MHI)比较,差异均无统计学意义(均为P>0.05)。本研究为经过医院伦理委员会审核批准的前瞻性临床研究,患者或监护人均签署知情同意书。
1.2入选及排除标准纳入标准:(1)经间接检眼镜检查发现黄斑区橘红色全层裂孔;(2)OCT检查均见黄斑区神经上皮层断裂,直径为250~400 μm的Ⅱ~Ⅳ期IMH[5]。排除标准:(1)合并视网膜脱离、青光眼、眼外伤、高度近视及其他玻璃体视网膜疾病者;(2)有眼部手术史者。所有患者术前均行眼压、裂隙灯显微镜、眼轴长度测量、双目间接检眼镜及OCT测量黄斑裂孔直径、底径及高度,计算MHI即高与底径比值。
1.3方法
1.3.1手术方法所有患者均行23G玻璃体切割术,术中用曲安奈德染色,剥除玻璃体后界膜及视网膜前膜,吲哚青绿染色后剥除内界膜,其中常规组剥除后极部包括黄斑区内界膜至血管弓,保留组则保留以黄斑中心凹为圆心300~400 μm直径的内界膜,检查中周部视网膜,若存在视网膜周边变性及裂孔,根据具体情况行眼内激光光凝或冷冻治疗,全气-液交换后无菌空气填充。两组患眼均联合进行晶状体超声乳化吸出术、人工晶状体植入术、后囊切开术。所有手术均由同一位经验丰富的玻璃体视网膜手术医师完成。
1.3.2术后处理及观察患者严格俯卧位直至气体吸收,手术后患者随访时间为(21.52±5.68)个月。术后患者采用与手术前相同的检查设备和方法行相关检查,观察术后两组黄斑裂孔闭合及BCVA情况。以末次随访时OCT表现及BCVA情况对手术治疗效果进行评价。
2 结果
2.1IMH闭合情况及手术前后视力术前常规组与保留组患者黄斑裂孔直径、MHI、BCVA LogMAR比较,差异均无统计学意义(均为P>0.05,见表1)。
末次随访时,常规组与保留组黄斑裂孔闭合率分别为95.45%和100.00%,其中常规组患眼1眼未闭合,保留组患眼均已闭合,差异无统计学意义(P=0.489,见表1)。术后常规组、保留组患眼BCVA LogMAR皆低于术前,差异均有统计学意义(均为P<0.05)。两组间比较,保留组患眼BCVA LogMAR低于常规组,差异有统计学意义(t=-5.849,P<0.001)。见表1。
表1常规组及保留组术前术后各项指标比较
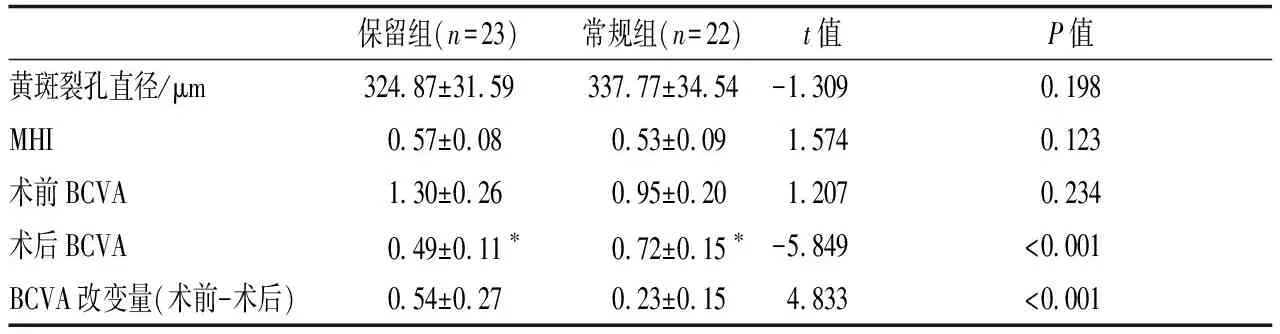
保留组(n=23)常规组(n=22)t值P值黄斑裂孔直径/μm324.87±31.59337.77±34.54-1.3090.198MHI0.57±0.08 0.53±0.091.5740.123术前BCVA1.30±0.260.95±0.201.2070.234术后BCVA0.49±0.11∗0.72±0.15∗-5.849<0.001BCVA改变量(术前-术后)0.54±0.270.23±0.154.833<0.001
注:与术前比较,*P<0.05
2.2OCT结果两组患者术前OCT均表现为全层黄斑裂孔。术后OCT表现:保留组和常规组IMH均已闭合。常规组(图1)尽管裂孔闭合,但视网膜表面不平整,黄斑中心凹结构紊乱,不能清楚分辨各层视网膜结构,其中大部分患眼内外节交界处(inner segment/outer segment,IS/OS)及外界膜(external limiting membrane,ELM)消失或不连续,部分患眼可见中心凹变薄组织不对称性伸长,少数IS/OS或ELM层恢复。保留组(图2)视网膜表面光滑,中心凹接近正常解剖结构,可分辨出各层结构,仅在内界膜撕除边缘存在视网膜小凹,其余处未见,IS/OS及ELM层恢复。
3 讨论
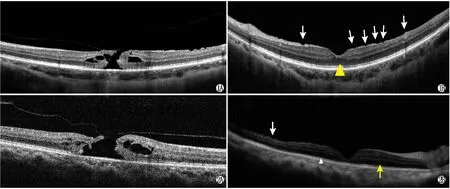
图1 常规组患眼OCT。A:患眼术前OCT示全层黄斑裂孔;B:患眼术后OCT可见IMH已闭合,但黄斑区表面结构不规整(白色箭头),结构紊乱,不能清楚分辨出视网膜各层结构(黄色三角)。图2 保留组患眼OCT。A:患眼术前OCT示全层黄斑裂孔;B:患眼术后OCT可见IMH已闭合,黄斑区结构光滑,接近正常结构,在内界膜撕除边缘存在视网膜小凹(白色箭头),IS/OS(白色三角)及ELM(黄色箭头)层均已恢复
1994年Morris等[5]首先提出剥除ILM可解除中心凹前玻璃体方向的牵引,刺激诱导胶质细胞增生,被应用于IMH的治疗中,使得IMH的闭合率增高,从而成为IMH手术治疗中的重要环节[6]。随着研究的进展,为了提高IMH的闭合率,许多学者对ILM剥除术进行了改良,提出了多种改良术式,如ILM翻瓣术、ILM填塞术以及保留中心凹的ILM剥除术[3]。以上术式在大大改善IMH的手术治疗效果的同时,仍然存在一些问题以及应用上的局限。
本研究将保留中心凹的ILM剥除术应用于直径为250~400 μm Ⅳ期IMH的治疗中,结果显示,常规ILM剥除术与保留中心凹的ILM剥除联合空气填充术IMH闭合率分别为94.45%和100.00%,均达到有效闭合,且行保留中心凹的ILM剥除术患者术后视力改善情况要好于常规ILM剥除术。有多项研究结果表明,常规ILM剥除术可对视网膜造成损伤,导致视网膜小凹形成、视网膜色素上皮减少、神经纤维层分离[7]、神经节细胞复合体变薄[8],黄斑中心凹组织不对称性伸长[9],液体通过黄斑裂孔进入视网膜下的可能性增加[10]。Haritoglou 等[11]发现剥除ILM后可出现旁中心暗点形成、视敏度下降等视功能的改变。观察本研究术后OCT及BCVA结果,单纯剥除ILM后黄斑裂孔虽已闭合,但视网膜表面不平整,黄斑区结构遭到破坏,部分患者IS/OS缺如,视力恢复较差,这与上述研究结果一致。此外,Yoshikawa等[12]研究发现,在剥除ILM后黄斑向视盘移位。本研究通过保留中心凹周围的 ILM,剥除剩余ILM至血管弓,在有效解除中心凹前牵拉的基础上,减少剥除ILM时对黄斑区结构的损伤,同时使黄斑区移位的可能性大大降低,患者术后视力及视功能的改善情况较好。
Michalewska等[13]提出改良术式ILM翻瓣术,覆盖于黄斑裂孔上的ILM为胶质细胞的增生提供支架作用,促进神经胶质细胞增生,从而拉动光感受器细胞向裂孔中心移位,促进裂孔闭合。但目前对于瓣膜的覆盖方式存在争议,Shin等[14]提出单层ILM瓣膜覆盖有可能使黄斑区的恢复更为规整,但在气-液交换时易发生瓣膜的漂浮、移位及丢失。Kuriyama等[15]提出内界膜填塞术,在瓣膜翻转后填塞入裂孔中,以此来固定内界膜瓣,但填塞时易造成黄斑区机械性损伤,且过多的ILM组织填塞将导致黄斑中心凹处胶质细胞的过度激活,不利于患者术后视功能的恢复。另外,填塞入黄斑区的ILM已被吲哚青绿染色,可能对视网膜组织存在毒性作用[16]。两种术式操作过程精细,手术难度较大。本研究所采用的保留中心凹的ILM剥除术是内界膜翻瓣术的前半部,操作相对简便,侵入性小,不会出现瓣膜的移位、漂浮及丢失,且对视网膜的毒性作用小。
保留中心凹的ILM剥除术由Ho等[3]提出并应用于小直径的II期IMH的治疗中,术后黄斑裂孔闭合率满意,中心凹结构相对完整,视力显著优于常规剥除组。Lee等[17]将其应用于高度近视黄斑劈裂的治疗中,术后患者视力明显提高。与常规ILM剥除术相比,保留中心凹的ILM剥除术在使IMH达到有效闭合基础上,保存了黄斑中心凹结构及功能的完整性,有利于患者术后视力的提高。在本研究中,常规组和保留组IMH均具有较高的闭合率,观察术后OCT发现,与常规组相比,保留组视网膜的损伤更小,黄斑中心凹的表面光滑,结构对称接近正常生理结构,且保留组术后BCVA改善情况较好。由此,本研究成功将保留中心凹的内界膜剥除术应用于中等直径Ⅳ期IMH的治疗中。
综上所述,对于直径小于400 μm的IMH,采用保留中心凹的ILM剥除术更具优势,在裂孔闭合同时可为患者争取术后视功能最大程度提高,但不适用于大直径IMH的治疗。本研究纳入样本量尚小,该结果尚有待大样本的临床对照研究加以验证,且本研究未对患者视功能进行评估,尚需微视野及电生理等进一步验证。
