颅内前后循环缺血性卒中危险因素、卒中机制和梗死模式的对比分析
2019-03-07林欢王健吕志宇陈秀
林欢,王健,吕志宇,陈秀
颅内动脉粥样硬化性狭窄(intracranial atherosclerotic stenosis,ICAS)是我国缺血性卒中(ischemic stroke,IS)的主要病因之一,占所有IS的30%~50%[1-2]。颅内血管根据来源不同,分为前循环和后循环。前后循环动脉存在管径、血流速度、剪切力、代偿机制等不同,即便在相同损害因子作用下,前后循环动脉受损程度、受损机制也可能存在差异[3-4]。既往研究多将ICAS作为一个整体,进行IS病因、机制、模式等的探讨[5-6]。对于颅内前后循环动脉粥样硬化性狭窄致IS的特点及差异,目前国外研究较多但结论不一致[7-8]。国内Wang等[5,9]对颅内动脉粥样硬化性狭窄的研究逐步完善了中国ICAS的理论体系,但并未详细探讨颅内前后循环动脉粥样硬化性狭窄致IS的差异。本研究旨在探讨颅内前后循环动脉粥样硬化性狭窄致IS危险因素、卒中机制和梗死模式的差异,为进一步诊疗及防治提供更多参考依据。
1 对象与方法
1.1 研究对象 选取2014年12月—2017年12月于西南医科大学附属医院神经内科住院治疗的ICAS导致IS的患者257例。纳入标准:(1)年龄≥18岁,病程<7 d。(2)依据中国急性缺血性脑卒中诊治指南(2014年)诊断为IS,并完善头颅MRI,包含弥散加权成像(DWI),证实有急性缺血灶。(3)完善全脑数字减影血管造影(DSA)证实存在ICAS。排除标准:(1)DWI显示的急性梗死病灶与临床症状不符合;梗死灶不在责任动脉供血区;前后循环均有梗死灶或前循环双侧病变者。(2)DSA显示无脑血管狭窄;颅外或颅内外动脉同时狭窄;单侧前循环或后循环多血管病变者;升主动脉或主动脉弓近端动脉粥样硬化。(3)短暂性脑缺血发作、各种原因导致的出血性脑血管病。(4)心源性栓塞相关的卒中;小动脉闭塞导致的皮质下病灶直径<15 mm者;各种腔隙综合征患者;其他病因及不明病因者。(5)进行溶栓或其他血管内介入治疗者,应用调脂药物治疗>1个月者。
1.2 方法
1.2.1 血管狭窄部位及狭窄程度的评估 DSA可清晰显示血管的大小、形态、狭窄部位及程度,是目前评价颅内血管狭窄或闭塞的金标准。根据造影结果显示责任血管的部位,将患者分为前循环组和后循环组。前循环:颈内动脉颅内段(包括海绵窦段和岩骨段)、大脑中动脉、大脑前动脉。后循环:大脑后动脉、基底动脉、椎动脉颅内段(包括硬膜内V4段)[10]。采用华法林与阿司匹林治疗症状性颅内疾病试验(WASID)的标准[11],计算患者的狭窄率(%)=(1-狭窄直径/正常直径)×100%,只有狭窄≥50%或闭塞的颅内动脉才纳入研究。
1.2.2 卒中机制与梗死模式的判定 DWI可早期确定缺血性病灶的大小、部位与时间,对早期发现梗死灶较标准MRI更敏感,故用于卒中机制、梗死模式的评估[12]。根据患者的临床特征及影像学检查结果,将卒中机制分为:动脉-动脉栓塞(病灶位于同一血管支配区域内的多发性梗死或单发皮质梗死);低灌注(位于2条血管交界区的病灶;伴或不伴有皮层或穿支动脉闭塞);穿支动脉闭塞(病灶位于穿支动脉供血区);原位血栓形成(病灶位于血管支配的全部或大部分区域,由于侧支循环的存在通常不伴有交界区的梗死灶);混合机制[7]。根据文献[13-14]公布的模板,将梗死模式分为:(1)单发病灶,包括单发皮质梗死、单发皮质-皮质下梗死、单发皮质下梗死(直径>15 mm)。(2)弥散病灶,指单血管供血区域的弥散病灶,包括<15 mm的弥散性病灶或>15 mm的融合性病灶伴另外病灶。(3)多发病灶,指单侧前循环或后循环2个以上独立的DWI病灶。见图1。由2位神经内科医师独立阅片并确定患者的卒中机制和梗死模式,如阅片结果不一致,由第3位医师介入并讨论后确定。
1.2.3 临床资料收集 详细记录患者的一般临床资料,包括年龄及性别、高血压史、糖尿病史、高脂血症、卒中史、冠心病史、吸烟史、饮酒史、脑血管病家族史及实验室指标,包括总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDLC)、低密度脂蛋白胆固醇(LDL-C)、同型半胱氨酸(Hcy)、尿酸(UA)、糖化血红蛋白(HbA1c)、白细胞计数(WBC)、纤维蛋白原(FIB)。
1.3 统计学方法 应用SPSS 17.0进行统计分析。正态分布的定量资料以均数±标准差(±s)表示,组间比较采用t检验;偏态分布的定量资料用M(P25,P75)表示,组间比较采用Wilcoxon秩和检验;计数资料以例(%)表示,组间比较采用χ2检验。影响因素分析应用二分类Logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者一般临床资料比较 前循环组、后循环组患者年龄、高脂血症、卒中史、冠心病史、饮酒史、家族史、TC、TG、HDL-C、LDL-C、Hcy、UA、WBC、FIB差异无统计学意义。前循环组男性和有吸烟史比例高于后循环组,而高血压史和糖尿病史比例、HbA1c低于后循环组,差异有统计学意义(均P<0.05),见表1。
2.2 颅内后循环动脉粥样硬化性狭窄致IS的影响因素分析 将责任血管的部位作为因变量(前循环组=0,后循环组=1),以男性(否=0,是=1)、高血压(无=0,有=1)、糖尿病(无=0,有=1)、吸烟史(无=0,有=1)、HbA1c为自变量进行二分类Logistic回归分析。结果显示高血压、糖尿病、高HbA1c水平是颅内后循环动脉粥样硬化狭窄致IS的独立危险因素,见表2。
2.3 2组患者卒中机制的分布比较 前循环组患者卒中机制的分布以动脉-动脉栓塞最多见,后循环组患者以穿支动脉闭塞最常见。2组患者动脉-动脉栓塞、原位血栓形成构成比比较,差异无统计学意义。前循环组低灌注、混合机制构成比高于后循环组,而穿支动脉闭塞构成比低于后循环组,差异均有统计学意义(P<0.05),见表3。
2.4 2组患者梗死模式的分布比较 前循环组患者梗死模式的分布以多发病灶最常见,而后循环组患者多为单发皮质下梗死。2组患者单发皮质梗死、弥散病灶、多发病灶构成比比较,差异无统计学意义(P>0.05)。前循环组单发皮质-皮质下梗死构成比高于后循环组,而单发皮质下梗死低于后循环组,差异均有统计学意义(P<0.05),见表4。
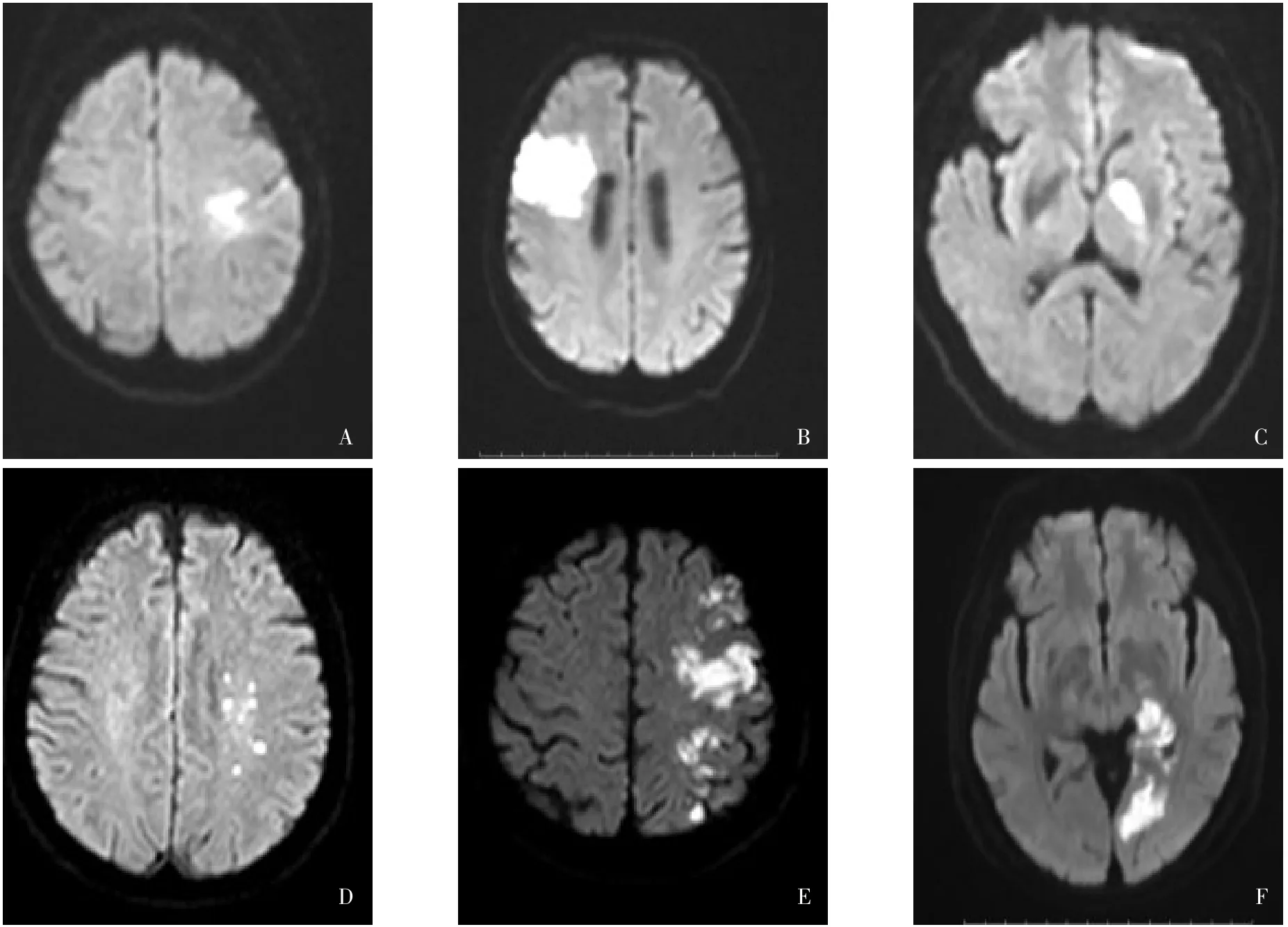
Fig.1 Different lesion patterns of IS caused by ICAS图1 ICAS致IS的不同梗死模式
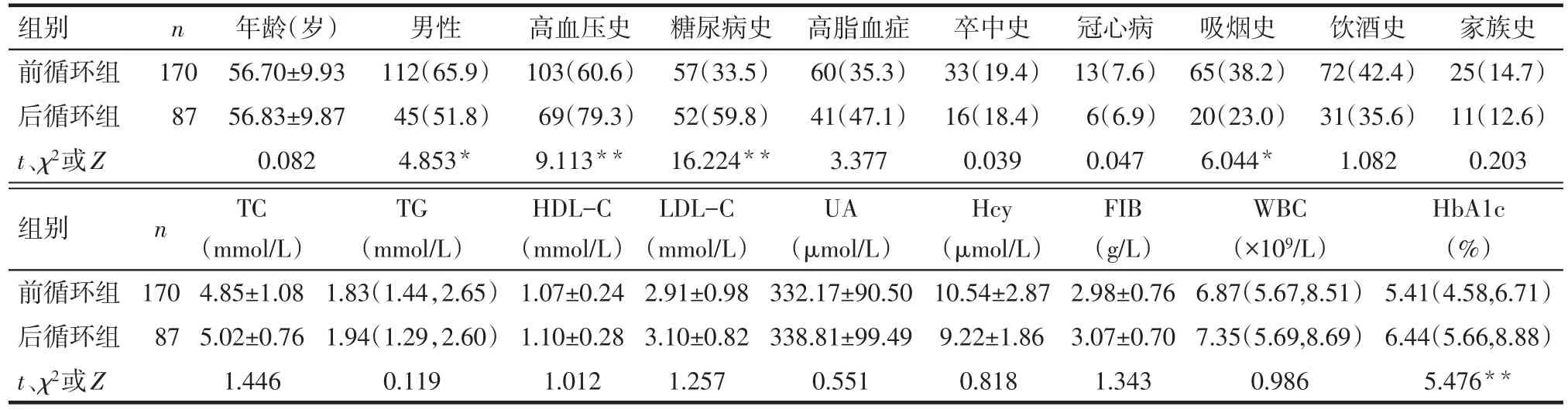
Tab.1 Comparison of basic clinical characteristics between the two groups表1 2组患者一般临床资料比较

Tab.2 Binary Logistic regression analysis of the influencing factors of IS patients caused by intracranial posterior circulatory atherosclerotic stenosis表2 颅内后循环动脉粥样硬化性狭窄致IS的影响因素二分类Logistic回归分析

Tab.3 Comparison of the distribution of stroke mechanisms between the two groups表3 2组患者卒中机制分布的比较 例(%)
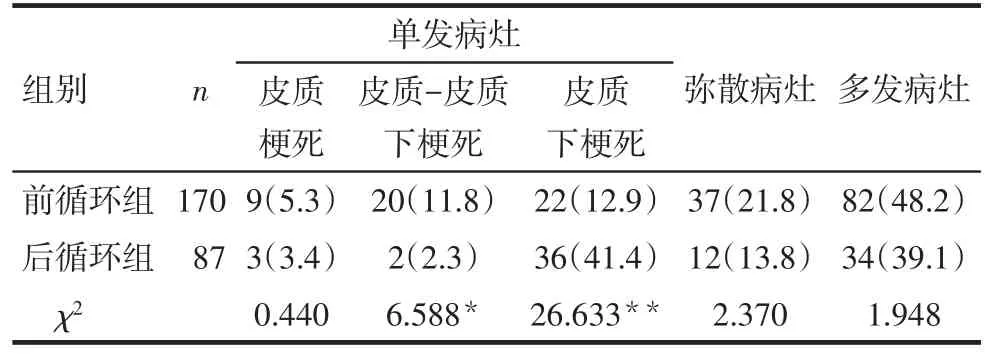
Tab.4 Comparison of the distribution of infarct patterns between the two groups表4 2组患者梗死模式分布的比较 例(%)
3 讨论
颅内前后循环动脉粥样硬化性狭窄致IS患者的危险因素、卒中机制等已有报道,但由于种族、地域、血管检查方法、脑动脉狭窄的诊断标准、卒中机制及梗死模式的定义等的不同,致使研究结果存在较大分歧,缺乏准确性及可靠性[13,15]。因此,本研究全部患者统一行DSA检查,严格按照WASID标准判定颅内动脉狭窄;根据DWI评价卒中机制和梗死模式,探讨颅内前后循环动脉粥样硬化性狭窄致IS患者危险因素、卒中机制、梗死模式的临床特点及差异。
本研究发现男性、高血压、糖尿病、吸烟史、HbA1c在颅内前后循环动脉粥样硬化性狭窄致IS间存在差异,且高血压、糖尿病、HbA1c升高是颅内后循环动脉粥样硬化性狭窄致IS的独立危险因素。此结果与Kim等[7]及Miyamoto等[16]报道基本一致,提示与颅内前循环动脉粥样硬化性狭窄患者相比,后循环狭窄患者应严格控制血压、血糖,以减少相关IS的发生。高血压引起IS的原因可能为动脉粥样硬化的基础上长期的高血压促进血管内皮细胞释放血管活性物质,脑血管收缩张力增加,引起粥样硬化斑块破裂导致脑梗死的发生。糖尿病不仅作用于颅内大血管引起粥样硬化性病变;同时也作用于小血管引起广泛的微血管损害并促进血栓的形成,导致糖尿病脑梗死的发生[17]。HbA1c是临床常用的评估血糖波动的重要指标,血糖波动大引起机体氧化应激反应等可导致血管内皮细胞凋亡增加及加重机体大血管粥样硬化的程度,导致脑梗死的发生,HbA1c水平每增加1%,卒中的风险性增加17%[18]。但高血压与血糖代谢异常易引起颅内后循环卒中的原因目前仍不清楚,可能与代谢综合征有关[7]。
既往报道ICAS致IS的卒中机制以动脉-动脉栓塞最常见[19],但本研究并未发现其分布在颅内前循环和后循环卒中患者间存在差异,可能的原因是颅内不同部位的动脉在粥样硬化性狭窄时产生的剪切力都易造成分叉、分支、转折等处的溃疡斑块破裂,并将形成的栓子送至血管远端,造成栓塞。本研究还发现颅内前循环粥样硬化性狭窄致IS患者低灌注、混合机制的构成比高于颅内后循环卒中患者,而穿支动脉闭塞的构成比则低于后者,差异均有统计学意义。可能的原因是:(1)低灌注伴或不伴其他机制时,动脉狭窄基础上发生血流动力学障碍,或影响远端栓子清除障碍,都可导致梗死的发生,这可能与前循环血管解剖特点有关[20]。(2)与前循环相比,后循环短而小的穿支动脉确实更容易闭塞[21]。
梗死模式与卒中机制有相关性,探索IS前后循环梗死模式的特点,有利于明确发病机制及制定治疗策略。本研究发现颅内前循环粥样硬化性狭窄致IS单发皮质-皮质下梗死的构成比高于颅内后循环卒中患者,而单发皮质下梗死低于颅内后循环卒中患者,差异均有统计学意义。梗死模式不仅与梗死灶的血液供应变化有关,还与侧支循环的代偿有关[22]。结合患者的卒中机制,与颅内后循环血管相比,前循环血管更易在血管狭窄基础上出现血流动力学障碍导致IS的发生,其治疗策略更应关注脑血流灌注状态的改善[20]。与穿支动脉闭塞的高构成比一致,单发皮质下梗死在颅内后循环卒中分布最广,同样与后循环穿支动脉的解剖特点有关,防治时应减少微栓子的形成。
本研究的局限性:(1)本研究为单中心研究,样本量不大,且全为住院患者,可能存在选择偏倚。(2)没有进行微栓子检测、病理组织检查,对IS的卒中机制只能进行推测。(3)对多发机制、多发模式未进行深入的分类与探讨。
总之,本研究表明颅内前后循环动脉粥样硬化性狭窄致IS存在危险因素、卒中机制和梗死模式的差异。针对不同部位的血管制定不同的防治策略,可能有利于减少相关IS的发生,值得进一步探讨。
