中老年男性2型糖尿病合并骨质疏松患者骨转换标志物的变化
2018-12-26朱慧静杨明明朱昕王惠丽程霖成兴波裴育
朱慧静,杨明明,朱昕,王惠丽,程霖,成兴波,裴育
(1苏州大学附属第一医院内分泌科,苏州 215006;2菏泽市立医院内分泌科,菏泽 274000;3解放军总医院内分泌科,北京 100853)
随着人口老龄化,2型糖尿病(type 2 diabetes mellitus,T2DM)和骨质疏松症(osteoporosis,OP)的患病率均迅猛增加,成为危害国人健康的重大公共卫生问题。糖尿病性骨质疏松症(diabetic osteoporosis,DOP)是糖尿病在骨骼系统的重要并发症之一,其发病率为20%~60%,且骨折风险明显高于普通人群[1]。女性DOP已经受到广泛关注,而男性患者随着年龄增长,同样存在骨代谢异常或骨质疏松等合并症。虽然双能X线骨密度仪(dual-energy X-ray absorptiometry,DXA)测定骨密度(bone mineral density,BMD)是目前国际上诊断OP的金标准[2],但BMD检查存在滞后性,其有意义的变化至少需要半年以上才能由DXA检测出来[3];且其仅能反映骨量的变化,不能完全代表骨强度。骨转换标志物(bone turnover markers,BTMs)是骨组织本身的代谢(分解与合成)产物,能够早期反映骨代谢的状况,在骨折风险的预测中有一定价值。本文通过比较中老年男性DOP和OP患者BTMs的差异,旨在探讨男性T2DM患者骨代谢的特点,分析DOP的危险因素。
1 对象与方法
1.1 研究对象
2016年3月至2017年10月在苏州大学附属第一医院内分泌科住院的中老年男性T2DM患者中,选取符合OP诊断标准的40例作为实验组(糖尿病性骨质疏松组,DOP组);同期在体检中心接受健康查体的中老年男性中,选取符合OP诊断标准的40例作为对照组(骨质疏松组,OP组)。糖尿病诊断采用1999年世界卫生组织(World Health Organization,WHO)糖尿病诊断标准,骨质疏松诊断采用1998年WHO骨质疏松诊断标准。排除标准:(1)有严重心脑血管、肝、肾、肺部疾病、血液系统疾病、恶性肿瘤等;(2)有营养不良、甲状腺、甲状旁腺疾病、皮质醇增多症等;(3)曾服用过或正在服用抗骨质疏松药物、糖皮质激素、免疫抑制剂等影响骨代谢的药物;(4)过度饮酒或吸烟;(5)近6个月内有骨折史或持续卧床达3个月以上。本研究方案经医学伦理委员会批准,所有研究对象均签署知情同意书。
1.2 方法
详细记录患者的年龄、糖尿病病程,测量身高、体质量,计算体质量指数(body mass index,BMI)。采用美国GE-LUNAR公司的DXA检测腰椎(L1-4)、股骨颈和全髋部的骨密度,单位以g/cm2表示。静脉抽血,日立7600全自动生化分析仪测空腹血糖(fasting plasma glucose,FPG)、碱性磷酸酶(alkaline phosphatase,ALP)、钙(calcium,Ca)、磷(phosphor,P)、血肌酐(serum creatinine,SCr), 高压液相色谱法检测糖化血红蛋白(glycosylated hemoglobin A1c,HbA1c)。另留一份血样,分离血清,-70℃保存,采用罗氏电化学发光法测定血清骨钙素(osteocalcin, OC)、1型前胶原N端前肽(N-terminal propeptide of type 1 precollagen,P1NP)、Ⅰ型胶原交联竣基端肽区(type Ⅰ collagen cross linked C-telopeptide,CTX)、甲状旁腺激素(parathyroid hormone,PTH)、25-羟维生素D(25-OH vitamin D,25OHD)。
1.3 统计学处理
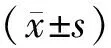
2 结 果
2.1 2组间临床及生化指标比较
2组间年龄、BMI、SCr、Ca、P、ALP比较,差异无统计学意义(P>0.05)。DOP组FPG、HbA1c显著高于OP组(P<0.01;表1)。
2.2 2组间骨密度比较
2组间L1-4、股骨颈和全髋部骨密度比较, 差异均无统计学意义(P>0.05;表2)。
2.3 2组间BTMs和骨代谢调控激素比较
2组间PTH比较,差异无统计学意义(P>0.05)。DOP组OC、P1NP、25OHD均低于OP组(P值分别为0.045、0.037、0.017);CTX高于OP组(P=0.013;表3)。
2.4 DOP组BTMs与各指标之间的相关性分析
分别以OC、P1NP、CTX为因变量,以病程、上述临床及生化指标、L1-4、股骨颈和全髋部骨密度为自变量;Pearson相关分析结果显示,OC、P1NP均与病程、HbA1c呈负相关;CTX与病程、HbA1c呈正相关,与全髋部骨密度呈负相关(表4)。多元逐步回归分析结果显示,HbA1c是OC、P1NP的独立相关因素;CTX除受HbA1c的影响外,还受全髋部骨密度的影响(表5)。
表12组间临床及生化指标比较
Table 1 Comparison of the clinical and biochemical data


ItemOP groupDOP groupAge(years)63.50±8.9161.25±7.03Course(years)-7.66±4.04BMI(kg/m2)26.79±3.9727.24±3.07FPG(mmol/L)4.86±0.669.85±3.19∗∗HbA1c(%)5.06±0.499.28±2.02∗∗SCr(μmol/L)72.93±16.0274.19±18.69Ca(mmol/L)2.22±0.122.21±0.11P(mmol/L)1.19±0.201.20±0.15ALP(U/L)65.31±21.8063.36±15.68
OP: osteoporosis; DOP: diabetic osteoporosis; BMI: body mass index; FPG: fasting plasma glucose; HbA1c: glycosylated hemoglobin A1c; SCr: serum creatinine; ALP: alkaline phosphatase. Compared with OP group,**P<0.01
表2两组间骨密度比较
Table 2 Comparison of bone mineral density between

GroupL1-4Femoral neckTotal hipOP0.960±0.2810.895±0.1620.784±0.143DOP0.970±0.1260.895±0.1190.748±0.112
OP: osteoporosis; DOP: diabetic osteoporosis
3 讨 论
DOP的概念最早于1948年由Albright和Reifenstein首次提出[4],是糖尿病在骨骼系统出现的严重并发症。DOP是指在糖尿病病理生理过程中出现的骨量减少及骨骼微结构破坏、脆性增加。尽管BMD是反映骨质改变的金标准,但其敏感性较低,不能早期反应骨代谢的异常变化,并且目前很多证据都表明T2DM患者的骨折风险并不由BMD决定,这可能会使骨密度仪在评估T2DM患者的骨强度中成为一种次要的工具[5]。BTMs能反映短期内骨转换、骨重建的水平,临床上通过检测血清中BTMs的水平可间接推断全身骨骼的各种代谢状态,为早期诊断OP、预测骨折风险、选择抗骨质疏松药物及评估疗效提供依据。
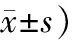
表3 2组间骨转换标志物和骨代谢调控激素比较
BTMs: bone turnover markers; OP: osteoporosis; DOP: diabetic osteoporosis; OC: osteocalcin; P1NP: N-terminal propeptide of type 1 precollagen; CTX: type I collagen cross linked C-telopeptide; PTH: parathyroid hormone; 25OHD: 25-OH vitamin D. Compared with OP group,*P<0. 05

表4 BTMs与各指标间的Pearson相关分析
BTMs: bone turnover markers; HbA1c: glycosylated hemoglobin A1c; OC: osteocalcin; P1NP: N-terminal propeptide of type 1 precollagen; CTX: type I collagen cross linked C-telopeptide

表5 BTMs相关因素的多元逐步回归分析
BTMs: bone turnover markers; HbA1c: glycosylated hemoglobin A1c; BMD: bone mineral density; OC: osteocalcin; P1NP: N-terminal propeptide of type 1 precollagen; CTX: type I collagen cross linked C-telopeptide
OC和P1NP是目前常用的骨形成标志物, CTX是目前常用的骨吸收标志物。OC是一种由成骨细胞分泌的非胶原蛋白,但破骨细胞骨吸收时OC也会增高,因此OC不仅能反映骨形成状态,更代表了骨转化水平的综合状态[3]。研究发现,血清OC水平与机体血糖和脂肪含量呈负相关,与胰岛素敏感性以及分泌呈正相关,可能是2型糖尿病的独立保护因素[6]。P1NP 和CTX 均与1型胶原的代谢有关[7],P1NP是成骨细胞合成分泌1型胶原的过程中被蛋白酶裂解的代谢产物,受昼夜节律及饮食的影响小,并且不受激素的影响,是反映骨形成较特异及灵敏的指标。CTX是1型胶原在破骨细胞降解过程中产生的特异性产物,能直观地反映骨吸收情况。目前有关P1NP 和 CTX与糖代谢关系的研究尚未形成统一观点。有研究发现,与健康人群相比,T2DM 患者P1NP 水平明显下降,与FPG和HbA1c呈负相关;CTX水平明显升高,与FPG和HbA1c呈正相关[8]。但一项大样本人群研究显示,P1NP和CTX每增加一个标准差,糖尿病的风险分别降低36%和40%[9]。
本研究发现,与OP组相比,DOP组OC和P1NP水平降低,CTX水平升高,差异均有统计学意义。提示与原发性骨质疏松比较,2型糖尿病合并骨质疏松患者的骨形成进一步减少,骨吸收增加更显著。具体机制可能为:2型糖尿病患者长期血糖控制不佳,会导致晚期糖基化终末产物(advanced glycation end products,AGEs)在循环及骨组织中堆积,AGEs 可通过与细胞表面受体作用而导致骨形成减少,骨吸收增加[10,11]。本研究中相关分析显示OC、P1NP均与HbA1c成正相关,CTX与HbA1c呈负相关,回归分析显示,OC、P1NP、CTX均受HbA1c的影响,HbA1c水平越高,OC、P1NP水平越低,CTX水平越高,提示T2DM患者血糖控制越差,骨形成能力越弱,骨吸收越严重,发生骨质疏松甚至骨折的风险越高。另外,2型糖尿病患者长期高血糖导致渗透性利尿,促使钙磷大量排出体外,血钙浓度降低,刺激PTH分泌增加,引起继发性甲状旁腺功能亢进,从而将骨钙动员至血液中,骨吸收作用增强。
Kwon等[12]研究指出非胰岛素依赖型糖尿病患者病程每增加15年, BMD将减少10%。史蕾等[13]研究发现,在老年女性T2DM患者中,随着病程的进展,成骨细胞活性下降,破骨细胞活性增强,且与病程呈现独立相关性,T2DM本身对 OP 存在影响。本研究结果也观察到,中老年男性DOP组OC、P1NP与病程呈负相关,CTX与病程呈正相关,提示随着糖尿病病程的延长,骨质流失的量及速度逐渐增加,骨质疏松甚至骨折的风险也随之加大。分析其原因可能为:T2DM患者随着病程的延长,胰岛功能逐渐衰退,胰岛素分泌减少。(1)胰岛素分泌缺乏可引起成骨细胞的分化和增殖减弱,数目减少、活性降低,合成OC减少[14]。(2)胰岛素相对不足,可引起腺苷酸环化酶活性增高,骨吸收增加[15]。(3)体内胰岛素水平下降,可引起1,25(OH)2D3减少,导致肠道对钙磷的吸收减少,从而引起继发性甲状旁腺机能亢进,破骨细胞活性增加[16]。
维生素D对骨代谢具有重要作用,一方面可促进成骨细胞的合成和矿化,另一方面可在一定程度上抑制破骨细胞的活性。维生素D缺乏会导致骨质疏松,增加骨折的风险[17]。25OHD是维生素D在体内的主要储存形式,半衰期约21 d,其检测不受进食和生理节律的影响,临床上推荐用25OHD检测反映个体的维生素D营养状态。国际骨质疏松基金会(International Osteoporosis Foundation,IOF)建议,25OHD低于20 ng/ml判为维生素D缺乏[3],本研究中,两组25OHD均明显低于此水平,与OP组相比,DOP组水平更低,差异有统计学意义,提示DOP患者体内维生素D缺乏更严重。
总之,DOP已经成为我们必须关注的健康问题,对于高危人群联合进行骨转换标志物与骨密度的监测,能更全面、更合理地评估骨强度,有助于DOP的早发现、早诊断、早治疗,使患者早受益,减少骨折的发生率和其带来的经济负担。对于2型糖尿病患者,控制血糖可能减缓骨量的丢失,另外积极补充维生素D也是十分必要的。
