脑室内出血钻孔手术控制引流和持续引流的效果对比
2018-09-13赵东宁秦东旭侯玉武
赵东宁,赵 庆,秦东旭,侯玉武,张 龙
脑室内出血是临床常见的急危重症,尤其形成铸型时,由于血肿量大且直接压迫脑室壁及下丘脑、脑干等组织,可导致严重的不可逆性损伤。血肿堵塞脑脊液循环通道引起急性梗阻性脑积水,可危及生命[1]。传统手术为侧脑室钻孔并血肿腔内注入尿激酶引流,但持续的外引流影响正常脑脊液生理代谢,血肿清除时间长,感染发生率较高[2,3]。 2014年4月—2018年3月,笔者尝试对部分脑室钻孔患者采用控制性引流的方法,现报告如下。
1 资料与方法
1.1 一般资料 选择笔者所在科自2014年4月—2018年3月收治的脑室内出血行钻孔引流术患者共 87 例。 纳入标准:(1)年龄 30~75 岁;(2)自发起病,无明显外伤史;(3)有脑室内出血的典型症状,头痛、呕吐、昏迷等;(4)入院时均处于昏迷状态,GCS评分3~11分;(5)头颅CT影像提示为脑室内出血,血肿量按照多田氏法计算>30 ml,并有脑积水形成征象,达到手术标准。将87患者分为两组。即,A组44例,男24例,女20例;年龄30~73岁,平均(50.21±7.67)岁;GCS 评分 3~5 分 14 例,6~8 分 20例,9~11 分 10 例,平均 GCS 评分(5.41±2.30)分;入院时血肿量 30~50 ml,平均为(32.28±4.10) ml。B 组43例,男22例,女21例;年龄36~73岁,平均(51.26±5.33) 岁;GCS 评分 3~5 分 10 例,6~8 分 21例,9~11 分 12 例,平均 GCS 评分(5.11±2.68)分;入院时血肿量 32~60 ml,平均(35.83±3.95) ml。两组患者入院时性别、年龄、入院时GCS评分、血肿量均无显著性差异(P>0.05)。
1.2 治疗方法 两组患者均采用局麻下锥颅,侧脑室额角置入一次性脑科引流管,引流壶高度为外耳道上10 cm,置入引流管后2 h向血肿腔内注入尿激酶5万U,夹闭1 h后开放引流,以后每隔12 h注入1次。A组采取控制性引流,第1天引流采取24 h持续引流,第2~3天采取夹闭2 h开放10 h引流,第3~5天采取夹闭4 h开放8 h引流,第5~7天采取夹闭6 h开放6 h引流,第7~10天采取夹闭12 h开放12 h,10 d以后采取夹闭24 h开放24 h引流;B组采取持续引流的方式。两组均在术后3 d、7 d、10 d复查CT了解血肿清除情况,如10 d后发现侧脑室内血肿大部分消失,且引流液呈微红色或黄色,则持续夹闭48 h。如患者能够耐受,无瞳孔改变、昏迷加深、呕吐等症状,则拔出脑室引流管。如患者出现瞳孔扩大、昏迷加深、呕吐、上消化道出血等急性颅内压升高症状,复查CT提示脑室系统扩大,则开放引流继续保留引流管。2 d后待患者病情稳定,再次夹闭48 h试验,如患者仍不能耐受,则拔除侧脑室引流管后改行腰大池引流。如引流7 d后腰大池引流管亦不能夹闭、拔除,则化验脑脊液排除颅内感染后改行脑室腹腔分流术。
1.3 统计学分析 两组数据应用SPSS 11.0软件分析,计量资料以s表示,采用t检验;计数资料及构成比较采用χ2检验;P<0.05为差异有统计学意义。
2 结果
(1)两组血肿清除效果比较,术后3 d复查CT了解血肿残余量,A组平均残余血肿量为 (15.35±2.13) ml,B 组平均为 (20.47±3.46)ml; 术后 7 d,A组平均残余血肿量为 (8.12±2.10)ml,B组平均为(13.07±2.41) ml;术后 10 d 后引流液明显变淡红色或黄色例数,A组42例,B组34例。A组脑室内血肿清除效率高于 B 组(P<0.05);(2)脑脊液明显变淡后,能耐受持续夹闭48 h并顺利拔除引流管例数,术后12 d时A组39例,B组32例。其余患者继续引流3 d后再次夹闭试验并拔除引流管,15 d后A组共40例,B组33例。A组拔除侧脑室引流管成功率高于 B 组(P<0.05);(3)死亡病例,A 组和 B 组各1例因肺部感染死亡,各1例因呼吸循环衰竭死亡,无明显差异(P>0.05);(4)术后并发症比较,A 组颅内感染2例,B组5例,A组发生率低于B组(P<0.05);经腰大池引流7 d后复查CT考虑发生脑积水的,A组2例,B组5例,A组发生率低于B组(P<0.05);(4) 保留脑室引流管的总时间,A 组平均为(10.31±2.11) d,B 组平均为(12.56±2.55) d,A 组带管时间少于 B 组(P<0.05)。 见表 1~3。
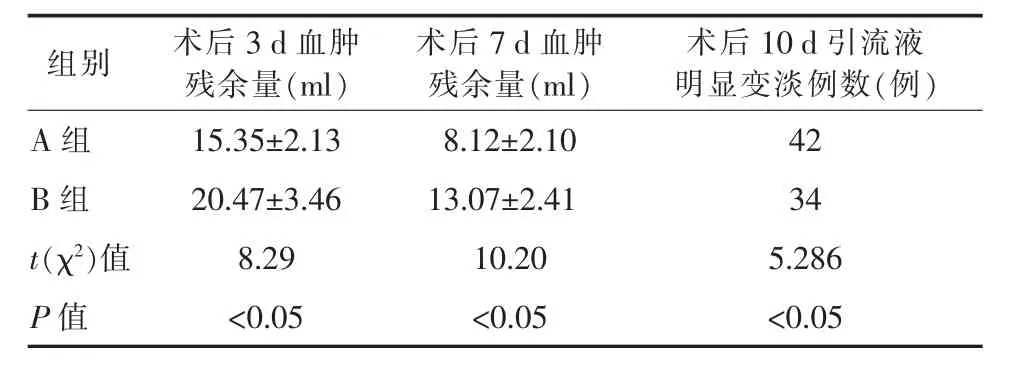
表1 两组术后血肿清除效果比较
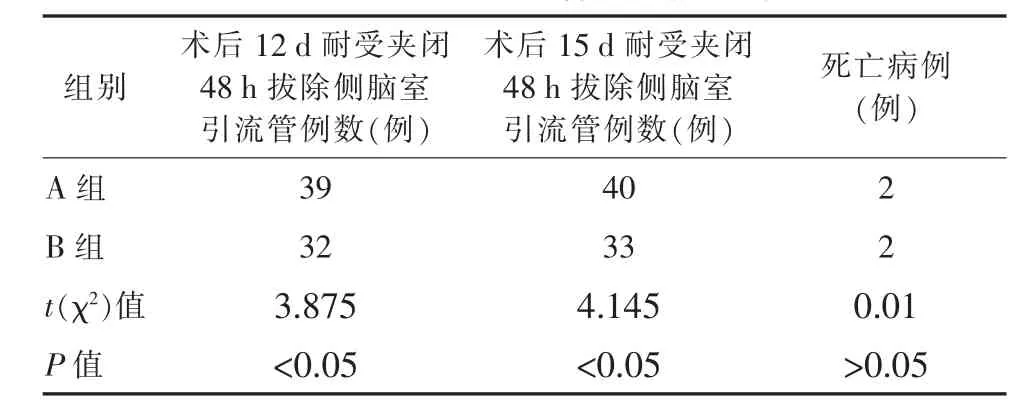
表2 两组脑室引流管拔除情况比较
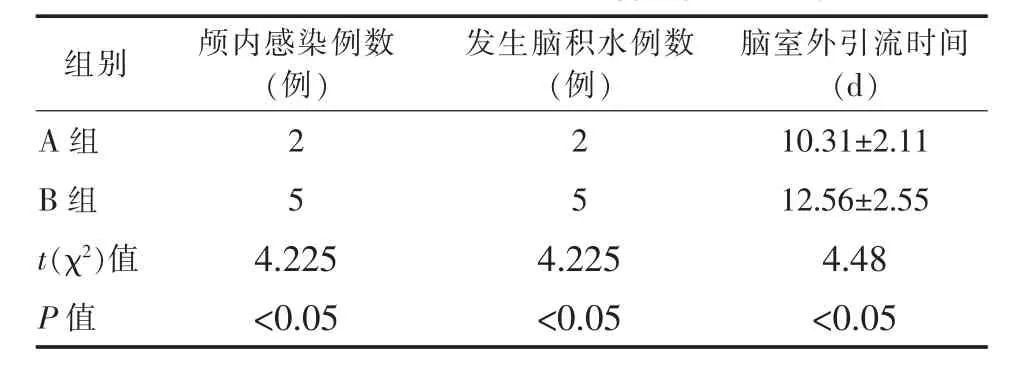
表3 两组术后并发症和引流管保留时间比较
3 讨论
脑室内出血在自发性颅内出血中所占比例较高,达20%~60%,常见于高血压脑出血、自发性蛛网膜下腔出血破入脑室或烟雾病等,其致残率和致死率较高,病死率高达80%。研究表明,脑室内出血后,凝血块、溶血产物、炎性因子等可以通过脑脊液循环播散到全脑蛛网膜下腔系统,堵塞脑脊液循环路径造成急性梗阻性脑积水,进而形成脑疝,是早期主要致死原因。此外,血液代谢产物如凝血酶、铁离子、炎性因子、补体等成分可刺激脑组织,引起脑血管痉挛、血脑屏障受损、脑细胞氧化损伤及神经元死亡[4-6]。 因此,治疗的关键是尽快清除脑室内血块和血肿代谢物,解除脑脊液循环通路阻塞,减轻血肿对下丘脑、脑干的直接压迫,减轻继发性脑损害[7]。
侧脑室钻孔外引流并尿激酶注入血肿腔溶解血块,是目前最常用的手术方式[8],由于注入尿激酶能有效溶解凝血块,可使微小血块、溶血产物、炎性因子等随血性脑脊液引流出脑室,迅速缓解高颅压,减轻血肿对重要脑组织的直接压迫,减少脑血管痉挛等继发性脑损伤[9]。但是,传统的持续外引流干扰正常脑脊液生理状态,破坏脑脊液对于脑组织的支持、保护、营养等作用,且引流时间较长,容易出现颅内感染等并发症。
通过对比研究,采用控制性引流后,在血肿清除方面,A组术后3~7 d的残余血肿量较少,10 d左右A组血肿清除基本彻底,引流液变浅所需时间更短,A组血肿清除效率高于B组。而且,在引流液明显变淡后,A组耐受持续夹闭试验并拔除引流管的例数与B组对比有差异,A组需要行腰大池引流的例数更少,去除脑室引流管的成功率更高。因为例数较少,两组在死亡率方面无明显差异。在颅内感染发生率和脑室引流管的保留时间方面,A组带管时间短于B组,感染率也较低。
具体机制尚需进一步研究,通过复查CT,B组患者的脑室因持续引流而普遍缩小,甚至几乎消失,这造成凝血块在脑室内沉积,尿激酶无法很好发挥溶解血块的作用。而A组夹闭引流管后,脑室内会存留部分脑脊液,使尿激酶能充分与凝血块混合,促进血肿液化;加之脑室内压力短时间增高,放开后产生压力差,具有类似挤压引流管的作用,促进停留在血肿腔内的微小血块和血性脑脊液排出,从而提高血肿清除的效率。另外,由于A组1~3 d期间夹闭引流管的时间较短,虽然短时间增加颅内压但并未加重脑损伤,而3 d以后,由于脑脊液循环通路局部开放,虽然逐渐增加夹闭时间,也未发现患者出现脑损害加重。
综上所述,对于脑室内出血患者进行钻孔手术后,采取控制性引流方式,可以提高脑室血肿的清除效率,缩短引流时间,提高拔管的成功率,减少脑积水和颅内感染发生率,同时不增加脑损害。
