胸腔镜联合腹腔镜食管癌切除术治疗食管癌的效果分析
2018-07-26杜大军
杜大军
信阳市中心医院肿瘤外科,河南 信阳464000
食管是连接咽部和胃部的消化管。近年来,随着人们生活环境及生活习惯的改变等,食管癌的发病率逐年升高,全球每年有超过30万食管癌患者死亡,并且世界各地的食管癌发病率差异较大,国际之间差异高达16倍[1]。统计数据表明,在整个亚洲地区,中国食管癌的发病率和病死率均居第1位;在中国,食管癌的病死率居所有恶性肿瘤的第2位[2]。目前,关于食管癌的发病机制与形成原因尚未明确,临床对早期和中期食管癌的治疗仍以手术及放化疗为主;对于晚期食管癌主要采取新辅助化疗联合手术及术后放化疗等综合治疗。但相关研究结果表明,传统的食管癌根治手术具有创伤大、愈合不美观等缺点,术后患者的并发症发生率高达69.6%~81.2%,住院期间患者的病死率达4.3%[3],因此寻找一种与传统的食管癌根治手术具有相同预后效果,同时还可彻底进行淋巴结清扫的临床手术十分必要。近年来,外科微创技术快速发展,该技术具有创伤小、术后恢复快的优点,其中胸腔镜的使用已经在国内很多大医院落实。目前,关于在胸腔镜下切除肿瘤的术中指标以及对气管等损伤的报道较多,但关于患者术后并发症、累及肺部等情况的研究较少。本研究通过回顾性分析150例食管癌患者的病历资料,对胸腔镜联合腹腔镜食管癌切除术后并发症发生情况及术中指标进行探讨,现报道如下。
1 资料与方法
1.1 一般资料
选取2013年1月至2015年4月于信阳市中心医院接受治疗的150例食管癌患者的病历资料。纳入标准:①国际肿瘤TNM分期为Ⅰ~Ⅱ期,且为胸中段食管癌;②体力状态评分(ECOG)为0~2分;③心肺功能良好;④术前未行放化疗;⑤吸烟患者已常规戒烟1~2周;⑥病历资料完整。排除标准:①辅助检查确认有脑、肺、肝脏、骨、锁骨上淋巴结及腹腔淋巴结转移的任何1项者;②手术前后有未控制的高血压、糖尿病等慢性疾病者;③有胸膜炎或右胸部手术史者。根据手术方式不同将患者分为联合组和对照组,其中联合组61例,采用胸腔镜联合腹腔镜手术治疗;对照组89例,采用传统的食管癌根治手术治疗。联合组患者中,男43例,女18例;年龄41~78岁,平均(61.25±8.64)岁。对照组患者中,男62例,女27例;年龄44~81岁,平均(60.73±9.37)岁。两组患者的性别、年龄比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
联合组患者采用胸腔镜联合腹腔镜食管癌切除术治疗。术前麻醉:单腔气管插管行全身静脉复合麻醉,同时双肺通气,气胸压力保持在6 cm水柱。胸腔镜手术:在患者左侧俯位15°~30°放入1.5 cm的Trocar作为观察孔,与气腹管相连引入CO2制造成压力为6 cm的水柱。同时密切关注患者静脉压与动态血压的变化,在腋中线即第4肋间放入1.2 cm的Trocar主要操作孔,在孔的腋后线和肩脚下线之间的第7和第9肋间放入0.5、1.2 cm的副操作孔,手术操作者处于患者左侧,先使电凝钩背侧在奇静脉上方沿脊柱,面侧沿着迷走神经切开纵隔胸膜并游离到右侧部位喉返神经,使用超声刀离断食管滋养血管,并清扫淋巴结。腹腔镜手术:腹腔镜手术操作在外科医师的帮助下建立开放性人工气腹,减少患者腹腔脏器受损概率。利用腹腔镜视野分别在锁骨中线和脐上3 cm处、腋前线和脐上5 cm处分别放入1.2 cm Trocar主操作孔,在左腋前线和脐上5 cm、剑突分别放入5 mm Trocar副操作孔,手术者位于患者右侧探测腹腔,使患者右倾30°离断胃网膜左动脉、胃短动脉、腹段食管周围腹膜。使患者左倾30°,清扫患者胃左动脉、脾动脉及肝总动脉旁淋巴结送至病理科。对照组患者采用传统的食管癌根治手术治疗。患者行全身麻醉,在第5肋间取15~20 cm长的切口,游离食管,检查胸腔内部情况,同时清扫胸部的淋巴结;在腹部的正中位置取15 cm长切口,游离胃部,同时清扫腹部的淋巴结;在颈部的胸骨位置取5 cm长弧形切口,自贲门上方切断食管;食管移到主动脉弓之上,清扫淋巴结,采用机械法进行颈段食管段与胃底部吻合手术。采用电话的方式对所有患者进行随访,随访日期截至2016年4月。
1.3 观察指标
比较联合组与对照组患者的术中指标、术后气管是否切开、吸痰次数、抗生素使用情况、术后积液引流量、住院时间及并发症发生情况等。
1.4 统计学分析
采用SPSS 23.0软件对数据进行分析。计数资料以率(%)表示,组间比较采用χ2检验;符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 术中指标的比较
联合组患者的手术时间明显短于对照组,差异有统计学意义(P<0.01);联合组患者的术中出血量、术中输血量及切口长度均小于对照组,差异均有统计学意义(P<0.05)。(表1)
表1 两组患者术中指标的比较(±s)
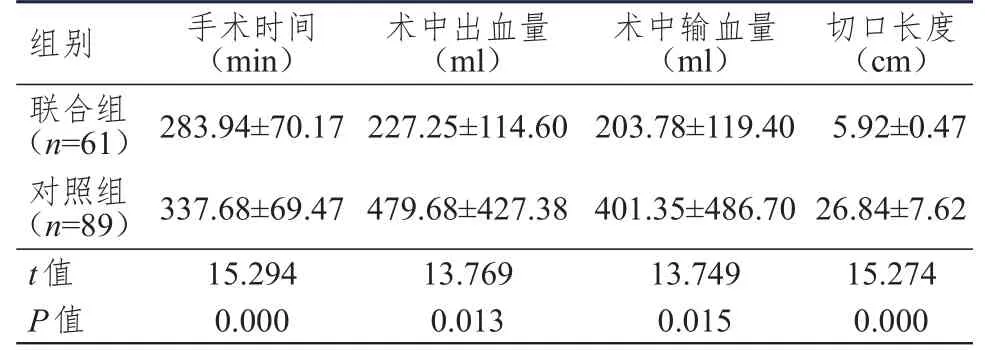
表1 两组患者术中指标的比较(±s)
2.2 胸腔积液引流量、抗生素使用情况及住院天数的比较
联合组患者的住院天数、抗生素使用天数均短于对照组,但差异均无统计学意义(P>0.05);两组患者的第2天和第3天胸腔积液引流量比较,差异均有统计学意义(P<0.05)。(表2)
表2 两组患者的胸腔引流量、抗生素使用天数和住院天数的比较(±s)
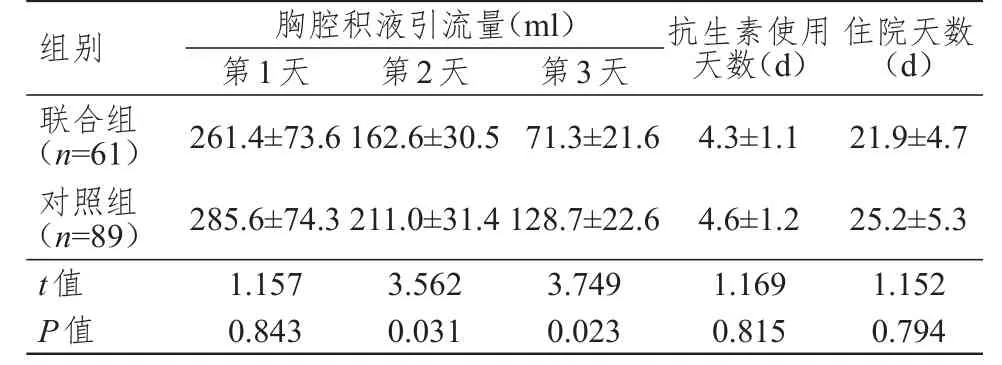
表2 两组患者的胸腔引流量、抗生素使用天数和住院天数的比较(±s)
2.3 气管切开及气管镜吸痰情况的比较
术后联合组与对照组患者的气管切开率、气管镜吸痰率比较,差异均有统计学意义(P<0.05)。(表3)
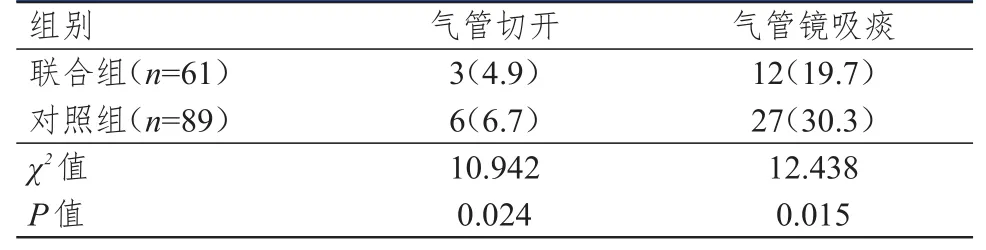
表3 两组患者气管切开、气管镜吸痰情况的比较[ n(%)]
2.4 术后并发症发生率及生存情况的比较
截至随访结束,两组患者均行6~30个月随访。联合组术后并发症总发生率为23.0%(14/61),低于对照组的28.1%(25/89),差异有统计学意义(χ2=3.371,P=0.042);术后并发症以肺部感染为主,联合组与对照组发生肺部感染的例数分别为7例和15例。联合组术后有2例患者出现复发转移,1例患者死亡;对照组术后有3例患者出现复发转移,2例患者死亡。
3 讨论
近年来,中国食管癌的发病率与病死率均逐年增高,已经成为恶性肿瘤中的第二大杀手。食管癌的发病机制尚不清楚,但是相关研究表明,吸烟、饮酒以及不良的饮食习惯是食管癌高发的重要因素[4-6]。在中国,食管癌以鳞癌为主,早期食管癌患者吞咽食物时有异物感,吞咽不顺,当出现进行性吞咽困难时一般代表着晚期食管癌的发生[7-8]。采取开胸的方式进行食管癌手术时,对患者的创伤较大,术后较难恢复,由于胸廓被切开,导致患者呼吸道损伤等常见并发症发生率较高,而且患者术后5年的生存率仅为31.2%[9-10]。随着腔镜技术的快速发展和完善,相关研究表明,腔镜下食管癌微创食管切除的安全性是可以保证的,该方式可以减轻患者的疼痛,术后恢复快,而且还可降低术后并发症发生率[11-13]。胸腔镜联合腹腔镜切除是对食管癌患者创伤最小的微创手术,但是操作起来有一定的难度,因此基层医院的使用率较低,目前关于胸腔镜联合腹腔镜食管癌切除术的研究数据仍较少。
本研究结果显示,联合组的术后并发症发生率低于对照组,表明胸腔镜联合腹腔镜食管癌切除术的安全性较好。近年来,胸腔镜微创手术在外科的发展十分迅速,胸腔镜手术运用现代高科技摄像技术和成熟的手术器械配备,利用微小切口进行相关精细化操作。胸腔镜微创手术可以放大手术视野,能够使手术者在准确清晰的视野中尽可能地降低对患者的伤害,成功完成手术[14]。本研究结果显示,联合组患者的术中出血量少于对照组(P<0.05),手术时间明显短于对照组(P<0.01),与相关研究结果一致[15],表明胸腔镜联合腹腔镜微创手术是相对安全的。食管癌外科手术后常发生肺部感染等并发症,术后并发症的出现常会导致患者住院时间延长,患者的身体状况等也会受到威胁。本研究结果显示,联合组与对照组术后均有肺部感染的发生,但经对症治疗后均有好转。术前加强肺功能锻炼,充分的术前呼吸道准备,术中最大可能地保护肺部组织,术后加强呼吸道管理等措施可有效预防术后肺部感染的发生。
综上所述,胸腔镜联合腹腔镜食管癌切除术不仅与传统的食管癌根治手术具有同样的手术效果,而且术后并发症发生率还低于传统的食管癌根治手术,具有创伤小、患者恢复快、安全性好等优点。
