医疗保险付费方式深化改革与适配体制转变
2018-03-20■赵云
■ 赵 云
2017年6月28日出台的《国务院办公厅关于进一步深化基本医疗保险支付方式改革的指导意见》(国办发〔2017〕55号)要求进一步“深化医疗保险付费方式改革”[1]。“深化”医疗保险付费方式转变不同于“推动”医疗保险付费方式改革,也不同于“推进”医疗保险付费方式改革。深化医疗保险付费方式改革,不仅要加快医疗保险支付方式转变,即将后付费方式转变为预付费方式;而且要转变医疗保险付费方式的体制环境,即将适合后付费方式的体制环境转变为适合预付费方式的体制环境。
任何医疗保险付费方式都有其适配和宜生的体制环境。适配和宜生的体制环境是一种医疗保险付费方式有效运行的基础条件,也是一种医疗保险付费方式功能发挥的功能条件。因此,一种付费方式转变为另一种付费方式,必然要求其适配和宜生的体制环境伴随转变。如果医疗保险付费方式已动,但是其适配的体制环境不动、慢动、反动,那么医疗保险付费方式改革就会陷入体制障碍。那么,医疗保险后付费方式和预付费方式各有什么适配和宜生的体制环境?当医疗保险的后付费方式转变为预付费方式,其适配和宜生的体制环境如何转变?
1 医疗供给体制转变
从医疗体制看,不同的付费方式适配不同的医疗体制。医疗保险后付费方式适配政府举办医疗服务体制。所谓政府举办医疗服务体制,即“公共集成模式”(public integrated model),是指政府举办公立医疗机构向群众提供基本医疗服务的医疗服务供给体制[2](表1)。在这种医疗体制中,政府及其公立医院已经承担了医疗费用的控制功能,所以医疗保险的主要功能是分担医疗费用。医疗保险后付费方式恰是一种医疗费用的分担机制,完全符合政府举办医疗体制机制对医疗保险的功能定位。另外,政府举办医疗服务体制在维护医疗公平方面具有优势,但是在提升医疗效率方面存在缺陷,而医疗保险后付费方式具有提升医疗效率的功能,所以可以弥补政府举办医疗服务体制的低效缺陷。因此,医疗保险后付费方式适配政府举办医疗服务体制。
所谓政府购买医疗服务体制,即“公共契约模式”(public contract model),是指政府向社会医疗机构购买基本医疗服务对群众提供的医疗服务供给体制(表1)。在这种医疗体制中,基本医疗服务既可能由法人化的公立医疗机构提供,也可能由公司化的民办医疗机构提供。无论是法人化的公立医疗机构,还是公司化的民办医疗机构,均有诱导需求和过度医疗的动机和行为,所以医疗保险作为受政府委托购买医疗服务的代理人,必需对医疗机构采取预付费方式。医疗保险预付费方式将医疗机构收入导向的经营模式转变为成本导向的经营模式,从而防范医疗机构及其医务人员的诱导需求和过度医疗。因此,医疗保险预付费方式适配政府购买医疗服务体制。
综上分析,医疗保险的不同付费方式适配医疗服务的不同供给体制,所以医疗保险后付费方式向预付费方式转变要求政府举办医疗服务体制向政府购买医疗服务体制转变。长期以来,我国主要推行政府举办医疗服务体制,这对医疗保险付费方式改革造成了体制障碍。庆幸的是,我国已经在努力推动公共服务领域的政府购买服务。例如,国务院办公厅出台的《国务院办公厅关于政府向社会力量购买服务的指导意见》(国办发〔2013〕96号)指出“教育、就业、社保、医疗卫生、住房保障、文化体育及残疾人服务等基本公共服务领域,要逐步加大政府向社会力量购买服务的力度”[3]。再如,十八届三中全会审议通过的《中共中央关于全面深化改革若干重大问题的决定》的第4项第15条提出:“加快事业单位分类改革,加大政府购买公共服务力度,推动公办事业单位与主管部门理顺关系和去行政化,创造条件,逐步取消学校、科研院所、医院等单位的行政级别。建立事业单位法人治理结构,推进有条件的事业单位转为企业或社会组织。建立各类事业单位统一登记管理制度”[4]。可见,政府购买服务是基本医疗服务供给体制改革的基本趋势。我们应该以此为契机积极推动基本医疗服务供给体制改革,将基本医疗服务的政府举办体制转变为政府购买机制(表2)。

表1 类型学下医疗体制划分

表2 医疗保险付费方式所适配的医疗体制
2 财政投入机制转变
从投入机制上看,不同的医疗保险付费方式适配不同的医疗服务财政投入机制。基本医疗服务是一种公共产品,必需由政府负责提供。政府提供基本医疗服务的根本机制是公共财政投入。目前,政府对基本医疗服务的财政投入主要有3种方式:第一种方式是“投供方”,即将公共财政投给医疗机构,让医疗机构为群众提供质优价廉的基本医疗服务;第二种方式是“补需方”,即将公共财政投给医疗保险,让医保机构为群众购买质优价廉的基本医疗服务;第三种方式是“供需双补”,即政府把公共财政按一定比例投给医疗机构和医疗保险,公共财政投给医院的部分主要用于基本建设,医疗保险补给医院的部分主要用于日常运营,即所谓“建设靠国家和发展靠医保”[5]。在第一种方式下,医疗机构会提供接近“免费”的基本医疗服务,所以不需要作为分担机制的医疗保险制度。第二种方式和第三种方式需要医疗保险制度,但不同的财政投入方式需要不同的医疗保险付费方式。
(1)公共财政补需方机制需要医疗保险预付费方式,即医疗保险预付费方式适配公共财政补需方的机制。这是因为,公共财政投给医疗保险,不是让医疗保险扮演被动报销者的角色,而是让医疗保险承担主动购买者的职能。医疗保险要承担为群众购买基本医疗服务的职能,就必须对医疗机构采取预付费方式和质量监控机制:采取预付费方式是为了确保医疗机构提供“价廉”的基本医疗服务,采取质量监控机制是为了确保医疗机构提供“质优”的基本医疗服务。
(2)公共财政供需双补机制需要医疗保险后付费方式,即医疗保险后付费方式适配公共财政供需双补的机制。一是因为,公共财政补供方的部分有助于提高医疗机构的服务能力,只有服务能力提升,医疗机构才能提供“质优”的基本医疗服务;公共财政补需方的部分有助于分担医疗机构的医疗费用,只有分担了医疗费用,广大群众才能获得“价廉”的基本医疗服务。因此,公共财政供需双补机制与医疗保险后付费方式的组合,有利于群众获得“质优价廉”的基本医疗服务。二是因为,公共财政补供方的部分有助于降低医疗机构的医疗成本,从“始端”上控制医疗费用;公共财政补需方的部分有助于分担医疗机构的医疗费用,从“终端”上分担医疗费用。因此,公共财政供需双补机制与医疗保险后付费方式的组合可以合力减轻患者的医疗经济负担。
目前,我国主推公共财政供需双补的机制(表3)。这种财政补偿机制不适合医疗保险预付费方式,一是因为“财政补医保”易陷“撒胡椒面”的困境,这会削弱了医疗基金的购买能力;二是因为“财政补医院”不仅会强化政府对公立医院的行政管制,而且会固化了公立医院对医疗市场的垄断地位,这也会削弱了医保基金的购买能力。因此,公共财政供需双补机制对医疗保险付费方式改革造成了体制障碍。当然,“新医改”方案出台后公共财政“供需双补”的机制已经转变为“主要补需方”的机制,这为医疗保险付费方式改革提供了有利条件(表4)。
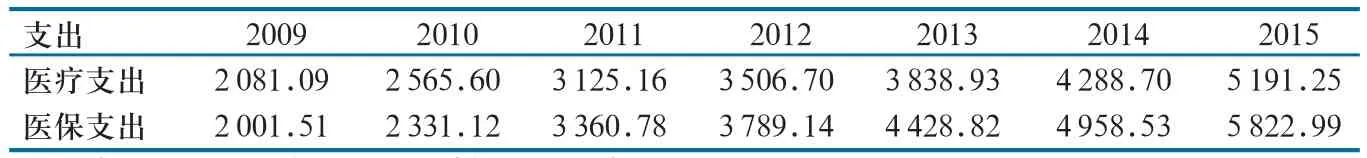
表3 2009-2015年政府卫生财政支出(亿元)

表4 医疗保险付费方式所适配的财政投入机制
3 医疗保险体制转变
医疗保险后付费方式主要承担医疗费用的分担功能,而医疗保险预付费方式不仅要承担医疗费用的分担功能,而且要承担医疗服务的购买功能。因此,医疗保险预付费方式的功能比后付费方式的功能更为复杂。科学的医疗保险体制是确保医疗保险预付费方式发挥功能的根本条件。为形象地说明问题,我们以医保基金池扩容简易模型探讨医保体制改革。
要扩大医疗保险的基金池,一般有4个办法(图1)。第一个办法是扩大“进水量”,扩大进水量的关键是改善医疗保险的筹资模式和完善医疗保险的筹资结构,改善筹资模式如将自愿的筹资模式转变为强制的筹资模式,完善筹资结构如提高政府的财政投入、提高雇主和雇员的缴费水平等。第二个办法是减少“出水量”,减少出水量的关键是控制医疗保险的支出水平。控制医疗保险的支出水平,主要是控制医疗保险的不合理支出,而不是控制医疗保险的合理性支出。所谓合理性支出,是指减轻患者医疗负担和弥补医院医疗成本的支出。控制合理支出,会削弱医疗服务的公平性,也会降低医疗服务的效率性,所以不仅不能控制,反而应该予以保障。所谓不合理支出,主要指由医患双方道德风险引发的医疗支出,主要有3个部分:①由参保群众“道德风险”引发的医疗费用支出,控制这部分医疗费用的关键是免赔率和分诊制的制度设计;②由医疗机构“道德风险”引发的医疗费用支出,控制这部分医疗费用的关键是将后付费方式转变预付费方式;③由医患双方“串通合谋”引发的医疗费用支出,控制这部分医疗费用的关键是“管理型医疗体制”的构建。第三个办法是扩大基金池的“底面积”。扩大底面积的关键是整合医疗保险体系。我国的社会医疗保险体系呈“碎片化”状态,不能有效发挥对医疗费用的分担功能和对医疗服务的购买功能,所以必须将“碎片化”的医疗保险体系整合为“一体化”的医疗保险体系。第四个办法是提升基金池的“高”。升高基金池的关键是提高医疗保险的统筹层次。按照物理学的容积公式:容积=底面积×高,医疗保险基金池的容积取决于两个因素:医疗保险体系的整合程度、医疗保险的统筹层次。仅整合医疗保险体系,而不提高医疗保险统筹层次,不能充分扩大医疗保险基金池的容积。目前,我国医疗保险体系统筹层次不一而且较低。例如,城镇职工基本医疗保险的统筹层次最高(省级统筹),城镇居民基本医疗保险的统筹层次居中(地市级统筹),新型农村合作医疗的统筹层次最低(县级统筹)。医疗保险体系统筹层次不一会导致医疗获得的不公平性,主要体现为被统筹层次高的医疗保险覆盖的公民可以享受优质的医疗服务,而被统筹层次低的医疗保险覆盖的公民只能接受普通的医疗服务。医疗保险体系统筹层次较低会导致医疗负担的不公平性,主要是因为统筹层次较低会产生异地就医的系列问题。例如,同样获得等量等质的医疗服务,被统筹层次低的医疗保险覆盖的公民,比被统筹层次高的医疗保险覆盖的公民要付出更大医疗费用和承担更重的医疗负担。因此,为实现医疗获得和负担的公平性,需要统一和提高医疗保险的统筹层次。

图1 扩大医疗保险基金池的4个办法
在扩大医疗保险基金池的4个办法中,第一个办法和第二个办法是利用“开源节流”的办法扩大医疗保险基金池,第三个办法和第四个办法是利用“容积公式”的原理扩大医疗保险基金池。
综上分析,本文分析了医疗保险付费方式改革的3大条件,同时也提出了医疗保险付费方式改革的3个困境:医疗供给体制的困境、财政投入机制的困境、医疗保险体制的困境。在条件和困境分析的基础上,我们得出一个结论:医疗保险付费方式改革不仅仅是支付方式改革,医疗保险付费方式改革成功的前提是医疗供给体制转变,基础是公共财政投入机制转变,关键是医疗保险体制改革。当然,还要搞清楚两个重要问题。一是等医疗供给体制、公共财政投入机制和医疗保险体制都改好了再推动医疗保险付费方式改革,还是一边推动医疗保险付费方式改革一边推动医疗供给体制、公共财政投入机制和医疗保险体制改革?我们认为,后者是明智之选。二是医疗供给体制、公共财政投入机制和医疗保险体制改革是政府使用“看得见的手”(行政命令)强制性撬动,还是用医保“看不见的手”(预付费方式)诱致性推动。我们认为,应该两手抓,但要充分发挥医保预付费方式对医疗供给体制、公共财政投入机制和医疗保险体制改革的推动作用。《人力资源社会保障部关于积极推动医疗、医保、医药联动改革的指导》(人社部发〔2016〕56号)要求积极探索和充分发挥医保在医改中的基础性作用[6]。所谓医保的基础性作用就是推动医药卫生体制改革,包括医疗供给体制和财政投入机制改革;医保推动医药卫生体制改革的基本手段就是预付费方式,预付费方式推动医药卫生体制改革实际上是一种诱致性制度变迁。
[1]国务院办公厅.国务院办公厅关于进一步深化基本医疗保险支付方式改革的指导意见(国办发〔2017〕55号)[EB/OL].(2017-06-28)[2017-08-20].http://www.gov.cn/zhengce/content/2017-06/28/content_5206315.htm.
[2]Organisation for Economic Co-operation and Development. The reform of health care: a comparative analysis of seven OECD countries[Z]. Paris, France: Organisation for Economic Co-operation and Development,1992:19-27.
[3]国务院办公厅.关于政府向社会力量购买服务的指导意见(国办发〔2013〕96号)[EB/OL].(2013-09-26)[2017-08-20].http://www.gov.cn/xxgk/pub/govpublic/mrlm/201309/t20130930_66438.html.
[4]中国共产党第十八届三中全会.中共中央关于全面深化改革若干重大问题的决定[EB/OL].(2013-11-16)[017-09-04].http://news.xinhuanet.com/2013-11/15/c_118164235.htm.
[5]顾昕.公共财政转型与政府卫生筹资责任的回归[J].中国社会科学,2010(2):103-120.
[6]人力资源社会保障部.人力资源社会保障部关于积极推动医疗、医保、医药联动改革的指导意见(人社部发〔2016〕56号)[EB/OL].(2016-07-05)[2017-09-06].http://www.mohrss.gov.cn/SYrlzyhshbzb/shehuibaozhang/zcwj/201607/t20160705_242949.html.
