86例幼年性息肉临床特点及内镜下切除治疗
2018-02-15王慧超葛相栓李建平刘小玲赵作静
王慧超 葛相栓 李建平 刘小玲 王 瑞 赵作静
幼年性息肉又称黏液性或潴留性息肉,属于肠道错构性息肉,是儿童肠道最常见的息肉类型,也是儿童下消化道出血最常见的病因,约占儿童结直肠息肉的80%以上[1-5]。 “幼年性”是指息肉的组织学类型,即显微镜下可见黏膜固有层增生、腺体囊性扩张及炎性细胞浸润。近年来,随着电子结肠镜诊治技术的不断发展和广泛应用,幼年性息肉的诊断率和治愈率得到很大提高。本文回顾性分析我院消化内镜中心诊治的86例幼年性息肉的临床资料,旨在总结幼年性息肉的临床特点及评估内镜下息肉切除术的治疗价值。
材料与方法
一、病例资料
收集2007年12月至2018年6月在我院就诊,经内镜检查及内镜下切除、术后病理检查证实为幼年性息肉的86例患者的临床资料。其中男性51例,女性35例,男女性别比为1.5∶1;14岁以下儿童79例,平均年龄4.3(1~14)岁;14岁以上患者7例,平均年龄34.3(14~52)岁。病人均因大便带血就诊,病程6个月~16个月,平均3个月。
二、治疗器械
电子结肠镜:OLYMPUS CF-260AI,对于年龄较小的患儿用电子胃镜代替结肠镜进行检查和治疗;高频电设备:OLYMPUS PSD-30或ERBE VIO®200D ;高频电热圈套器:OLYMPUS(SD-9U-1);内镜用结扎装置配套(尼龙绳):OLYMPUS(MAJ-254);钛夹:OLYMPUS(HX-610-135)或南京微创和谐夹(HXROCC-D-26-195)。
三、研究方法
1. 术前准备
检查血常规、凝血及心电图等项目;签署息肉切除术同意书,告知患者或其亲属可能出现的出血、穿孔等风险。
2. 清洁肠道
检查前3 d进食半流或低渣食物,检查前一天晚上口服缓泻剂如乳果糖、四磨汤口服液等,检查当日晨起口服硫酸镁泻剂,必要时给予灌肠导泻,直至排出清水样便。
3.息肉切除
由专业麻醉师常规给予芬太尼、丙泊酚等药物静脉麻醉,监护仪实时监护心率、呼吸及血氧饱和度。进行全结肠检查,确定息肉部位、形态(山田分型)、大小、数目。息肉切除采用内镜下黏膜切除术(EMR),对于最大直径 < 2.0 mm的病变,无论是否带蒂,均用电圈套器进行完整切除;对于 > 2.0 mm的带蒂息肉,通过调整圈套器口径变化、改变圈套器与病变的相对位置以及抖动等技巧,部分患者可完整切除;对于较大的无法一次圈套的病变,可选用内镜下分片黏膜切除术(EPMR)。对于山田Ⅰ、Ⅱ型的无蒂息肉基底部注射甘油果糖、亚甲蓝、盐酸肾上腺素混合液使病变抬举,再使用电圈套器套住息肉基底部,进行分次电凝、电切除;对于Ⅲ、Ⅳ型有蒂息肉,为预防术中出血,多采用尼龙绳或钛夹结扎蒂部,再使用电圈套器套住尼龙绳稍往上部分,进行分次电凝、电切除,其功率电凝为25 W,电切为35 W。术后标本送病理检查。
4. 术后处理
患者术后常规住院观察3 d,禁食24 h,避免剧烈活动,给予补液支持治疗,观察患者有无腹痛、发热、便血等情况。
结 果
86例患者共92枚大肠幼年性息肉均行EMR治疗,其中87枚一次性完整圈套切除;另外5枚较大息肉(最大径超过2.5 mm),无法一次性圈套,选用了EPMR。息肉术中、术后均无明显出血(创面无血迹或仅有少量渗血,冲洗后自行停止,无需内镜下止血处理)、穿孔、感染等并发症,见图1、图2。所有息肉术后病理检查均符合幼年性息肉改变。术后半年、1年随访无血便及肿物脱出肛门外,血常规正常。息肉的形态、部位及大小具体见表1、表2。
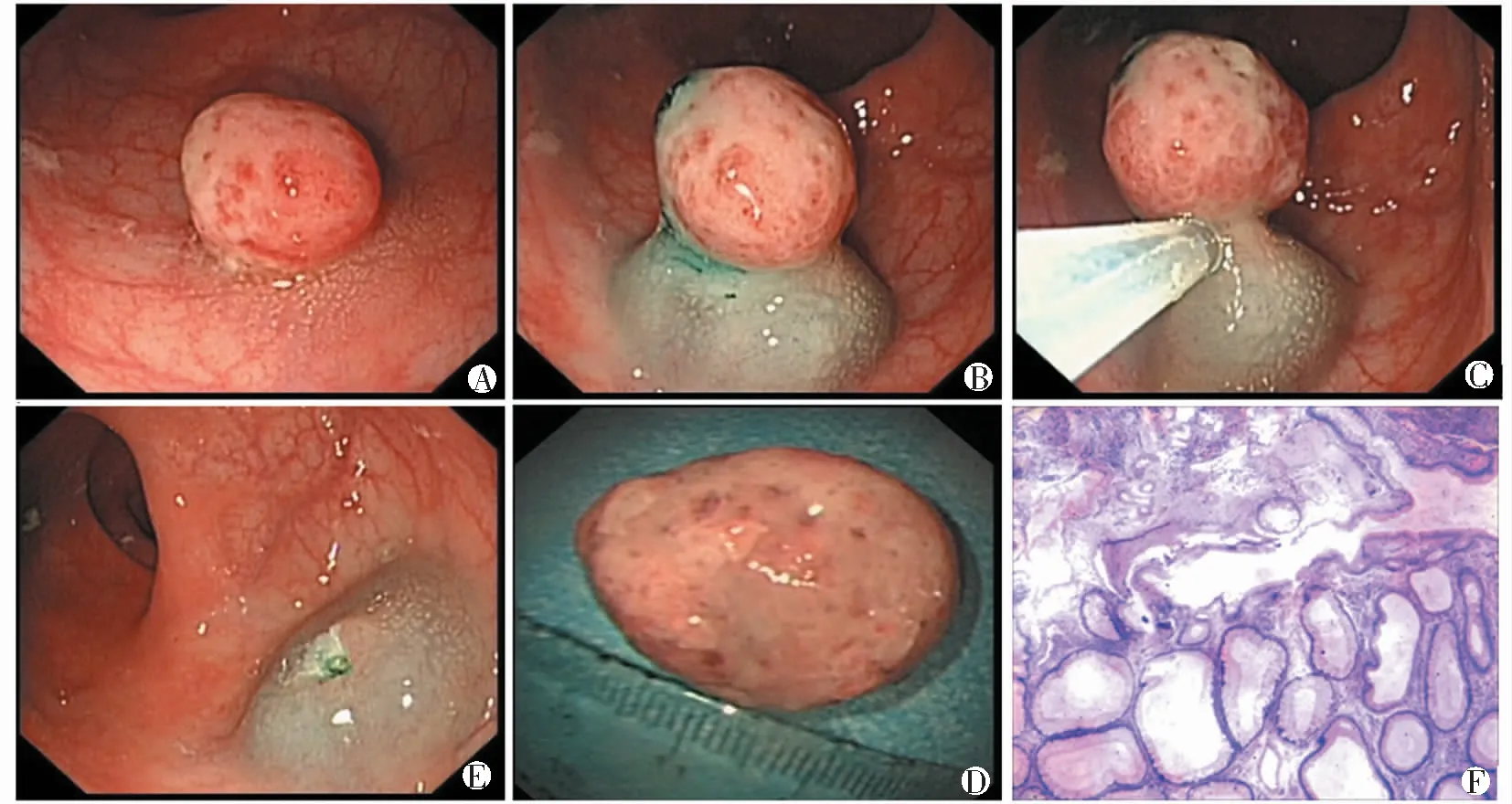
图1 黏膜切除术[A息肉暴露于肠腔;B 黏膜下注射抬举病变;C 高频电热圈套器切除;D 术后创面;E 切除标本;F 术后病理(HE×25)]
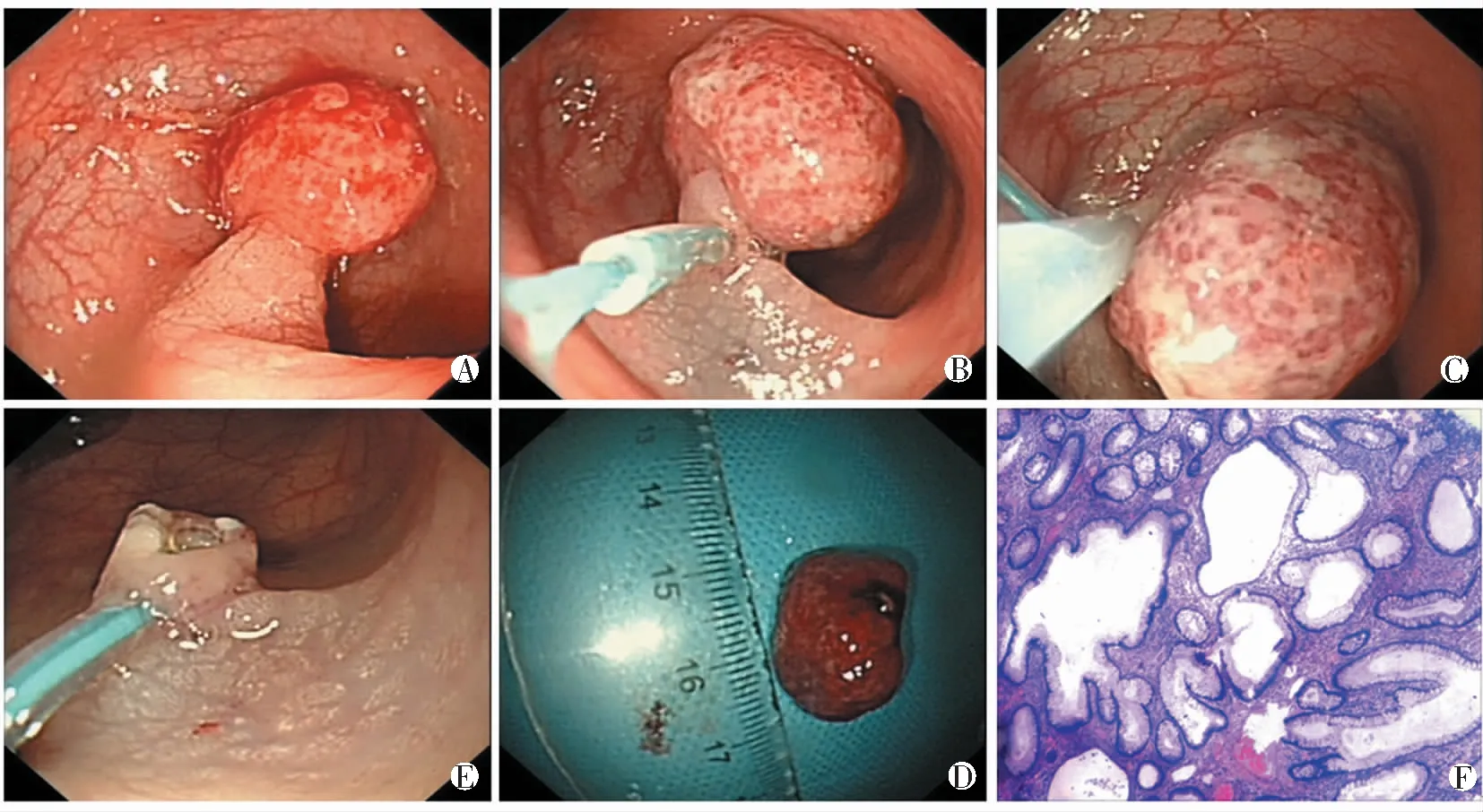
图2 尼龙绳辅助下黏膜切除术[A 长蒂息肉;B尼龙绳结扎蒂部;C高频电热圈套器切除;D 术后遗留被结扎的创面;E 切除病变标本;F 术后病理(HE ×25)]

患者年龄n息肉数山田分型Ⅰ、Ⅱ型Ⅲ、Ⅳ型息肉部位直肠乙状结肠降结肠横结肠<14岁79 84 4 8057 2421>14岁78354400

表2 86例患者共92枚大肠幼年性息肉最大直径 (个)
从表1可见,幼年性息肉好发于14岁以下学龄前儿童(91.9%);以单发息肉为主(93.0%);按山田分型以Ⅲ、Ⅳ型居多(92.4%)。直肠61枚(66.3%),乙状结肠28枚(30.4%),提示幼年性息肉多发于直肠,其次为乙状结肠,其余部位罕见。表2显示,息肉大小1.0~1.9 cm 38枚(41.3%),2.0~2.9 cm 39枚(42.4%),提示幼年性息肉发现时大小多为1.0~2.9 cm,平均直径约1.8 cm。
幼年性息肉的临床表现、发病部位及内镜下形状,14岁前后对比无明显差异。
讨 论
近些年来,随着无痛电子结肠镜诊治技术的不断发展和广泛应用,幼年性息肉的诊治水平得到显著提高,也引起了专家学者对该病研究的重视。国内一项研究显示,在813例儿童肠道息肉中幼年性息肉788例,占96.9%[6];国外文献报道[2-4],幼年性息肉约占儿童结直肠息肉的80%以上,可见幼年性息肉是儿童肠息肉最常见的病理类型。国外一项研究报道,在便血患儿中,82.8%为幼年性息肉[7];国内多项研究报道[8-9],幼年性息肉患儿临床表现为便血的高达95%以上。可见该病是儿童最常见的下消化道出血原因。本研究86例患者中14岁以下儿童79例,平均年龄4.3岁,患儿均因大便带血入院,与上述研究一致。幼年性息肉常见症状与其组织学表现密切相关,构成幼年性息肉的腺管多无异形,固有层间质增生、水肿、微血管丰富,伴有炎性细胞浸润,表面上皮常有脱落,容易出血,内镜检查可见息肉充血发红,故其临床症状多为大便带血。因此,在临床诊断中,对于便血就诊儿童,首先要考虑结直肠幼年性息肉可能,应行结肠镜检查。
本研究显示,幼年性息肉多发生在直肠,其次为乙状结肠,与国内外大多数相关报道一致[1-6]。但也有报道显示,多发性幼年性息肉也可见于直肠、乙状结肠以外的区域,建议进行全结肠镜检查,以防遗漏病变[9]。
幼年性息肉多为单发,多发少见[8,10]。本研究单发息肉占93.0%,符合多数研究结果。多发性幼年性息肉可表现为幼年性息肉病(juvenile polyposis syndrome, JPS),该病是一种以消化道多发性息肉为特点的少见病,多见于结直肠,亦可见于胃和小肠。JPS大部分有家族史,具有常染色体显性遗传特征[11]。JPS的诊断标准尚未统一,目前多采用Jass诊断标准[12]:结直肠幼年性息肉≥5枚,或全胃肠道有幼年性息肉,或发现有幼年性息肉并有幼年性息肉家族史,具有上述3个条件之一者即可诊断。按上述诊断标准,本研究未发现有JPS。文献报告,JPS较单发的幼年性息肉,其癌变可能性较高,被认为是一种癌前疾病[12-13]。
幼年性息肉的组织学类型为错构瘤样息肉,被认为是良性非肿瘤性息肉,特别是单发的幼年性息肉,基本不会癌变,目前尚未见儿童单发幼年性息肉癌变的报道。本研究所有病变病理检查未发现癌变或腺瘤样改变的组织类型,符合大多数报道。但也有学者发现,少数幼年性息肉有腺瘤或癌变可能。李晓华等[8]报道,在115例小儿幼年性息肉中,发现1例部分组织有腺瘤样改变;陈松龙等[14]报道了3例成人幼年性息肉癌变的病例,此3例均为多发息肉。因此,对于幼年性息肉为非肿瘤性息肉的定义可能受到质疑,有学者提出幼年性息肉可能存在幼年性息肉-腺瘤-癌的恶变过程,但尚为得到证实[15]
因为幼年性息肉最常见的临床表现,可造成患儿贫血,影响生长发育,而且多发性幼年性息肉,尚有癌变的可能性,所以,结直肠幼年性息肉的治疗原则是一旦诊断即行内镜下切除。内镜下切除目前有EMR和黏膜剥离术(ESD)2种术式,因为幼年性息肉多为有蒂的山田Ⅲ、Ⅳ型,且多数<3.0 cm,所以目前多采用EMR。小儿肠腔狭小,肠壁较薄,检查过程中动作应轻柔,尽量少注气。切除过程中,对于有蒂息肉,特别是粗蒂者,息肉血供丰富,建议先行尼龙绳等阻断蒂部血流;对于无蒂的广基息肉,可先行黏膜下注射使病变抬举,再行电圈套器电凝电切。术后如创面较大,可应用钛夹夹闭创面,这样做可预防或减少术中、术后出血、穿孔等并发症。本研究86例患者无一例出现出血、穿孔并发症,可见EMR对于治疗幼年性息肉安全、有效、简便、快捷、微创[16-20]。
综上所述,幼年性息肉多见于学龄前儿童,其临床症状多表现为大便带血,发病部位多为直肠,其次为乙状结肠,且多为单发息肉,EMR为治疗幼年性息肉安全有效的方法。
