胆囊癌外科治疗与临床预后分析
2016-12-15宋晓玲梁海滨王卫民黄灵刘颖斌顾钧
宋晓玲,梁海滨*,王卫民,黄灵,刘颖斌,顾钧
(1.上海交通大学医学院附属新华医院 普外科,上海 200092;2.上海市崇明县第三人民医院 普外科,上海 202153)
·论著 临床研究·
胆囊癌外科治疗与临床预后分析
宋晓玲1,梁海滨1*,王卫民2,黄灵1,刘颖斌1,顾钧1
(1.上海交通大学医学院附属新华医院 普外科,上海 200092;2.上海市崇明县第三人民医院 普外科,上海 202153)
目的 研究胆囊癌临床特征,分析探讨影响其预后的有关因素,为提高胆囊癌预后提供临床依据。方法 选取我院2008年1月至2014年12月96例胆囊癌患者的临床资料,采用Kplan-Meier法对确定的单因素进行生存分析,用Cox回归法进行多因素分析。结果 单因素生存分析显示,手术方式(x2=32.209,P<0.001)、TNM分期(x2=109.408,P<0.001)、淋巴结转移(x2=69.691,P<0.001)、肿瘤部位(x2=10.667,P= 0.014)、p53(P<0.05)、MSH2(P<0.05)和CK7(P<0.05)影响胆囊癌预后,而年龄(x2=10.039,P=0.844)、性别(x2=0.664,P=0.415)等与胆囊癌预后无关。Cox多因素分析发现:TNM分期(P<0.001)、手术方式(P= 0.004)、淋巴结转移(P=0.008)为影响胆囊癌预后的独立危险因素。结论 胆囊癌呈现发病隐匿、临床症状无特异性、恶性程度高且预后差等特点。其中多数患者伴有腹痛、胆囊结石、黄疸、淋巴结转移,TNM分期越高的患者预后更差,根治性切除术可改善患者的预后。多因素分析表明TNM分期、手术方式、淋巴结转移为影响胆囊癌预后的独立危险因素。
胆囊癌;外科治疗;临床预后
胆囊癌是胆道系统最常见的恶性肿瘤,发病率居消化道肿瘤第5位[1],平均每100 000人中就有2.5人发病[2]。胆囊癌预后极差,五年生存率低于5%,中位生存时间低于1年[3]。胆囊癌对放化疗不敏感,手术治疗是治疗胆囊癌唯一有效的方法,但是由于胆囊癌发病隐匿,就诊时患者往往处于晚期,失去手术治疗的机会[4]。现将我院96例胆囊癌患者的临床资料进行回顾性分析,以探讨影响胆囊癌预后的因素。
1 资料和方法
1.1一般资料
选取我院2008年1月至2014年12月96例胆囊癌患者的临床资料,均由影像学、手术、病理等确诊。其中男37例(38.5%),女59例(61.5%),男女比例为1:1.59。年龄33~88岁,平均66.6岁,中位年龄67.5岁,60岁以上患者69例(71.9%)。合并胆囊结石者46例(47.9%),合并胆管结石2例(2.1%),30例(31.2%)有胆囊炎病史。临床症状无特异性,主要症状及体征包括:腹痛67例(69.8%),纳差38例(39.6%),黄疸27例(28.1%),恶心呕吐15例(15.6%),发热8例(8.3%)。根据影像学检查和术中冰冻病理检查结果,按照TNM病理分期标准[5-6],本组I期14例(14.6%),I I期15例(15.6%),I I I期34例(35.4%),IV期33例(34.4%)。行胆囊癌根治术者63例(65.6%),胆囊切除术或姑息保守治疗者33例(34.4%)。肿瘤位于底部39例(40.6%),位于体部18例(18.8%),位于颈部12例(12.5%),胆囊壁弥漫性增厚4例(4.2%),23例部位未知(24.0%)。术后病理标本进行免疫组化者48例。
1.2随访及统计学分析
采用电话随访和门诊复诊方式对患者进行随访,时间截止至2015年4月。采用SPSS 22.0进行统计学分析,Kaplan-Meier进行单因素分析,Cox回归模型进行多因素分析,P<0.05为差异有统计学意义。
2 结果
2.1一般情况
本组获得根治性手术患者63例,行胆囊切除术或姑息保守治疗患者33例。
2.2病理诊断
本组患者诊断均为胆囊癌。术后病理标本进行免疫组化者48例。其中CerBb阳性22例,Ki67阳性40例,topo2阳性31例,p53阳性23例,p170阳性23例,CEA阳性28例,VEGF阳性8例,EGFR阳性10例,nm23阳性22例,CK7阳性36例,CK5阳性11例,CK20阳性11例,CK19阳性11例,CD34阳性2例,Ecad阳性33例,CDX2阳性6例,MSH2阳性14例,Villin阳性11例(表1)。结果显示,p53(P<0.05)、MSH2(P<0.05)和CK7(P<0.05)与预后有关。见表1。
2.3预后分析
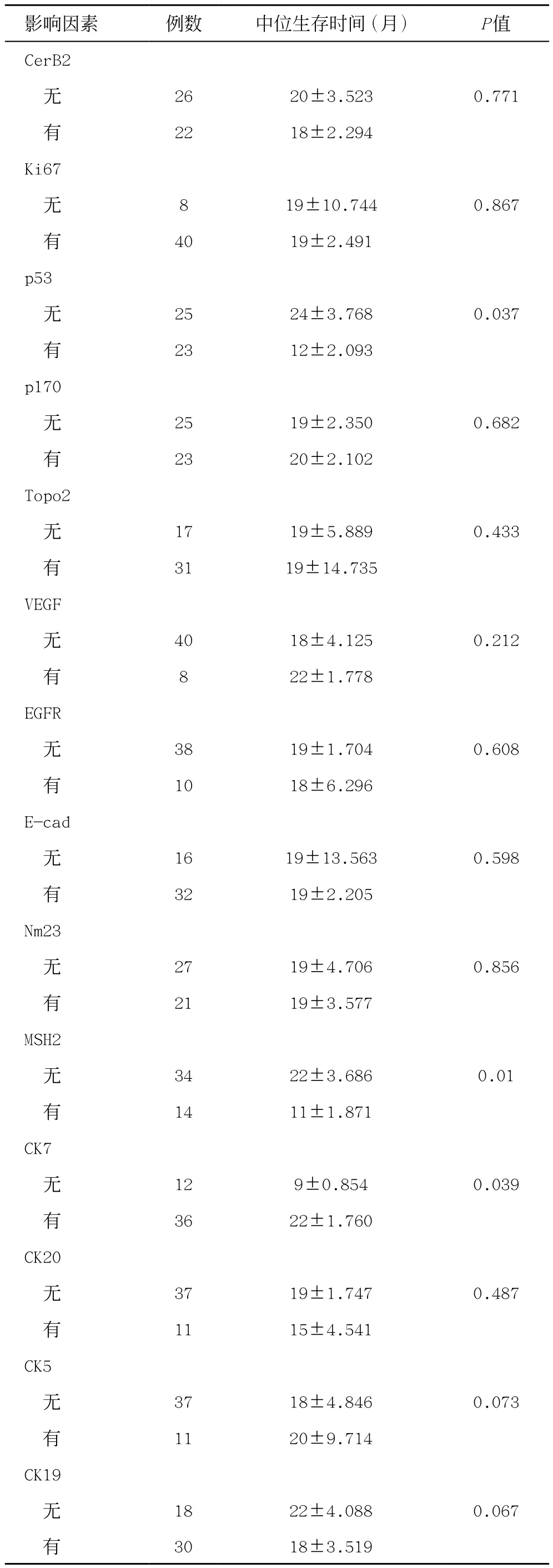
表1 病理免疫指标临床预后分析
96例胆囊癌随访患者术后生存时间为1~82个月,中位生存时间为16个月,1、3、5年生存率分别为58.3%、19.8%、5.2%(图1)。其中I期患者14例,行胆囊癌根治性切除12例,胆囊切除术2例,1、3、5年生存率分别为100%、71.4%、28.6%;I I期患者15例,行胆囊癌根治性切除15例,1、3、5年生存率分别为100%、46.7%、0%;I I I期患者34例,行胆囊癌根治性切除28例,胆囊切除术或姑息治疗6例,1、3、5年生存率分别为67.6%、5.9%、0%;IV期患者33例,行胆囊癌根治性切除11例,胆囊切除术或姑息治疗22例,1、3、5年生存率分别为9.1%、0%、0%。

续表1

图1 96例胆囊癌患者预后分析
Kplan-Meier法单因素生存分析结果显示行胆囊癌根治性切除术患者中位生存时间为22个月,而行胆囊切除术或姑息保守治疗患者中位生存时间为10个月,两组生存率有明显统计学意义(x2=32.209,P<0.001)(图2);根据TNM分期,I~IV期患者中位生存时间分别为51、43、18、5个月,四期生存率有明显统计学意义(x2=109.408,P<0.001)(图3);无淋巴结转移患者中位生存期24个月,有淋巴结转移患者中位生存时间为5个月,两组生存率有明显统计学意义(x2=69.691,P<0.001)(图4);肿瘤部位(底部、体部、颈部、胆囊壁弥漫性增厚)与预后有关(x2=10.667,P=0.014)。而年龄(x2=10.039,P=0.844)、性别(x2= 0.664,P=0.415)、胆囊结石等与胆囊癌预后无关。
进一步进行Cox多因素分析发现:TNM分期(P< 0.001)、手术方式(P=0.004)、淋巴结转移(P=0.008)为影响胆囊癌预后的独立危险因素,而肿瘤部位、年龄等不是影响胆囊癌预后的独立危险因素(见表2)。

图2 手术方式对胆囊癌预后影响

图3 TNM分期对胆囊癌预后影响

图4 淋巴结转移对胆囊癌预后影响

表2 Cox多因素分析
3 讨论
胆囊癌是胆道系统中最常见的恶性肿瘤,手术切除是治疗胆囊癌唯一有效的措施,由于其发病隐匿,就诊时往往失去根治性手术机会,手术切除率只有10%左右[7]。尽管近些年在胆囊癌诊断及治疗方面发展很快,但是没有明确数据表明哪种辅助治疗对胆囊癌的治疗及预后更加有效[8]。流行病学研究表明,胆囊癌发病率逐年上升,因此分析探讨胆囊癌预后相关因素,为临床治疗提供依据具有重要意义。
本研究发现胆囊癌发病平均年龄为66.6岁,与以往研究基本一致[6,9-10]。男女比例为1:1.59,女性居多,这可能与雌激素有关,有研究表明雌激素通过诱导其相应的受体表达增加胆囊结石的易感性并成为胆囊癌发病的高危因素[11]。胆囊癌临床表现无特异性,多伴有腹痛、胆囊结石、胆囊炎、黄疸等。胆囊癌起病隐匿,发现时多处于中晚期,本组I I I+IV期患者67例,占69.8%。本组研究发现肿瘤部位、TNM分期、手术方式、淋巴结转移以及p53、MSH2、CK7影响胆囊癌预后,而性别、年龄及其他免疫组化指标对胆囊癌预后无影响。进一步COX多因素生存分析发现TNM分期、手术方式、淋巴结转移为影响胆囊癌预后的独立危险因素。
胆囊癌根治性切除是胆囊癌患者获得治愈的唯一方法。近年研究表明:对于0~Tla期患者,单纯胆囊切除术即可达到根治目的,对Tlb期胆囊癌患者,由于侵犯肌层后早期易发生淋巴结转移,建议行根治性切除,5年生存率可达82.6%~100%;根治性切除可改善I I期、I I I期胆囊癌患者5年生存率[12]。本组根治术后的5年生存率为7.9%,比以往文献报道稍低[13],但与胆囊切除术或姑息治疗组相比有显著差异(P<0.05)。
淋巴结转移为胆囊癌最常见的转移方式,与患者预后密切相关[14-15]。本研究中淋巴结转移是胆囊癌患者预后不良危险因素,这与国内外文献报道一致[16]。因此,在胆囊癌的治疗中,对于淋巴结转移患者应给与足够重视,并进一步深入研究淋巴结分组、分站与患者预后的关系,从而指导临床工作。
[1] GOURGIOTIS S, KOCHER H M, SOLAINI L, et al. Gallbladder cancer [J]. Am J Surg, 2008, 196(2): 252-264.
[2] RANDI G, FRANCESCHI S, LA VECCHIA C. Gallbladder cancer worldwide: geographical distribution and risk factors [J]. Int J Cancer, 2006, 118(7): 1591-1602.
[3] LI M L, ZHANG Z, LI X G, et al. Whole-exome and targeted gene sequencing of gallbladder carcinoma identifies recurrent mutations in the ErbB pathway [J]. Nature Genetics, 2014, 46 (8): 872-876.
[4] LI M L, ZHANG F, WANG X A, et al. Magnolol inhibits growth of gallbladder cancer cells through the p53 pathway [J]. Cancer Sci, 2015, 106(10): 1341-1350.
[5] 董家鸿, 王剑明, 曾建平. 胆囊癌诊断和治疗指南(2015版) [J]. 临床肝胆病杂志, 2016, (3): 411-419.
[6] 汤朝晖, 刘颖斌, 全志伟. 肿瘤分期对胆囊癌术式选择及预后判断临床意义研究 [J]. 中国实用外科杂志, 2011, 31(3): 224-227.
[7] LAI E C H, LAU W Y. Gallbladder cancer—a comprehensive review [J]. Surg-J R Coll Surg E, 2008, 6(2): 101-110.
[8] CHAN E, BERLIN J. Biliary tract cancers: understudied and poorly understood [J]. J Clin Oncol, 2015, 33(16): 1845-1848.
[9] 慎浩鑫, 宋虎伟, 陈晨, 等. 陕西省2009-2013年胆囊癌临床流行病学调查报告 [J]. 中华肝胆外科杂志, 2015, 21(1): 5-8.
[10] 石景森, 孙学军, 郑见宝. 对我国胆囊癌临床诊治现状的种种思考 [J]. 中华肝胆外科杂志, 2012, 18(12): 889-892.
[11] 刘刚, 石景森. 雌激素与原发性胆囊癌危险因素的研究 [J].中国普外基础与临床杂志, 2000, 7(1): 62-64.
[12] 耿智敏, 王林, 陈晨, 等. 438例胆囊癌外科治疗及预后因素分析 [J]. 中华消化外科杂志, 2016, 15(4): 346-352.
[13] 胡智明, 赵大建, 叶再元, 等. 103例原发性胆囊癌疗效及预后评析 [J]. 肝胆胰外科杂志, 2010, 22(5): 398-401.
[14] MURAKAMI Y, UEMURA K, SUDO T, et al. Prognostic factors of patients with advanced gallbladder carcinoma following aggressive surgical resection [J]. J Gastrointest Surg, 2011, 15(6): 1007-1016.
[15] 孙运鹏, 吴欢欢, 段文彪, 等. 原发性胆囊癌的外科治疗和预后影响因素分析 [J]. 肝胆胰外科杂志, 2015, 27(5): 376-379, 382.
[16] 史永平, 宗明. 胆囊癌的临床病理特征与预后关系分析 [J].中华临床医师杂志(电子版), 2013, 7(11): 61-63.
(本文编辑:鲁翠涛)
Surgical treatment and clinical prognosis of gallbladder cancer
SONG Xiao-ling1, LIANG Hai-bin1, WANG Wei-min2, HUANG Ling1, LIU Ying-bin1, GU Jun1.1Department of General Surgery, Xinhua Hospital Affiliated to School of Medicine, Shanghai Jiaotong University, Shanghai 200092, China;2Department of General Surgery, the Third Peoples Hospital of Chongming, Shanghai 202153, China
Objective To investigate the relationship between various clinicopathologic factors and prognosis of patients with gallbladder cancer. Methods A retrospective clinical analysis was conducted in 96 cases of gallbladder cancer treated in our hospital between Jan. 2008 and Dec. 2014. Results The results of univariate analysis showed that radical resection (x2=32.209, P<0.001), TNM stage (x2=109.408, P<0.001), lymph node metastasis (x2=69.691, P<0.001), tumor location (x2=10.667, P=0.014), p53 (P<0.05), MSH2 (P<0.05) and CK7 (P<0.05) significantly correlated with the prognosis of the patients with gallbladder cancer. The results of Cox regression indicated that the radical resection (P=0.004), lymph node metastasis (P=0.008) and TNM stage (P<0.001) were independent prognositic factors of gallbladder cancer. Conclusion The main characteristics of gallbladder cancer are high aggressivity and extremely poor prognosis. Radical resection, early TNM stage and no lymph node metastasis will be helpful to improve the prognosis of gallbladder cancer.
gallbladder cancer; surgical treatment; prognosis
R735.8
A
10.11952/j.issn.1007-1954.2016.06.005
2016-06-22
国家自然科学基金项目(81572819)。
宋晓玲(1990-),女,山东烟台人,硕士。*梁海滨(1980-),男,江苏盐城人,博士,本文并列第一作者。
简介]顾钧,主任医师,博士,E-mail:gujun6666@sina.com。
