重复异位妊娠58例临床分析
2016-10-19王玉段爱红
王玉 段爱红
[摘要] 目的 探讨重复异位妊娠的临床特征及危险因素。 方法 选取2010年1月~2015年1月首都医科大学附属北京妇产医院收治的重复异位妊娠患者58例作为重复异位妊娠组,选择同期收治的首次异位妊娠的60例患者作为对照组。分析两组患者的一般资料及重复异位妊娠发生与年龄、初次性生活年齡、流产史、孕产次、剖宫产史、盆腔炎症、避孕方式、不孕史等因素的关系。 结果 58例重复异位妊娠患者中,此次与上一次异位妊娠最短间隔时间为4个月,最长间隔时间为8年,随着间隔时间的延长,重复异位妊娠发病率有所下降,主要集中在首次异位妊娠后的4年内,间隔时间<1年者35例(60.34%),1~4年者16例(27.59%),>4年者7例(12.07%)。重复异位妊娠组患者在年龄、月经初潮年龄、初次性生活年龄以及停经时间与对照组比较,差异无统计学意义(P > 0.05),而血HCG、孕产次数、剖宫产史、流产史、盆腔炎症、不孕史以及使用宫内节育器等因素与对照组比较,差异均有统计学意义(P < 0.05)。首次异位妊娠切除患侧输卵管后,另一侧输卵管易发病(97.3%),而保守治疗则易导致同侧发病(85.7%),两种治疗方法比较差异有统计学意义(P < 0.05)。 结论 孕产次数、剖宫产史、流产次数、不孕史、放置宫内节育器及合并妇科炎症与重复异位妊娠的发生情况之间存在着密切联系。首次异位妊娠的治疗方式对重复异位妊娠发病部位存在一定影响。
[关键词] 重复异位妊娠;盆腔炎症;危险因素;治疗方式
[中图分类号] R714.22 [文献标识码] A [文章编号] 1673-7210(2016)03(c)-0136-04
[Abstract] Objective To investigate the clinical features and risk factors of recurrent ectopic pregnancy. Methods From January 2010 to January 2015, 58 cases of repeat ectopic pregnancy in Beijing Obstetrics and Gynecology Hospital , Capital Medical University were selected as the repeat ectopic pregnancy group, and 60 patients with first ectopic pregnancy in the same period were selected as control group. General information of patients in two groups were analyzed, and the relationship between age, first sexual life age, history of abortion, pregnancy, history of cesarean section, pelvic inflammatory disease, contraception, infertility history factors and repeated ectopic pregnancy was analyzed. Results In all 58 cases, the shortest interval time was 4 months, the longest interval time was 8 years. With time extending, the incidence of repeat ectopic pregnancy had a downward trend. The onset mainly concentrated in the first four years after the ectopic pregnancy, 35 cases of interval less than 1 years (60.34%), 16 cases of 1-4 years (27.59%), 7 cases of more than 4 years (12.07%). Compared with the control group, there was no statistically significant difference in age, first sexual life age, menarche age and menopause time of patients in the repeat ectopic pregnancy group (P > 0.05).There was statistically significant difference of the repeat ectopic pregnancy group in HCG, history of abortion, motherhood, caesarean, pelvic inflammation, contraception and infertility history, compared with the control group (P < 0.05). After the resection of fallopian tube in the first ectopic pregnancy, the other side oviduct was susceptible (97.3%), while conservative treatment could lead to disease on the same side (85.7%), the difference was statistically significant between two treatments (P < 0.05). Conclusion Motherhood, caesarean, history of abortion, pelvic inflammation, contraception and infertility history are closely related to repeat ectopic pregnancy. First ectopic pregnancy treatment has a certain influence in locations of repeat ectopic pregnancy.
[Key words] Repeat ectopic pregnancy; Pelvic inflammation; Risk factors; Treatment modalities
异位妊娠(ectopic pregnancy,EP)是指受精卵在子宫外的输卵管、卵巢或腹腔内着床和发育的异常妊娠过程,占妊娠相关死亡的9%~13%[1],其中输卵管妊娠是最常见的一种异位妊娠[2]。而重复性异位妊娠(repeat ectopic pregnancy,REP)是指首次异位妊娠的患者经手术或保守治疗康复后,再次在子宫腔外发生异位妊娠的病理过程[3-4]。异位妊娠的发生率为2%,是妇产科常见的急腹症,一旦破裂常引起腹腔大出血,导致孕妇死亡的主要原因之一,占妊娠相关死亡的9%~13%[4]。近年来,随着异位妊娠的发生率呈增高趋势,重复异位妊娠的发生率也随之逐年上升,研究显示重复异位妊娠发病率为6.9%[5],严重影响患者的身心健康、生活质量及生育功能。因此,充分了解重复异位妊娠的发病特点和危险因素,积极探索疾病的预防措施,对于保证年轻妇女的身心健康和生育能力有着重要的意义[6]。本研究对首都医科大学附属北京妇产医院(以下简称“我院”)妇产科就诊的58例重复异位妊娠患者的临床资料进行回顾性分析。
1 资料与方法
1.1 一般资料
选取2010年1月~2015年1月于我院婦科就诊的重复异位妊娠患者58例作为重复异位妊娠组,年龄23~41岁,平均(29.14±4.07)岁,已婚50例,未婚8例。收治同期的次异位妊娠的60例患者作为对照组,年龄22~43岁,平均(28.43±4.61)岁,已婚53例,未婚7例。两组患者在年龄等基本资料方面差异无统计学意义(P > 0.05),具有可比性。
1.2 诊断标准
根据患者的病史和临床表现,通过妇科检查、血绒毛膜促性腺激素(HCG)检测以及B超等综合诊断为重复异位妊娠。58例重复异位妊娠患者的临床表现均有停经史,部分患者出现不规则阴道流血,伴有腹痛或肛门坠感,同时B超检查提示有盆腔包块。所有病例血HCG值均升高,为356.5~16809.0 U/L(正常参考值0~10 U/L)。
1.3 治疗方法
患者均治愈出院,其中39例手术治疗,19例保守治疗。未生育患者且要求保存生育能力的年轻患者,并且符合血HCG<2000 U/L、妊娠囊不超过4 cm、输卵管未发生破裂、未见明显的内出血,患者生命体征平稳、无药物治疗的禁忌证的患者行药物保守治疗。甲氨蝶呤(MTX)50 mg/m2单次肌内注射给药[7]。治疗期间要对患者不良反应和生命体征进行监测,检查血HCG和B超。若治疗后1周,血HCG小于治疗前的15%,可重复治疗,直至降至正常水平,为治愈。对于无生育要求或不符合药物保守治疗的患者行手术治疗,手术方式可分为切除患侧输卵管的根治性手术和保留患侧输卵管的保守性手术,术中均证实为异位妊娠,发现患者有不同程度的盆腔粘连,术中同时行盆腔粘连松解术。
1.4 观察指标
回顾性分析重复异位妊娠组患者的一般资料,主要包括年龄、初次性生活年龄、流产史、分娩史、剖宫产史、盆腔炎症、避孕方式、吸烟饮酒史、不孕史等,并与对照组患者进行比较,分析异位妊娠发生的危险因素。分析重复异位妊娠组患者此次与上一次异位妊娠的相隔时间、病情、病因等资料。部分病史不详的进行电话随访。
1.5 统计学方法
采用SPSS 18.0统计学软件进行数据分析,计量资料数据用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验,以P < 0.05为差异有统计学意义。
2 结果
2.1 重复性异位妊娠特点及部位
研究时间段内重复异位妊娠患者58例,其中49例患者2次异位妊娠,占84.5%;6例患者3次异位妊娠,占10.3%;3例患者为4次异位妊娠,占5.2%。重复异位妊娠组患者均有停经史,平均停经时间(41.66±5.87)d;阴道不规则流血36例(62.1%),腹痛34例(58.6%),盆腔包块18例(31.0%)。经检查,重复异位妊娠均发生于输卵管,其中发生于输卵管壶腹部29例,伞部12例,峡部10例,间质部6例,输卵管切除术后残端部位1例。此次异位妊娠与上一次最短间隔时间为4个月,最长间隔时间为8年,间隔时间<1年者35例(60.34%),发生于1~4年者16例(27.59%),>4年者7例(12.07%),随着间隔时间的延长,重复异位妊娠发病率有所下降,主要集中在首次异位妊娠后的4年内。
2.2 重复异位妊娠的相关因素分析
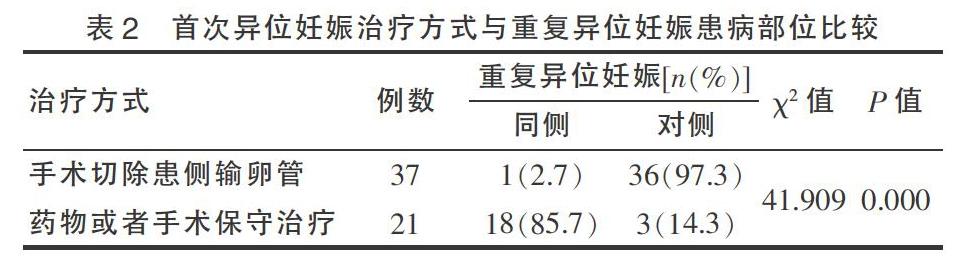
重复异位妊娠组患者年龄、月经初潮年龄、初次性生活年龄以及停经时间与对照组比较,差异无统计学意义(P > 0.05),而血HCG、孕产次、流产史、盆腔炎症、不孕史以及使用宫内节育器与对照组比较,差异均有统计学意义(P < 0.05)。结果提示,血HCG、盆腔炎症、孕产次、流产史、剖宫产史、不孕史以及宫内节育器的使用等因素对重复异位妊娠的发生可能有一定的影响。其中自诉有盆腔炎病史的患者仅有26.0%(15例),另有34.3%(20例)患者系术中证实患有盆腔炎症。见表1。
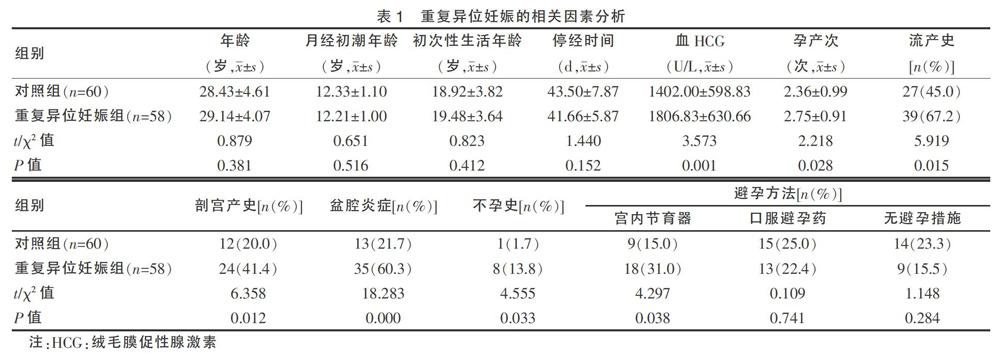
2.3 首次异位妊娠治疗方式与重复异位妊娠患病部位的关系
首次异位妊娠切除患侧输卵管后容易在另一侧输卵管再次发病,百分率占97.3%,而首次异位妊娠采取保守治疗则容易导致同侧的输卵管再次发生异位妊娠,百分率占85.7%,差异有高度统计学意义(P < 0.01)。见表2。
3 讨论
异位妊娠的高发人群为生育期妇女,通常容易反复发生。重复异位妊娠的治疗结局与患者生育功能息息相关,是目前困扰临床的一大难题。评估重复异位妊娠的高危因素,积极采取预防措施降低发病率,选择恰当的治疗方案,保护患者生育功能成为目前研究的重要内容。研究显示,随着异位妊娠发病率的增加,重复异位妊娠的发生率也随之升高[8]。有文献报道,重复异位妊娠患者占同期收治的异位妊娠患者的8.8%[9]。其中重复异位妊娠的间隔时间<1年者占多数(60.34%),并且随着间隔时间的延长,重复异位妊娠的发病率有所下降,因此首次妊娠治疗后患者需警惕再次异位妊娠的发生。研究显示,首次异位妊娠治疗痊愈后3年内发生重复异位妊娠的患者占71.3%,故在此期间更应有效避孕,防止重复异位妊娠的发生[10]。同时,本研究结果显示,重复异位妊娠在年龄、月经初潮年龄、初次性生活年龄以及停经时间等方面,与首次异位妊娠者比较差异无统计学意义,这一结果与文献结果一致[9]。
目前,国内外研究显示,孕产次数、剖宫产史、流产次数、不孕史、放置宫内节育器、采用手术治疗及合并妇科炎症等与重复异位妊娠的发生情况之间存在着密切联系,其中,剖宫产史和孕产次是重复异位妊娠的重要危险因素[11]。近年来,由于一些社会因素,虽然大家更加重视自然分娩的重要性,但是我国剖宫产率仍然呈逐年升高的趋势,因此在一定程度上影响了异位妊娠的发病率[12]。本研究结果也显示,与首次异位妊娠的对照组比较,重复异位妊娠患者的孕产次和剖宫产史的差异有统计学意义,提示孕产次和剖宫产史可能是重复异位妊娠一个危险因素,其原因可能与妊娠次数增多易造成子宫内膜结构发生改变而使受精卵无法正常着床导致异位妊娠[13]。同时,也有研究显示,剖宫产史者重复异位妊娠占84.0%[14]。剖宫产手术对子宫内膜造成损伤,患者瘢痕位置发生异位妊娠的概率逐渐增高;同时剖宫产手术处理不当易引起盆腔粘连,造成输卵管狭窄,输卵管与周围组织粘连,输卵管扭曲等生理结构改变,从而导致受精卵异常行走情况,最终发生异位妊娠[15-16]。
流产史是造成异位妊娠发生的最危险因素,在重复异位妊娠患者中,有流产史的患者占73.5%[14]。本研究结果显示,有流产史的异位妊娠患者占大多数,并且在重复异位妊娠患者中占67.2%。女性在流產后阴道环境会受到一定的影响,容易引发生殖道感染引起炎性反应,造成盆腔感染引起输卵管炎,对受精卵的正常着床产生影响,从而发生异位妊娠。本研究显示,选择宫内节育器避孕方式的患者重复异位妊娠的发生率也较高,而口服避孕药和无避孕措施在首次异位妊娠和重复异位妊娠患者中没有明显差异。其他研究也显示,使用宫内节育器可增加异位妊娠的发生[17],但是导致异位妊娠高发的原因还不清楚。
引起重复异位妊娠的另一个重要的危险因素就是盆腔炎性疾病。研究发现,发生异位妊娠的患者中有超过半数患者伴有盆腔炎性疾病[18]。本研究结果显示,在异位妊娠患者中,多数患者患有盆腔炎性疾病,而在重复异位妊娠患者中占更大比重,盆腔炎性疾病导致输卵管周围粘连输卵管纤毛功能障碍、输卵管管腔部分阻塞,肌肉蠕动能力降低,造成受精卵受到一定的阻碍而不能正常运行,在子宫腔外异常着床发生异位妊娠[19]。
同时,本研究还发现,重复异位妊娠患者中,第一次异位妊娠经过保守治疗后容易在同侧发生重复异位妊娠,与以往研究一致[20-21]。可能由于首次异位妊娠采取保守治疗后,在病变部位形成瘢痕,对输卵管正常功能产生影响,容易阻碍受精卵正常着床,从而引起重复异位妊娠发生在同侧。此外,本研究还发现,不孕在一定程度上影响了患者重复异位妊娠的发生,通常患者不孕史是由于输卵管因素,影响输卵管的正常蠕动及运送受精卵的功能,从而容易发生异位妊娠。
综上所述,重复性异位妊娠主要受到不良病史和患者盆腔环境的影响。预防及积极治疗盆腔炎症,严格掌握剖宫产手术指征以降低剖宫产率,合理使用避孕措施,降低流产率,积极治疗不孕症等是预防异位妊娠发生的重要措施[22]。同时,第一次异位妊娠合理与及时的治疗,术后对患者的恢复情况进行密切监测,能够预防重复异位妊娠的发生[23]。由于重复异位妊娠患者大多是年轻的育龄期妇女,大部分患者都有生育要求,对于未育或有生育要求的患者,第一次异位妊娠已切除一侧输卵管,并且强烈要求保留患侧输卵管,在患者生命体征平稳的情况下,可采用保守治疗[24]。保守治疗能够极大地满足患者的心理需要,但需要严格监测血HCG及超声检查盆腔情况。而对于无生育要求的患者,不建议采用保守治疗。随着妇科微创手术的发展,可建议采用腹腔镜行患侧输卵管切除术[25],防止再次发生重复异位妊娠,保证患者生命安全。
[参考文献]
[1] 坑艳,杨旭,齐玲.联合检测血清孕酮及β-HCG对异位妊娠诊断价值的探讨[J].新疆医科大学学报,2008,31(9):1255.
[2] 汪界丽.异位妊娠相关因素及预防措施探讨[J].右江医学,2013,41(5):728-729.
[3] 张艳环.甲氨蝶呤联合米非司酮治疗异位妊娠的临床疗效分析[J].中华全科医学,2013,11(1):12-13.
[4] Lee DH. Recurrent ectopic pregnancy after ipsilateral partial salpingectomy:a case report [J]. Clin Exp Obstet Gynecol,2015,42(4):540-542.
[5] 陈迎华.重复异位妊娠32 例临床分析[J].世界中医药,2015,(10):152-153.
[6] 李敏青.输卵管妊娠术后继发不孕及重复性异位妊娠的危险因素分析[J].中国实用医药,2013,8(2):9-11.
[7] Saadati N,Najafian M,Masihi S,et al. Comparison of two different protocols of methotrexate therapy in medical management of ectopic pregnancy [J]. Iran Red Crescent Med J,2015,17(12):e20147.
[8] 李九凤.手术治疗与药物保守治疗后再次发生宫外孕的几率比较[J].中国医药导报,2010,7(23):165-166.
[9] 刘彩云,刘娇兰,华海红.重复异位妊娠78例临床分析[J].中华妇产科杂志,2014,49(12):938-939.
[10] 鲁筱莹,战芳,王文杰.重复异位妊娠73例临床分析[J].中国实用医药,2013,8(16):115-116.
[11] 李东燕,郝敏.260例异位妊娠患者发病相关因素及预防措施分析[J].中国妇幼保健,2012,27(24):3839-3840.
[12] 孙会琴.异位妊娠相关因素的病例对照研究及预防对策[J].中国医学创新,2010,7(29):91-92.
[13] 陈君霞,张信美.腹腔镜下输卵管切除术后持续性异位妊娠11例临床分析[J].中国实用妇科与产科杂志,2014, 30(1):67-70.
[14] 张国辉,洪淑蓉,姚凉凤.83例重复异位妊娠的诊治体会[J].海峡预防医学杂志,2015,21(4):105-106.
[15] 谢秀媚.异位妊娠发生的相关因素及预防[J].现代預防医学,2012,39(13):3254-3256.
[16] 郑丽辉.异位妊娠发病原因相关因素临床分析及预防措施[J].中国实用医药,2011,6(22):69-70.
[17] Li C,Zhao WH,Zhu Q,et al. Risk factors for ectopic pregnancy:a multi-center case-control study [J]. BMC Pregnancy Childbirth,2015,15:187.
[18] 陈艳丽.异位妊娠相关因素及预防措施探讨[J].中国疗养医学,2014,23(7):622-623.
[19] 吴妍,沈柏儒,高祖标,等.反复异位妊娠高危因素的Logistic回归分析[J].中国医药导报,2014,11(12):142-147.
[20] 马思宁,屠蕊沁.32例重复异位妊娠患者的临床分析[J].中国临床医学,2013,20(5):682-683.
[21] Li J,Jiang K,Zhao F. Fertility outcome analysis after surgical management of tubal ectopic pregnancy:a retrospective cohort study [J]. BMJ Open,2015,5(9):e007339.
[22] 徐芳.输卵管妊娠手术后重复性异位妊娠的影响因素分析[J].保健医学研究与实践,2015,12(4):55-56.
[23] 钱敏.重复异位妊娠42例分析[J].现代实用医学,2015, 27(3):372-373.
[24] 李玉香.重复异位妊娠80例临床分析[J].中国医学工程,2014,22(10):15.
[25] 沙丽晓,潘嫱微,王汉楚,等.重复异位妊娠49例临床分析[J].全科医学临床与教育,2014,12(3):316-318.
(收稿日期:2015-12-20 本文编辑:任 念)
