新生儿病理性黄疸高危因素探究及其防治措施探讨
2016-10-09白志春山西省昔阳县人民医院儿科山西昔阳035400
白志春山西省昔阳县人民医院儿科,山西昔阳 035400
新生儿病理性黄疸高危因素探究及其防治措施探讨
白志春
山西省昔阳县人民医院儿科,山西昔阳035400
目的探讨研究新生儿病理性黄疸的高危因素及其防治措施。 方法该次研究行回顾性调查法,以该院126例自2013年1月—2016年1月收治的患有病理性黄疸的新生儿为对象,分析其临床资料以探究高危因素。结果统计分析得高危因素前3名分别为围产期因素(46.8%,59/126)、感染因素(31.7%,40/126)、母乳性黄疸(14.3%,18/126)。结论在围产期内加强对产妇的保健工作,并对新生儿出生窒息、感染等危险因素加以重视与防治,鼓励科学的母乳喂养方式均为降低病理性黄疸发生的有效措施。
新生儿;病理性黄疸;高危因素;防治措施
[Abstract]Objective To study the high-risk factor of pathologic jaundice in newborns and its prevention and cure measures.Methods 126 cases of newborns with pathologic jaundice admitted and treated in our hospital from January 2013 to January 2016 were retrospectively surveyed,and the clinical data were analyzed and the high-risk factors were studied. Results The statistical analysis showed that the first three high-risk factors were respectively perinatal factor(46.8%,59/ 126),infectious factor(31.7%,40/126)and breast-feeding jaundice factor(14.3%,18/126).Conclusion Enhancing the healthcare of delivery women in the perinatal period,paying attention to the risk factors of neonatal asphyxia and infection and preventing and curing them and encouraging the scientific breastfeeding method are the effective measures of reducing the occurrence of pathologic jaundice.
[Key words]Newborn;Pathologic jaundice;High-risk factor;Prevention and cure measures
新生儿于出生后常发生病理性黄疸,在早期新生儿中发生率更高,发病率逐年上升[1]。其诱发病因繁多,可对新生儿的智力、听力、神经系统功能造成一定程度的损伤,甚至导致功能残疾。部分新生儿可出现胆红素脑病,对其生命质量造成了严重的威胁。因此,临床上提倡“早诊断,早治疗”的治疗原则,一方面可预防胆红素脑病对新生儿神经系统的损害与永久性伤害,另一方面可节约当前社会紧张的医疗资源。本院收治的新生儿病患以黄疸为主诉的排名第2位,该文围绕新生儿病理性黄疸的高危因素展开探讨,并提出相应的防治措施,取得了较为满意的结果,现具体报道如下。
1 资料与方法
1.1一般资料
以该院126例自2013年1月—2016年1月收治的患有病理性黄疸的新生儿为对象实施研究方案。共计66例男患儿,60例女患儿,日龄范围在1~28 d之间,包括20例日龄≤2 d,56例日龄为3~7 d,32例日龄为8~14 d,18例日龄为15~28 d。其中早产23例,足月生产98例,过期生产5例。患儿黄疸出现时间如下:7例(5.56%)不足24 h出现,105例(83.3%)于1~7 d出现,14例(11.1%)于1周后出现。患儿体内血清胆红素水平为264.1~432.6 μmol/L,均值为(282.4±49.7)μmol/L。黄疸峰值分布情况如下:15例(11.9%)峰值≤220.6 mmol/L,17例(13.5%)峰值为220.7~256.5 mmol/L,86例(68.3%)峰值为256.6~342.0 mmol/L,7例(5.56%)峰值为342.1~427.5 mmol/L,1例(0.79%)峰值为>427.5 mmol/L。该研究经伦理会讨论并通过,所有患儿家属对该研究内容均知情并愿意参与。
1.2纳入标准
均符合8版《儿科学》[2]中有关新生儿病理性黄疸的诊断标准。出现以下临床症状中的其中一项:①黄疸于24 h内出现,且血胆红素水平超过102 μmol/L;②持续时长为14~28 d甚至更长;③患儿血清胆红素数值早产儿的水平超过255μmol/L,足月产儿的水平超过220.6μmol/L;④患儿血清结合胆红素水平超过34 μmol/L;⑤血清胆红素水平每24 h上升幅度超过85 μmol/L。
1.3方法
1.3.1调查方法以该院126例自2013年1月—2016 年1月收治的病理性黄疸新生儿为研究对象,回顾性分析其临床资料。
1.3.2检测方法对所有患儿在入院后进行血培养、血常规、CRP、胸片、超声、肝功、生化、甲功五项、总胆红素与直接胆红素水平、TORCH、Coombs试验等检查,根据患儿具体情况适当加以特殊检查。
1.3.3确定相关因素 通过知网、万方等数据库查阅相关文献,回顾总结临床经验,列出可能诱发新生儿出现病理性黄疸的相关因素,利于回顾分析患儿临床资料时的记录。具体相关因素如下:性别、体重、早产儿、肠炎、脐炎、肺炎、上呼吸道感染、分娩方式、胎膜早破、窒息缺氧、败血症、围产期使用药物、头颅血肿、产钳、母乳喂养、遗传、先天性巨结肠、妊娠高血压综合征、肛门狭窄、先天性心脏病。
1.3.4治疗方法 ①明确患儿的诱发病因,制定相应对症治疗,首先给予停母乳、止血、抗感染、洗胃等操作。②药物治疗:选择给予糖皮质激素(泼尼松用量为1.2 mg/(kg·d),地塞米松用量为0.3~0.5 mg/(kg·d))、酶诱导剂(苯巴比妥用量为4.0~8.0 mg/(kg·d))、中药(选择性的使用茵陈蒿汤),并辅助使用可调节肠道菌群药物以降低胆红素的重吸收剂量。对于中重度病情的患儿需静脉注射白蛋白,而出现溶血症状的患儿需同时静脉注射人体免疫球蛋白。③光疗:对于光疗适应症的患儿进行蓝光照射治疗,保持光疗箱内30℃左右的温度、60%的湿度,患儿全身暴露于蓝光照射下,对眼球与生殖器进行避光保护,以间断照射为主,共给予24 h,每日照射时长不低于8 h,并需给予喂奶与相关护理。光疗主要的不良反应为腹泻、青酮症、发热、皮疹、血小板减少、核黄素缺乏等,一般都会在光疗结束后消失。④若患儿出现核黄疸的严重病情则可使用换血疗法。⑤光疗禁忌征患儿可口服钙剂或维生素B2,以达到缓解低钙血症与核黄素不足的目的。治疗过程中对患儿的血清胆红素水平进行监控,并密切观察其临床症状,直至水平低于220.6 μmol/L或症状消失。
1.4统计方法
将原始数据整理输入SPSS 17.0软件分析。
2 结果
2.1治疗结果
所有患者在接受有效积极治疗后,均未出现胆红素脑病的患儿。治愈120例(95.2%),有效3例(2.38%),转院治疗3例(2.38%)。
2.2患儿病理性黄疸的病因统计
分析126例患儿引发病理性黄疸的病因,统计得高危因素前3名分别为围产期因素(46.8%,59/126)、感染因素(31.7%,40/126)、母乳性黄疸(14.3%,18/126)。其中,围产期因素中围生期窒息最多,早产或体重轻次要,其他因素包括产前保胎、过期生产、胎膜早破、原发病用药等;感染因素中新生儿肺炎最多,脓包疹次要。而其他新生儿疾病指低蛋白血症等。见表1。
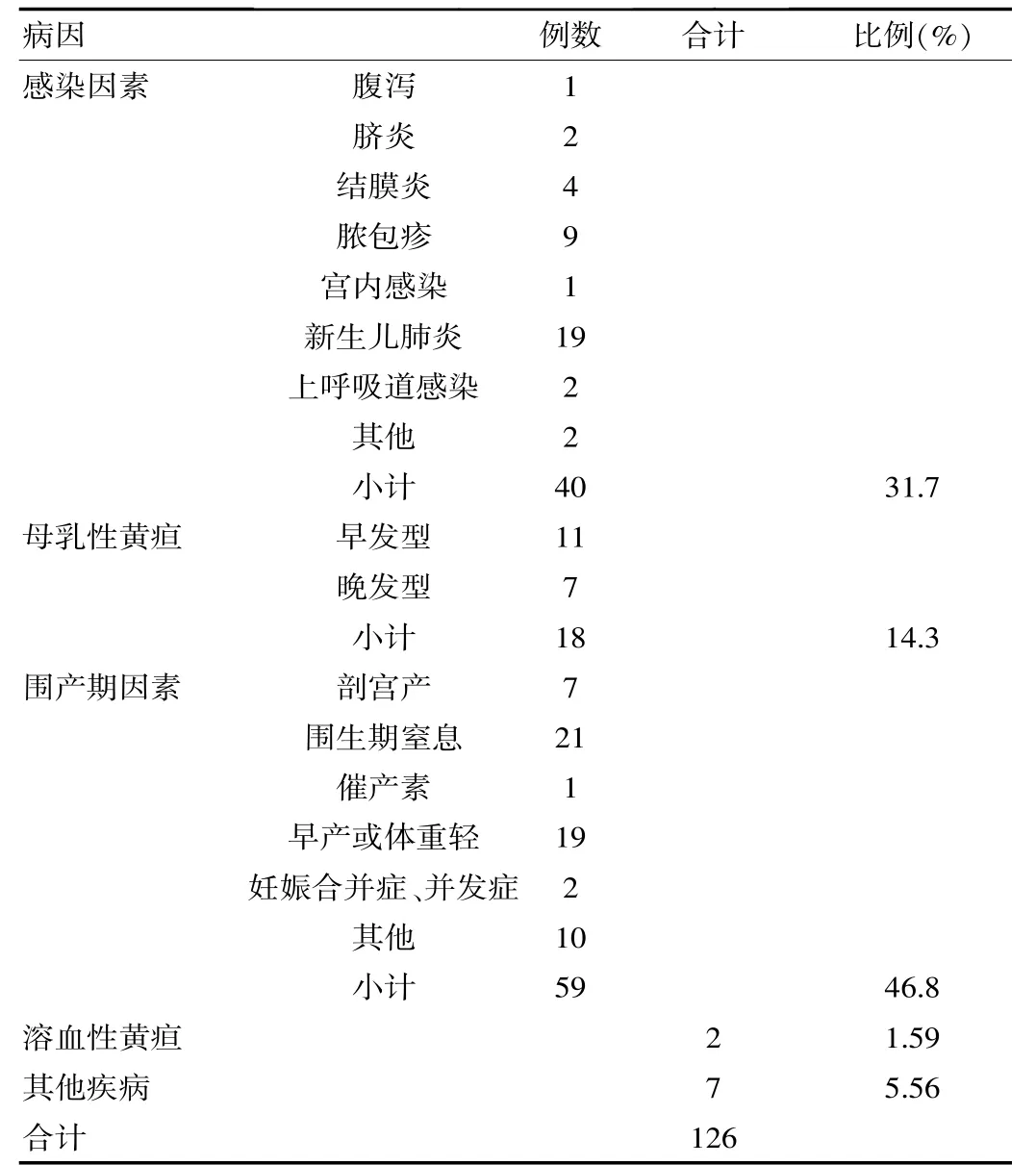
表1 126例患儿病理性黄疸的病因
3 讨论
新生儿易发生病理性黄疸,尤其对于早产儿或早期新生儿而言。据美国相关统计资料数据显示[3],约有60%的新生儿在出生后会表现为高胆红素血症,而今年来国内报导显示因黄疸而住院治疗的新生儿占总数的30%。新生儿病理性黄疸引发因素繁多,可同时由多种病因造成。早期患儿多为围产期因素或溶血性黄疸,晚期患儿多为感染因素或母乳性黄疸[4]。该研究结果显示,高危因素前3名分别为围产期因素(46.8%,59/126)、感染因素(31.7%,40/126)、母乳性黄疸(14.3%,18/126)。现就高危因素展开如下讨论。
①围产期因素:因世界卫生对感染性疾病的有效控制,围产期因素所占比例超过了感染因素。该研究结果显示,共有59例(46.8%)患儿因围产期因素患病。其主要原因与产妇于围产期因肝脏摄取结合功能降低、红细胞破坏数目上升、消化道功能障碍导致肝肠循环活动代偿性增加有关,从而加重了患儿的黄疸程度[5]。同时,随着剖宫产的普遍化,新生儿病理性黄疸也与其密切相关,其可能原因是术中麻醉药的使用与术后的抗感染治疗,使出生的胎儿首次呼吸不完全,肠蠕动功能降低,使婴儿体内的肠道正常菌群无法建立,从而使胆红素重吸收增多,加重黄疸的程度。针对以上原因,临床工作者应熟练掌握剖宫产技术与新生儿复苏技术,儿科与产科之间建立密切联系,提高产科的护理质量,对围产期出现的疾病给予及时有效的治疗,可显著降低围产期因素对黄疸的影响力。
②感染因素:该研究结果显示,共有40例(31.7%)患儿因感染因素患病。感染因素其主要作用机制为通过抑制UDPGA(UDP-葡萄糖醛酸转移酶)活性、抑制细胞增殖、抑制胆红素处理使体内的血清胆红素水平上升[6]。临床应用中,可通过新法接生、科学产检、消毒隔离、加强管理等措施来降低此因素对新生儿黄疸的影响。
③母乳性黄疸:现阶段应大力推崇母乳喂养,因此使母乳性黄疸成为诱发因素的比例明显上升,主要分为早发型与晚发型[7]。早发型的诱发原因可能为初期母乳含量不足,使胎儿排泄时间有所延迟,从而体内胆红素的循环时间与次数增加;而晚发型的诱发原因为母乳中β-葡萄糖醛酸苷酶水平较高,而其可使结合的胆红素分离,因此使间接胆红素含量上升,肝肠循环频率上升。临床中,对于早发型患儿应鼓励早吸吮,使体内肠蠕动活动增强,促进排泄,减少吸收;对于晚发型患儿则需先排除其他诱发因素后再停止母乳喂养3 d,若症状有所缓解则可诊断,可进行光照治疗。
④溶血性黄疸:是高胆红素血症的高危因素,因检查技术的发展,加强对高危人群的检查与治疗,则可大大降低溶血病的发生率。在确诊后,需尽快进行蓝光治疗[8],并根据患者具体病情选择是否进行换血治疗。不具备此条件的医院需及时转至上级医院治疗。
综上所述,新生儿病理性黄疸高危因素前3名分别为围产期因素(46.8%,59/126)、感染因素(31.7%,40/ 126)、母乳性黄疸(14.3%,18/126)。在围产期内加强对产妇的保健工作,并对新生儿出生窒息、感染等危险因素加以重视与防治,鼓励科学的母乳喂养方式均为降低病理性黄疸发生的有效措施。
[1]寸丽苹,赵琳,李艳红,等.昆明地区508例新生儿病理性黄疸病因分析[J].中外医疗,2013(3):54-55.
[2]王卫平,毛萌,李廷玉,等.儿科学[M].8版.北京:人民卫生出版社,2013:119-122.
[3]余小红.新生儿黄疸315例相关因素分析[J].临床医学,2014,34(1):96-97.
[4]高翠敏.新生儿病理性黄疸病因分析[J].中国煤炭工业医学杂志,2008,11(7):1015-1016.
[5]黄劼.新生儿病理性黄疸病因及诊治分析[J].四川医学,2012,33(5):779-780.
[6]黄可丹.新生儿病理性黄疸病因分析[J].当代医学,2012,18 (4):53-54.
[7]龙华.400例新生儿病理性黄疸病因分析[J].第三军医大学学报,2008,30(3):274.
[8]雷军.新生儿病理性黄疸270例临床病因分析及蓝光治疗效果、不良反应应用评价[J].中国社区医师,2013:15(4):66.
Study on High-risk Factor of Pathologic Jaundice in Newborns and Its Prevention and Cure Measures
BAI Zhi-chun
Department of Pediatrics,Xiyang County People's Hospital,Xiyang,Shanxi Province,035400 China
R7
A
1672-5654(2016)06(b)-0082-03
10.16659/j.cnki.1672-5654.2016.17.082
2016-03-15)
白志春(1980.12-),男,山西昔阳人,本科,主治医师,研究方向:儿科方向。
