强光疗与传统光疗对新生儿高胆红素血症疗效及安全性的比较/
2019-12-14李晶
李晶
新生儿出生后因体内胆红素代谢异常,使血液中胆红素水平上升而出现以皮肤、黏膜、巩膜黄染为临床表现的高胆红素血症[1]。文献报道,足月儿出生后新生儿高胆红素血症发病率超过50%,而早产儿发病率高达80%[2]。新生儿血脑屏障尚未发育成熟,若体内非结合胆红素水平过高,则其可透过血脑屏障,引发脑损伤,使新生儿遗留不可逆的神经系统后遗症,甚至死亡[3]。目前该病临床首选疗法为光疗,但光疗尚无统一标准,不同时间、强度的光疗治疗效果差异性较大[4]。本研究通过比较新生儿高胆红素血症强光疗与传统光疗的疗效差异,为光疗法选择提供参考。现报告如下。
1 资料与方法
1.1一般资料 纳入2017年2月~2018年2月我院新生儿科收治的146例高胆红素血症患儿为研究对象。纳入标准:符合中华医学会2014年“新生儿高胆红素血症诊断和治疗专家共识”[4]中相关诊断标准;入院日龄2~10日;胎龄35~42周;出生体重2500~4000 g;具备光疗指征而无换血指征;患儿监护人对本研究知情同意。排除标准:新生儿败血症、新生儿溶血病;严重感染或呼吸窘迫;存在先天性代谢疾病、遗传疾病;入组前曾应用维生素E、C及茵栀黄等影响自由基代谢药物,以及人血白蛋白、免疫球蛋白等特殊药物者。按住院顺序编号的单双号将患儿平均分为强光疗组与传统光疗组,两组基线资料:男/女为17/25与18/24(χ2=0.05,P>0.05);分娩方式(顺产/剖宫产)为 17/25与 18/24(χ2=0.05,P>0.05);胎龄为 8~37(24.04±4.68)个月与 7~40(25.29±5.76)个月(t=1.09,P>0.05);体质量为8~37(24.04±4.68)个月与7~40(25.29±5.76)个月(t=1.09,P>0.05)。两组性别、分娩方式、胎龄、体质量等基线资料有可比性。
1.2方法 两组患儿入院后即以人工喂养取代母乳喂养。光疗时患儿裸体置于光疗床中间,以同一规格黑色眼罩与纸尿裤对患儿眼睛与生殖器进行遮挡,充分暴露其余身体皮肤,与光源保持(25±5)cm距离。传统光疗组用420~470nm波长蓝光灯(新生儿蓝光治疗箱,宁波戴维医疗器械有限公司)以10~12μW/(cm2·nm)光强度进行光疗;强光疗组用400~550 nm波长白光灯(BT-400新生儿黄疸治疗仪,韩国Bistos有限公司)以 35~45μW/(cm2·nm)光强度进行光疗。入院后24 h内进行持续光疗,后间隔12 h,再继续光疗12 h,并以此照射、间歇频率循环光疗。停止光疗指征为总胆红素<222~239μmol/L时。光疗过程中仅在给患儿喂奶、清洗、采血时停止照射,并按60 m l/kg常规补液;同时在光疗过程中密切检测患儿胆红素水平、心率、呼吸、体温等变化情况;光疗结束后12~18 h继续监测总胆红素水平,防止反跳。
1.3观察指标 ①治疗相关时间:记录两组累计光疗、黄疸消退与住院时间;②血清总胆红素与间接胆红素水平:由专业医护人员在治疗前与治疗后12、24、48、72 h抽取静脉血2ml测定;③氧化应激指标:于治疗前与治疗后24 h取静脉血2 ml,以WST-1测定血清超氧化物歧化酶(SOD)含量,硫代巴比妥酸法测定丙二醛(MDA)含量;④不良反应:记录治疗后至出院前发生的发热、皮疹、腹泻等不良反应。
1.4统计学方法 数据分析采用SPSS 19.0软件,计量资料以表示,先行正态性检验,满足正态性且两组方差齐,则组间采用t检验比较;若不满足上述条件则选择非参数Mann-Whitney U检验;组内时间点比较采用F检验;计量资料以例(n)及%表示,采用χ2检验;所有检验均为双侧检验。P<0.05为差异有统计学意义。
2 结果
2.1两组治疗相关时间比较 治疗后,强光疗组累计光疗时间与黄疸消退时间显著短于传统光疗组(P<0.05);两组住院时间无显著性差异(P>0.05)。见表1。
表1 两组治疗相关时间比较/±s
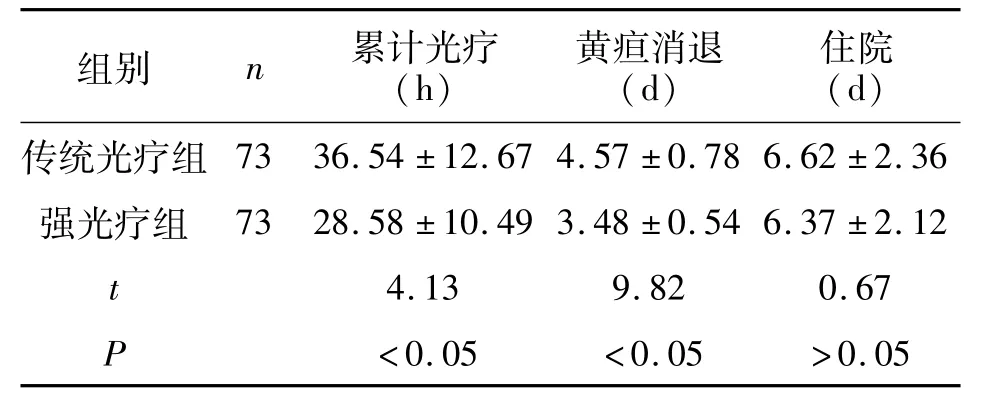
表1 两组治疗相关时间比较/±s
组别 n 累计光疗(h)黄疸消退(d)住院(d)传统光疗组73 36.54±12.67 4.57±0.78 6.62±2.36强光疗组 73 28.58±10.49 3.48±0.54 6.37±2.12 t 4.13 9.82 0.67 P <0.05 <0.05 >0.05
2.2两组血清总胆红素与间接胆红素水平比较 治疗后,两组血清总胆红素、间接胆红素均为下降趋势,组间差异显著(P<0.05),强光疗组12、24 h血清总胆红素、间接胆红素水平均显著低于传统光疗组(P<0.05)。见表2。
表2 两组血清总胆红素与间接胆红素水平比较/(±s),μmol/L

表2 两组血清总胆红素与间接胆红素水平比较/(±s),μmol/L
传统光疗组:总胆红素F组内=80.264,间接胆红素F组内=127.192;强光疗组:总胆红素F组内=157.368,间接胆红素F组内=161.844
总胆红素间接胆红素48 h传统光疗组 73 318.72±53.29 287.48±37.63 232.54±32.46 206.92±30.84 304.57±38.73 259.47±36.42 229.组别 n 治疗前 治疗后12 h 治疗后24 h 治疗后48 h 治疗前 治疗后12 h 治疗后24 h 治疗后0.20 2.96 3.27 3.09 0.48 3.71 5.29 2.83 21±28.13 202.63±27.38强光疗组 73 316.98±50.12 268.27±40.71 216.39±28.37 192.16±26.67 301.43±39.48 237.83±33.96 203.62±30.29 189.32±29.45 t
2.3两组氧化应激指标比较 治疗后,两组SOD水平显著降低(P<0.05),MDA水平显著增加(P<0.05),但组间比较差异无统计学意义(P>0.05)。
2.4两组不良反应比较 治疗后,传统光疗组与强光疗组发生皮疹、发热、腹泻、贫血、低血钙等不良反应分别为7、12、6、3、4和 5、11、4、5、5例,两组不良反应总发生率分别为43.83%(32/73)和41.10%(30/73)(χ2=0.11,P>0.05)。见表3。
表3 两组氧化应激指标比较/x±s,U/ml
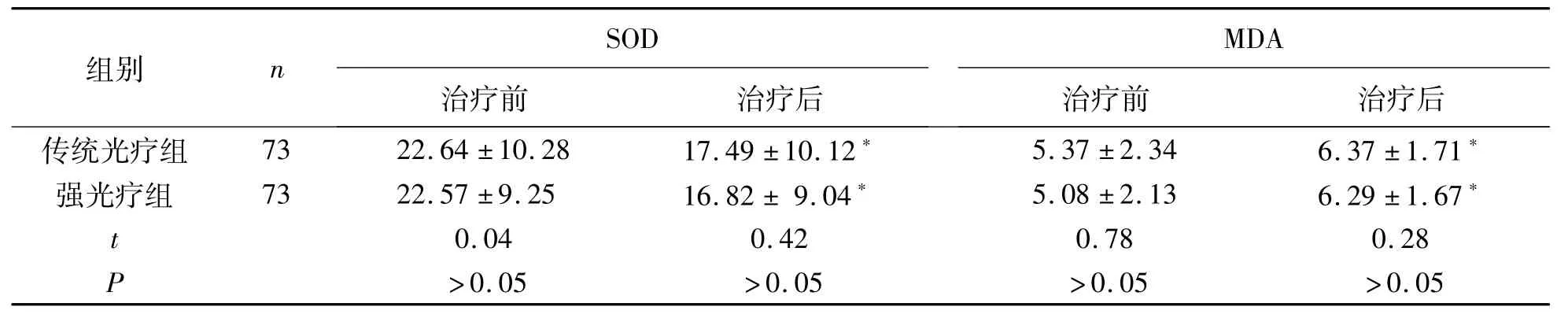
表3 两组氧化应激指标比较/x±s,U/ml
*与同组治疗前比较,P<0.05
SOD组别 n MDA治疗前 治疗后传统光疗组 73 22.64±10.28 17.49±10.12* 5.37±2.34 6.37±1.71治疗前 治疗后*强光疗组 73 22.57±9.25 16.82±9.04* 5.08±2.13 6.29±1.67*t 0.04 0.42 0.78 0.28 P >0.05 >0.05 >0.05 >0.05
3 讨论
胆红素具有神经毒性,若新生儿高胆红素血症未得到及时治疗,极易形成胆红素脑病,此时神经系统出现不可逆受损,导致约70%患儿虽经后续治疗,仍会出现智力发育迟缓、听力异常、视觉障碍及其他神经性行为异常等后遗症[6]。
新生儿高胆红素血症的临床治疗主要包括光疗、换血疗法、药物治疗与基因治疗,其中光疗是首选疗法,但其受光源种类、光强度、受照时间与皮肤范围影响具有不同疗效。此外,已有研究发现,光疗对新生儿存在新生儿免疫系统功能障碍、氧化/抗氧化系统失衡、DNA损伤等不容忽视的近远期不良后果[7],而现代医学仍未发现疗效最好而不良反应最小的标准模式[8]。为进一步寻找更好的光疗模式,本研究在比较强光疗与传统光疗治疗新生儿高胆红素血症的疗效后显示,强光疗可在更短光疗时间内显著降低患儿胆红素水平,而无严重氧化应激损伤与不良反应。因胆红素可在吸收光线后产生形态异构体、结构异构体和光氧化胆红素三种结构变化。在异构与氧化作用下,间接胆红素可转变为胆绿素等可溶性产物,以胆汁、粪便排出体外,进而使血液中胆红素含量降低,达到治疗效果。临床研究已发现450 nm~460 nm波长光线对胆红素作用最强[9]。传统光疗指以10~12 μW/(cm2·nm)的光强度进行照射治疗,而强光疗则在2004年由美国儿科协会提出,指以超过30μW/(cm2·nm)的光强度进行照射治疗[10]。本研究中,强光疗组经治疗后,临床治疗相关时间显著短于传统光疗组,胆红素水平降低更显著,同时两组不良反应无显著性差异,说明针对新生儿高胆红素血症强光疗对比传统光疗疗程更短,疗效更好,安全性好。代琴韵等[11]在对比强光疗与传统光疗治疗新生儿高胆红素血症后发现,强光疗治疗时间更短、疗效更好,且不会增加不良反应,与本研究结果一致。此外,治疗后,强光疗组氧化应激指标水平与传统光疗组差异无统计学意义,说明强光疗也不会增加患儿氧化应激损伤,与赵晓英等[12]研究相符。
综上所述,在新生儿高胆红素血症治疗中,相较于传统光疗,强光疗能在更短治疗时间内降低患儿胆红素水平,具有更高疗效,且不会增加氧化应激损伤与不良反应。
