药师参与1例重症肺部感染患者用药方案的调整
2016-06-30蔡小军钱春艳宋惠珠
蔡小军+钱春艳+宋惠珠
摘 要 本文报告临床药师参与的1例入住呼吸内科重症监护病房治疗的感染性休克合并急性肾功能不全的慢性阻塞性肺疾病急性加重患者的抗感染治疗及药学监护过程,探讨严重肾功能不全情况下抗菌药物的选择及其用法用量的调整以及嗜麦芽窄食单胞菌的合理治疗方案,体现了临床药师能在促进合理用药、降低药物不良反应,保证临床安全、有效地用药方面发挥积极作用。
关键词 感染性休克 慢性阻塞性肺疾病急性加重 肾功能不全 嗜麦芽窄食单胞菌 药学监护 临床药师
中图分类号:R563 文献标识码:C 文章编号:1006-1533(2016)11-0066-03
Adjustment of the dosing regimen for a case of patient with severe pulmonary infection involved by pharmacists
CAI Xiaojun1*, QIAN Chunyan2**, SONG Huizhu1
(1. Department of Pharmacy, The Peoples Hospital of Wuxi City affiliated to Nanjing Medical University, Wuxi 214023, China;
2. Department of Pharmaceutical Affairs, The First Peoples Hospital of Changzhou City, Changzhou 213003, China)
ABSTRACT The anti-infection treatment and pharmaceutical care of a patient with septic shock, acute renal insufficiency and acute exacerbation of chronic obstructive pulmonary diseases involved by clinical pharmacists in a respiratory intensive care unit was reported. How to rationally treat Stenotrophomonas maltophilia infection and how to choose the right species and doses of antibiotic agents were discussed under the condition of severe renal insufficiency. This case showed that clinical pharmacists could play a positive role in promoting rational medication, reducing the adverse drug reactions and ensuring the safe and effective medication in clinic.
KEY WORDS septic shock; exacerbations of chronic obstructive pulmonary disease; renal insufficiency; Stenotrophomonas maltophilia; pharmaceutical care; clinical pharmacists
随着临床药学工作的不断深入,临床药师逐渐参与到临床医疗中,积极提供关于药物治疗的建议,并协助和配合临床医生制定与优化临床治疗方案,在合理用药、提高用药安全性等方面发挥越来越重要的作用。本文报告1例入住呼吸内科重症监护病房治疗的感染性休克合并急性肾功能损害的慢性阻塞性肺疾病急性加重患者的治疗及药学监护过程,探讨在急性肾功能损害状况下如何进行抗菌药物用法用量的调整及嗜麦芽窄食单胞菌的合理治疗方案,摸索临床药师的工作模式,以期为并发急性肾功能损害、感染性休克和严重感染的慢性阻塞性肺疾病急性加重(AECOPD)患者的临床合理用药及药学监护等临床药学工作的开展提供参考。
1 病例资料
患者,男,79岁,因“反复咳嗽、咳痰、气喘30余年,加重半月,伴畏寒腹痛1 d”于2014年11月17日入院。患者近30年来反复咳嗽、咳白黏痰,时有黄脓痰,秋冬季好发,伴活动后胸闷气喘,时有双下肢水肿,多次住院予抗炎、抗感染、解痉平喘等治疗后好转出院。入院前15 d因咳嗽、咳痰、气喘加重一直在当地医院住院治疗。入院当天患者畏寒寒战,伴气急,稍咳嗽咳白黏痰,右上腹持续性、针刺样、非放射性疼痛,伴恶心、呕吐1次。遂转入我院呼吸ICU。患者有高血压病史20余年,规律服用抗高血压药物血压控制可。房颤病史10余年,未正规治疗。2型糖尿病史10余年,口服二甲双胍、瑞格列奈片,血糖控制可。
入院查体:T 35.0 ℃,脉搏 45次/min,呼吸22次/min,BP 85/49 mmHg。神清,精神萎靡。心律不齐,第一心音强弱不等。两肺呼吸音低,未闻及干湿啰音。右上腹压痛,无反跳痛,Murphy征(+)。
入院辅助检查:血常规:WBC12.31×109/L,N%:78.71%;肾功能:BUN 13.1 mmol/L,Cr 172 mmol/L;肝功能:AST 89.0 U/L,LDH 1 055 U/L;CK 190 U/L;动脉血气分析(吸氧浓度29%):pH 7.40,PaO2 192 mmHg,PaCO2 29 mmHg,SPO2 98%。
床边B超:胆囊炎,前列腺II度肥大。
入院诊断:慢性阻塞性肺病急性发作,腹痛待查:胆囊炎?感染性休克,高血压病,房颤,心功能不全,肾功能不全,2型糖尿病。
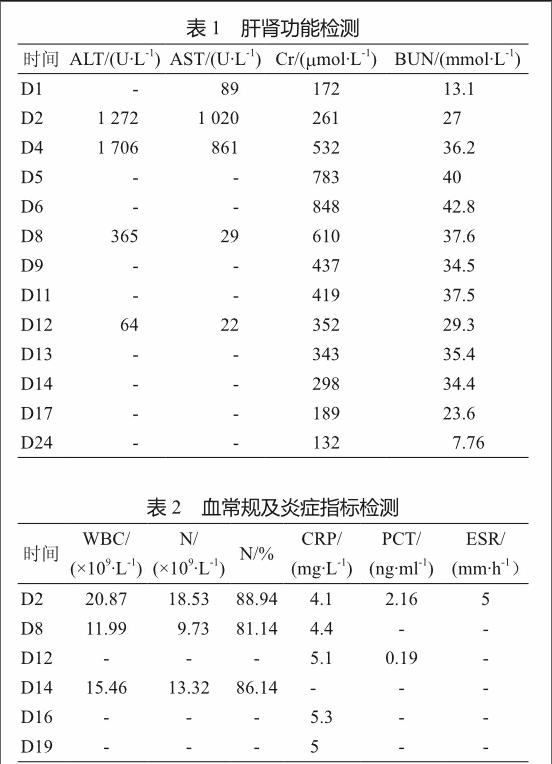
入院后给予完善相关检查,放置深静脉导管,调整输液,快速补充容量对抗休克,经验性予哌拉西林钠他唑巴坦钠4.5 g q8h联合奥硝唑氯化钠注射液0.5 g bid静脉滴注抗感染。入院第2天,患者尿量减少。查肝功能:ALT 1 272 U/L,AST 1 020 U/L,总胆红素39.5 μmol/L,直接胆红素25.1 μmol/L。肾功能:BUN 16.08 mmol/L,Cr 261.0 μmol/L。血常规WBC 20.87×109/L,N 88.94%。予乳酸林格氏液补液,呋塞米20 mg iv 利尿,同时升级抗生素为比阿培南0.3 g q8h+左氧氟沙星400 mg qd抗感染,异甘草酸镁150 mg qd保肝治疗。患者肝肾功能持续恶化(表1),遂于第4天停用比阿培南及左氧氟沙星、多索茶碱,换用亚胺培南西司他丁0.5 g qd抗感染,呋塞米调整为200 mg溶于100 ml生理盐水中以3 ml/h持续静脉微泵。入院第6天开始血液透析治疗。
入院第13天,患者腹部无明显压痛,但呼吸道症状加重,活动后胸闷气急明显,患者血常规及炎症指标变化见表2。痰培养2次提示嗜麦芽窄食单胞菌生长,药师结合患者肾功能不佳的情况,建议将抗生素调整为左氧氟沙星(首剂400 mg,维持200 mg,ivgtt,qd)、替卡西林克拉维酸钾(1.6 g,ivgtt,bid)。同时,鉴于患者尿量开始逐渐恢复,肾功能好转,暂停血液透析治疗。
入院第24天,患者经积极治疗后无明显咳嗽、咳痰,无胸闷气喘,无发热,无血便,24 h尿量3 150 ml,HR 112次/min,BP 105/79 mmHg,血生化:K+ 3.52 mmol/L, BUN 7.76 mmol/L,Cr 132.1 μmol/L,肾功能明显改善,病情稳定,予出院。
2 药师分析与药学监护
本案例患者因感染性休克出现急性肾功能损害,肌酐清除率最低为6.12 ml/min,经利尿、间隙性血液透析等综合治疗后,肾功能改善明显。临床药师对该患者的治疗过程进行了全程监护,分别从两个角度入手协助医师完善治疗方案,并获得治疗成功。
2.1 根据患者肾功能对治疗方案的调整
患者入院后第2天,患者血象WBC 明显升高(WBC 20.87 ×109/L ,N 88.94 %),体温35 ℃,PCT 2.160 ng/ml,提示感染严重,且感染性休克症状尚未完全控制。医师将抗感染方案调整为比阿培南0.3 g q8h联合左氧氟沙星400 mg qd。药师认为对肾功能严重损害的患者,应该首选对肾功能影响小,不经或少经肾脏代谢和排泄的药物,其次可通过调整剂量或用药间隔来达到降低肾损害的目的。患者在入院后产生急性肾功能损害,药师评估主要与感染性休克有关,与药物的相关性较小。如果感染性休克纠正、感染控制,其肾功能则自然就逐渐恢复。因此,对于该患者,选择经肾脏排泄的药物并非禁忌,当然主要经肾脏代谢及排泄的药物本身亦可加剧肾功能损害的过程。比阿培南及左氧氟沙星均主要经肾代谢和排泄,肾功能减退者在体内容易蓄积,半衰期延长,必须根据肌酐清除率进行剂量调整。此外,患者正在进行间隙性血液透析,应尽量选择多通道排泄的抗生素,若使用主要经肾排泄的抗生素宜减量或延长给药间隔时间,以防药物过量造成蓄积中毒。但为了避免药物在血液透析时被透析掉从而降低药物的浓度,可于每次透析完毕后给药[1];若无法避开血液透析时使用,则部分药物需在透析完毕后追加一剂,以确保体内血药浓度>MIC。
入院第4天, 患者肾功能急剧恶化,肌酐清除率由入院时的30.34 ml/min下降为9.80 ml/min。对于肾功能受损患者比阿培南说明书中并无根据肾功能状况进行调整剂量的相关说明;而左氧氟沙星首剂给予400 mg,维持剂量为200 mg,qd即可。此外,当肾功能进一步恶化时,特别是肌酐清除率<10 ml/min,可以考虑停用左氧氟沙星及比阿培南,换成有明确根据肌酐清除率调整剂量说明的亚胺培南西司他丁进行抗感染治疗。医生在第2次方案调整时接受药师建议,将抗生素及时进行了调整,且在间隙性血液透析期间,透析当天的用药均在透析完毕后使用,因此无需追加剂量。药师根据说明书对于肌酐清除率处于6~20 ml/min的患者,建议临床医生亚胺培南西司他丁采用0.25 g q12h的用法用量,但医生认为单次剂量选取0.25 g可能偏小,无法达到满意的有效治疗浓度,而采取了0.5 g qd的用法用量。
2.2 根据病原学依据对患者进行治疗方案的调整
入院后第13天,患者感染性休克逐渐纠正,肝肾功能有所改善(Cr 352.2 μmol/L)。但其活动后胸闷气喘的临床症状一度缓解后又明显加重。复查血常规:WBC 15.46×109/L,N% 86.14%。2次痰培养结果提示嗜麦芽窄食单胞菌生长,对复方磺胺甲噁唑片、左氧氟沙星、替卡西林钠克拉维酸钾等敏感。且该患者存在COPD基础结构性肺病、全身应用糖皮质激素甲基强的松龙和碳青霉烯类等广谱抗菌药物时间长达1个月。可见该患者不能完全排除嗜麦芽窄食单胞菌感染的可能,并需要针对该细菌进行抗感染治疗。针对嗜麦芽窄食单胞菌所引起的感染应首选磺胺甲噁唑(SMZ)/甲氧苄啶(TMP)为基础联合其他类抗菌药物的治疗方案[2],但由于该患者肝肾功能异常,而磺胺甲噁唑(SMZ)/甲氧苄啶(TMP)具有明显的肝脏损害及肾脏损害副反应,可能进一步加重该患者肝肾功能损害,不予选用。药师根据专家共识及药敏结果,与临床医生共同制定抗感染方案:选择替卡西林克拉维酸钾联合左氧氟沙星治疗。且患者当时的肌酐清除率15.21 ml/min,药师与临床医生商讨后共同确定抗菌药物的用法用量:左氧氟沙星首剂400 mg,维持剂量200 mg qd;替卡西林克拉维酸钾1.6 g bid。此方案共应用12 d,未出现任何不良反应,经积极抗感染治疗后患者咳嗽、咳痰等症状明显好转,痰培养结果转阴,提示此抗感染方案治疗安全、有效。
3 讨论与总结
本病例COPD合并急性肝、肾功能不全、感染性休克,危及生命。临床药师在参与该患者的治疗过程中,协助医生一起分析并研究该患者的病情及病因,积极查阅相关资料,根据自己的专业知识参与抗感染等用药方案的调整,注意药物相互作用、关注药物肝肾损害等可能的不良反应,正确指导用药,建议基本得到医、护、患三方的认可和采纳,是1例成功的救治案例。特别是患者肾功能损害后行间隙性血液透析时用药剂量的调整对药师来讲是需要重点关注的,值得总结。此外,嗜麦芽窄食单胞菌属非发酵革兰阴性菌,为条件致病菌,在患有COPD等基础疾病、长期使用糖皮质激素和广谱抗菌药物的患者中容易发病,并可引起多系统的严重感染[3]。该患者具有感染该菌的高危因素,经多次培养及临床表现显示该菌为真正致病菌。临床药师介入该病例后及时协助临床医生判断培养结果的真伪性,并及时根据患者的肝肾功能及时调整给药方案,同时予相应的药学监护,保证了治疗的有效性与安全性。
参考文献
[1] 潘萌, 姜路明. 血透患者应用第三代与第四代头孢菌素发生抗生素脑病17例临床分析[J]. 中国现代医生, 2012, 50(4): 151-154.
[2] 周华, 李光辉, 卓超, 等. 中国嗜麦芽窄食单胞菌感染诊治和防控专家共识[J]. 中华医学杂志, 2013, 93(16): 1203-1215.
[3] 果茵茵, 赵慧. 1例嗜麦芽寡养单胞菌感染患者的药学监护[J]. 中国医院药学杂志, 2013, 33(23): 1993-1996.
